Effect of pressure control ventilation versus volumecontrol ventilation for surgical patients in prone position: a Meta-analysis
-
摘要:目的 采用Meta分析比较压力控制通气(PCV)与容量控制通气(VCV)在围术期俯卧位通气的效果。方法 计算机检索建库至2018年3月1日PubMed、EMbase、The Cochrane Library、WanFang Data数据库,收集俯卧位手术机械通气中应用PCV与VCV通气模式的随机对照试验(RCT)。2名研究者分别进行数据收集、文献筛选,并采用Cochrane协作网系统对纳入文献进行质量评价,应用RevMan 5.3软件进行Meta分析。结果 最终纳入7个RCT, 共计267例患者,其中PCV组134例, VCV组133例。与VCV组比较, PCV组术中俯卧位气道峰压(WMD=-2.08 cmH2O, 95% CI: -2.78~-1.34 cmH2O)以及气道平台压(WMD=-1.49 cmH2O, 95%CI: -2.81~-0.17 cmH2O)显著降低,且PCV组术中肺动态顺应性(WMD=5.36 mL/cmH2O, 95% CI: 3.47~7.25 mL/cmH2O)显著改善,气道平均压(WMD=0.77 cmH2O, 95% CI: 0.10~1.45 cmH2O)较高。结论 相比VCV模式,俯卧位机械通气选择PCV模式能维持相对稳定的气道参数,减少气道相关并发症的发生率。Abstract:Objective To compare the efficacy of pressure control ventilation(PCV) versus volume control ventilation(VCV) for surgical patients in prone position.Methods The random control trials(RCT) were searched in the database of PubMed, EMbase, The Cochrane Library, WanFang for the efficacy of PCV versus VCV for surgical patients in prone position. Two researchers collected and screened the data separately, the quality of studies was evaluated by using the Cochrane Collaboration′s net work, and Meta analysis was performed by RevMan 5.3 software.Results Seven RCTs with a total of 267 patients, of whom 134 received PCV and 133 received VCV, in accordance with the criteria were included in the study. Compared with VCV group, PCV group had reduced intraoperative peak airway pressure(WMD=-2.08 cmH2O, 95%CI: -2.78~-1.34 cmH2O), plateau airway pressure(WMD=-1.49 cmH2O, 95%CI: -2.81~-0.17 cmH2O), improved intraoperative dynamic compliance(WMD=5.36 mL/cmH2O, 95%CI: 3.47~7.25 mL/cmH2O), as well as higher mean airway pressure(WMD=0.77 cmH2O, 95% CI: 0.10~1.45 cmH2O).Conclusion Compared with VCV, PCV can maintain a stable airway pressure and reduce airway-related complications for surgical patients with mechanical ventilation in prone position.
-
俯卧位通气通常见于脊柱后路、经皮肾镜碎石、颅后窝等手术,对急性呼吸窘迫综合征(ARDS)也有较好的治疗效果[1]。手术患者俯卧位后,体位垫、手术操作等均会造成胸腹压增加,胸肺部顺应性降低,最终导致气道压增高[2-3]。俯卧位通气模式的选择主要分为容量控制通气(VCV)和压力控制通气(PCV),其中容量控制通气通过设定流量达到目标潮气量进行通气,但是会降低肺顺应性,增加气道阻力[4]; 压力控制通气时吸气流速较高,达到目标潮气量时间短,与容量控制相比,达到相同潮气量时气道峰压偏低,从而减少机械通气时气压伤的风险[5]。本研究采用Meta分析评价在俯卧位手术时容量控制通气和压力控制通气对通气参数的影响,为术中选择合适通气模式提供循证医学证据。
1. 资料与方法
1.1 一般资料
纳入标准: ①研究类型: 随机对照试验(RCT); 研究对象 > 18岁; 美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级; 全麻下俯卧位手术及机械治疗的患者; 性别种族不限。②干预措施: 对照组进行容量控制通气,试验组进行压力控制通气。③结局指标: 术中俯卧位通气30 min后呼吸力学指标包括,气道峰压(PIP)、气道平台压(Plat)、气道平均压(Pmean)、肺动态顺应性(Cydn)、呼吸频率(RR)、分钟通气量(MV)、生理无效腔(Vd/Vt)。排除标准: 伴有严重系统疾病(肝、肾功能衰竭、ARDS等); 有精神病史并服用精神类药物; 术前认知功能障碍; 恶性高血压; 酗酒者; 肥胖患者[体质量指数(BMI) > 30 kg/m2]; 术前2周内机械通气治疗; 孕妇; 文献质量经质量评价系统评估后不合格,数据结论不可用。
1.2 检索方法
计算机检索PubMed(1966年至2018年3月)、Embase(1984年至2018年3月)、The Cochrane Library(建库至今)、Wan-Fang Data(1998年至2018年3月)。查找PCV和VCV对俯卧位手术患者影响的RCT, 同时追溯文献的参考文献。检索文献时采用关键词进行搜索。中文检索词包括俯卧位、俯卧位通气、手术、压力控制通气、容量控制通气、全麻; 英文检索词包括prone position、ventilation in prone position、surgery、VCV、PCV、general anesthesia。
1.3 文献筛选与质量评价
由2位研究者单独进行文献搜索、数据提取、质量评价。如果遇到分歧,将由第3人协助裁决。提取内容包括: 文献的基本信息,包括题目、作者、发表年限研究类型和质量评价等要素; 试验组与对照组患者基本情况。
采用RevMan 5.3软件提供的“偏倚风险评估工具”对纳入研究进行偏倚风险评估,包括随机序列生成、分组方法、参与者与试验者双盲、结果评定盲法、数据完整性、结果报告的选择以及其他偏倚7个方面[6], 每项评估标准分为低风险,高风险,不明风险。若7项全部为低风险,可评定为低风险文献; 1项或多项为不明风险,评定为不明风险文献; 1项或多项为高风险,即评定为高风险文献[5]。
1.4 统计学分析
采用RevMan 5.3软件进行Meta分析。对于连续数据资料,单位相同时用加权均数差(WMD)及其95%可信区间(95% CI)进行描述,单位不同时用标准±均数差及其95%CI描述。首先采用χ2检验对纳入数据进行异质性检验(检验水平为P=0.05), 并结合I2评定异质性。若各研究间不存在异质性(P > 0.05且I2 < 50.0%), 则采用固定效应模型进行Meta分析; 若各研究结果间存在明显异质性(P < 0.05或I2≥50.0%), 那么首先寻找异质性来源,对有明显临床异质性的,通过亚组分析或敏感性分析处理,对没有明显临床异质性的,谨慎采用随机效应模型进行Meta分析。
2. 结果
2.1 文献筛选结果
经过2名研究者通过Pubmed、Embase、Cochrane协作网和百度学术共搜集相关文献1 313篇,通过题目摘要筛除重复文献、综述、研究对象年龄不符等共534篇,通过网络下载全文共48篇,其中非RCT 20篇,立意不符15篇,数据不可用7篇,最终录入7项研究[7-13], 发表时间为2009—2017年,包含6篇英文以及1篇中文,共包括患者267例,其中压力控制通气组134例,容量控制组133例,见表 1, 所有纳入文献均进行偏倚风险评估,见表 2。
表 1 纳入患者一般特征比较纳入研究 样本量(试验组/对照组) 通气模式选择 年龄范围/岁 手术类型 PCV组 VCV组 Senay[7]2016 21/20 PEEP 20 cmH2O 6~8 mL/kg (64.0±7.3)~(65.9±7.5) 脊柱手术 Oznur[8]2016 27/27 调节压力至VT 8 mL/kg 8mL/kg+PEEP5 cmH2O (41.1±10.0)~(44.4±12.3) 经皮肾镜碎石 Kang[9]2016 28/28 调节压力至VT 8 mL/kg 8 mL/kg (64.0±13.0)~(66.0±9.0) 腰椎后路椎间融合术 Kim[10]2014 9/9 调节压力至VT 10 mL/kg 10 mL/kg 18~75 高位截瘫全麻插管 Jo[11]2012 20/20 调节压力至VT 10 mL/kg 10 mL/kg (46.9±14.7)~(47.1±11.9) 腰椎手术 Choi[12]2009 9/9 调节压力至VT 9 mL/kg 9 mL/kg (61.4±10.3) 机器人辅助食管切除 毕聪杰[13]2014 20/20 调节压力至VT 8 mL/kg 8 mL/kg 30~64 脊柱手术 VCV: 容量控制通气; PCV: 压力控制通气。 2.2 呼吸力学指标比较
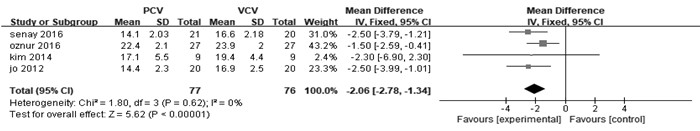
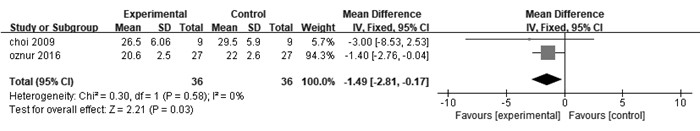
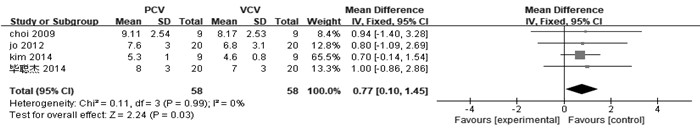
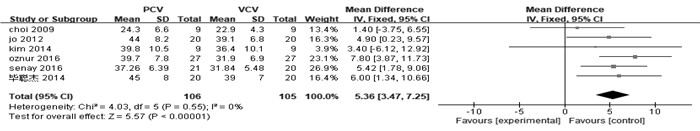
① PIP: 共有6项研究[7-8, 10-13], 比较麻醉后改变体位后30 min时PIP, 各研究结果无异质性。采用固定效应模型进行分析,显示PCV模式PIP显著低于VCV模式(WMD=-2.08 cmH2O, 95%CI: -2.78~-1.34 cmH2O), 见图 1。② Plat: 共有2例研究[8, 12], 比较了术中俯卧位通气时Plat, 各研究之间无明显异质性。采用固定效应模型进行分析,结果显示, PCV模式通气时Plat低于VCV模式(WMD=-1.49 cmH2O, 95%CI: -2.81~-0.17 cmH2O, 见图 2。③ Pmean: 共有4项研究[10-13], 比较了术中俯卧位通气时Pmean, 各研究间无明显异质性。采用固定效应模型进行分析,结果显示PCV模式通气时Pmean高于VCV模式(WMD=0.77 cmH2O, 95%CI: 0.10~1.45 cmH2O), 见图 3。④ Cdyn: 共7项研究[7-8, 10-13], 比较了术中俯卧位通气时Cdyn, 各研究结果之间没有异质性,采用固定效应模型进行分析,结果显示PCV模式通气时Cdyn高于VCV模式(WMD=5.36 mL/cmH2O, 95%CI: 3.47~7.25), 见图 4。⑤比较术中RR(相对危险度)[9-11](WMD=0.29 cmH2O, 95%CI: -0.16~0.73, I2 =39%)、MV[7, 10, 11](WMD=-0.29 cmH2O, 95%CI: -0.61~0.02, I2 =0%)、Vd/Vt[11-12] (WMD=0.11 cmH2O, 95%CI: -0.41~0.62, I2 =0), 结果显示差异均无统计学意义(P>0.05)。
3. 讨论
Yokoyama等[14-15]研究表明,患者由仰卧位改为俯卧位后,下腔静脉受压,腹压升高,导致静脉回流阻力增加、心排量减少; 同时Nam等[11, 16]认为,俯卧位通气时由于胸腹压升高,气道阻力增加,导致肺动态顺应性降低。PCV模式具有较低的吸气峰压,并且能使气体均匀分布在整个肺部[17-18], 而VCV模式在达到设定潮气量时吸气峰压逐渐升高[19], 最终胸腹压的升高和肺顺应性的下降导致更高的PIP[20-21]。
本研究结果表明,与VCV模式相比, PCV模式用于俯卧位手术时拥有更低的PIP和Plat。Oznery等[22]研究证明,与VCV模式相比, PCV模式通气时肺动态顺应性增加,氧合增加。根据PCV模式的原理,即限制吸气初始时驱动压与肺泡压之间的最大压力以及递减的吸气流速,较低的PIP以及Pmean更好的迎合了肺保护通气; 而传统的VCV模式虽然保证了通气量,但是俯卧位胸腹内压增高,势必会增加PIP来维持通气量,可能造成气压伤以及呼吸机相关性肺炎[23]。
随着肺保护通气策略,包括小潮气量(6~8 mL/kg), PEEP以及肺复张技术(RM)的发展[24], 围术期机械通气管理策略越来越多样化。Soh等[25]研究表明,在俯卧位脊柱手术中,低潮气量组(6 mL/kg+6 cmH2O PEEP)与高潮气量组(10 mL/kg+0 PEEP)围术期血流动力学指标相似,术后1h以及术后3 d FEV/FVC%无显著差异,这也说明了小潮气量特别是在术前肺功能较差或者ARDS患者中的优势。有研究[26]证明,俯卧位选择PCV模式比VCV模式更能增加ARDS患者氧合。本研究发现,俯卧位下两种通气模式的氧气指数(OI)、二氧化碳分压[p(CO2)]等并无显著差异,可能原因是入组患者术前没有肺部疾患,并没有体现出PCV模式的优势。
另外有研究[9]表明,与PCV模式比较,在俯卧位手术中应用VCV模式,术中失血量以及术后24 h失血量更多,这可能因为俯卧位以及手术操作(如脊柱手术牵拉等)等因素加剧了PIP升高,从而加重下腔静脉收缩程度以及脊髓静脉怒张程度,相比VCV模式,PCV模式具有更低的PIP, 减少了术中出血[27]。但本研究并没有将出血量作为结局指标,相关文献数据较少并未做分析,有待未来大样本RCT讨论。
本次纳入的7项研究,纳入标准近似,虽然各研究间手术类型有所差异,但本研究仅对俯卧位后不同通气模式气道参数进行比较,对于评估手术患者预后情况仍需要大量随机对照试验。另外仍存在一些不足之处: ①各研究入组人群不同,年龄、体治疗以及手术类型、ASA分级、潮气量大小的设定、PEEP的使用等均存在差异,不排除存在异质性的可能; ②纳入的文献有6篇是国外文献, 1篇中文文献,可能存在地域、样本、观察指标、测量方法等差异,这有待未来大样本RCT进一步分析和完善。
综上所述,在围术期俯卧位机械通气模式选择上,与容量控制通气比较,压力控制通气模式能维持较平稳的呼吸力学指标,降低围术期气道并发症的风险。
-
表 1 纳入患者一般特征比较
纳入研究 样本量(试验组/对照组) 通气模式选择 年龄范围/岁 手术类型 PCV组 VCV组 Senay[7]2016 21/20 PEEP 20 cmH2O 6~8 mL/kg (64.0±7.3)~(65.9±7.5) 脊柱手术 Oznur[8]2016 27/27 调节压力至VT 8 mL/kg 8mL/kg+PEEP5 cmH2O (41.1±10.0)~(44.4±12.3) 经皮肾镜碎石 Kang[9]2016 28/28 调节压力至VT 8 mL/kg 8 mL/kg (64.0±13.0)~(66.0±9.0) 腰椎后路椎间融合术 Kim[10]2014 9/9 调节压力至VT 10 mL/kg 10 mL/kg 18~75 高位截瘫全麻插管 Jo[11]2012 20/20 调节压力至VT 10 mL/kg 10 mL/kg (46.9±14.7)~(47.1±11.9) 腰椎手术 Choi[12]2009 9/9 调节压力至VT 9 mL/kg 9 mL/kg (61.4±10.3) 机器人辅助食管切除 毕聪杰[13]2014 20/20 调节压力至VT 8 mL/kg 8 mL/kg 30~64 脊柱手术 VCV: 容量控制通气; PCV: 压力控制通气。 -
[1] Guérin C. Prone ventilation in acute respiratory distress syndrome[J]. Eur Respir Rev, 2014, 23(132): 249-257. doi: 10.1183/09059180.00001114
[2] Palmon S C, Kirsch J R, Depper J A, et al. The effect of the prone position on pulmonary mechanics is frame-dependent[J]. Anesth Analg, 1998, 87(5): 1175-1180.
[3] Tang R, Huang Y, Chen Q, et al. Relationship between regional lung compliance and ventilation homogeneity in the supine and prone position[J]. Acta Anaesthesiol Scand, 2012, 56(9): 1191-1199. doi: 10.1111/j.1399-6576.2012.02741.x
[4] Campbell R S, Davis B R. Pressure-controlled versus volume-controlled ventilation: does it matter[J]. Respir Care, 2002, 47(4): 416-424. http://europepmc.org/abstract/MED/11929615
[5] Jiang J, Li B, Kang N, et al. Pressure-controlled versus volume-controlled ventilation for surgical patients: a systematic review and meta-analysis[J]. J Cardiothorac Vasc Anesth, 2016, 30(2): 501-514. doi: 10.1053/j.jvca.2015.05.199
[6] Higgins J P, Green S. Cochrane Handbook for Systematic Reviews of Interventions[M]. Chichester, UK: John Wiley & Sons, Ltd, 2008: 126-135.
[7] Şenay H, Sivaci R, Kokulu S, et al. The effect of pressure-controlled ventilation and volume-controlled ventilation in prone position on pulmonary mechanics and inflammatory markers[J]. Inflammation, 2016, 39(4): 1469-1474. doi: 10.1007/s10753-016-0379-2
[8] Sen O, Bakan M, Umutoglu T, et al. Effects of pressure-controlled and volume-controlled ventilation on respiratory mechanics and systemic stress response during prone position[J]. Springerplus, 2016, 5(1): 1761-1766. doi: 10.1186/s40064-016-3435-3
[9] Kang W S, Oh C S, Kwon W K, et al. Effect of mechanical ventilation mode type on intra- and postoperative blood loss in patients undergoing posterior lumbar interbody fusion surgery: a randomized controlled trial[J]. Anesthesiology, 2016, 125(1): 115-123. doi: 10.1097/ALN.0000000000001131
[10] Kim M, Kim J, Kwon S H, et al. Pressure controlled vs. volume controlled ventilation during prone position in high-level spinal cord injury patients: a preliminary study[J]. Korean J Anesthesiol, 2014, 67(Suppl): S43-S45. doi: 10.4097/kjae.2014.67.S.S43
[11] Jo Y Y, Kim J Y, Kwak Y L, et al. The effect of pressure-controlled ventilation on pulmonary mechanics in the prone position during posterior lumbar spine surgery: a comparison with volume-controlled ventilation[J]. J Neurosurg Anesthesiol, 2012, 24(1): 14-18. doi: 10.1097/ANA.0b013e31822c6523
[12] Choi Y S, Shim J K, Na S, et al. Pressure-controlled versus volume-controlled ventilation during one-lung ventilation in the prone position for robot-assisted esophagectomy[J]. Surg Endosc, 2009, 23(10): 2286-2291. doi: 10.1007/s00464-008-0310-5
[13] 毕聪杰, 谢丹, 于东海, 等. Wilson框架固定俯卧位脊柱手术患者压力控制通气与容量控制通气效果的比较[J]. 中华麻醉学杂志, 2014, 34(11): 1354-1356. doi: 10.3760/cma.j.issn.0254-1416.2014.11.019 [14] Yokoyama M, Ueda W, Hirakawa M, et al. Hemodynamic effect of the prone position during anesthesia[J]. Acta Anaesthesiol Scand, 1991, 35(8): 741-744. doi: 10.1111/j.1399-6576.1991.tb03382.x
[15] BACKOFEN J, SCHAUBLE J. Hemodynamic-changes with prone positioning during general-anesthesia[C]. BALTIMORE: WILLIAMS & WILKINS, 1985.
[16] Nam Y, Yoon A M, Kim Y H, et al. The effect on respiratory mechanics when using a Jackson surgical table in the prone position during spinal surgery[J]. Korean J Anesthesiol, 2010, 59(5): 323-328. doi: 10.4097/kjae.2010.59.5.323
[17] Tugrul M, Camci E, Karadeniz H, et al. Comparison of volume controlled with pressure controlled ventilation during one-lung anaesthesia[J]. Br J Anaesth, 1997, 79(3): 306-310. doi: 10.1093/bja/79.3.306
[18] Rappaport S H, Shpiner R, Yoshihara G, et al. Randomized, prospective trial of pressure-limited versus volume-controlled ventilation in severe respiratory failure[J]. Crit Care Med, 1994, 22(1): 22-32. doi: 10.1097/00003246-199401000-00009
[19] Prella M, Feihl F, Domenighetti G. Effects of short-term pressure-controlled ventilation on gas exchange, airway pressures, and gas distribution in patients with acute lung injury/ARDS: comparison with volume-controlled ventilation[J]. Chest, 2002, 122(4): 1382-1388. doi: 10.1378/chest.122.4.1382
[20] Ashworth L, Norisue Y, Koster M, et al. Clinical management of pressure control ventilation: An algorithmic method of patient ventilatory management to address "forgotten but important variables"[J]. J Crit Care, 2018, 43: 169-182. doi: 10.1016/j.jcrc.2017.08.046
[21] Jung E, Kim Y, Kang W, et al. The effects of different mechanical ventilation mode on intra- and post-operative blood loss in patients undergoing spinal surgery[C]. Meeting of the International-Anesthesia-Research-Society, 2013.
[22] Sen O, Umutoglu T, Aydin N, et al. Effects of pressure-controlled and volume-controlled ventilation on respiratory mechanics and systemic stress response during laparoscopic cholecystectomy[J]. Springerplus, 2016, 5: 298-304. doi: 10.1186/s40064-016-1963-5
[23] Garnero A J, Abbona H, Gordo-Vidal F, et al. Pressure versus volume controlled modes in invasive mechanical ventilation[J]. Med Intensiva, 2013, 37(4): 292-298. doi: 10.1016/j.medin.2012.10.007
[24] Cinnella G, Grasso S, Spadaro S, et al. Effects of recruitment maneuver and positive end-expiratory pressure on respiratory mechanics and transpulmonary pressure during laparoscopic surgery[J]. Anesthesiology, 2013, 118(1): 114-122. doi: 10.1097/ALN.0b013e3182746a10
[25] Soh S, Shim J K, Ha Y, et al. Ventilation with high or low tidal volume with PEEP does not influence lung function after spinal surgery in prone position[J]. J Neurosurg Anesthesiol, 2018, 30(3): 237-245. doi: 10.1097/ANA.0000000000000428
[26] Chacko B, Peter J V, Tharyan P, et al. Pressure-controlled versus volume-controlled ventilation for acute respiratory failure due to acute lung injury (ALI) or acute respiratory distress syndrome (ARDS)[J]. Cochrane Database Syst Rev, 2015, 1: CD008807. doi: 10.1002/14651858.CD008807/full
[27] Koh J C, Lee J S, Han D W, et al. Increase in airway pressure resulting from prone position patient placing may predict intraoperative surgical blood loss[J]. Spine, 2013, 38(11): E678-E682. doi: 10.1097/BRS.0b013e31828cb3e5
-
期刊类型引用(5)
1. 王满清,梅娟,陈婷. 中药热罨包联合艾灸在妇科腹腔镜术后患者康复护理中的应用. 当代护士(中旬刊). 2023(06): 114-117 .  百度学术
百度学术
2. 黄华娇. 需求导向护理对腹腔镜子宫肌瘤剔除术患者术后恢复及创伤性应激障碍的影响. 护理实践与研究. 2021(08): 1210-1213 .  百度学术
百度学术
3. 杨娟,黄文,黎俏灵,叶高松,区慧华,李叶龙. 面筋基陈皮春砂仁无糖口香糖的制备. 食品工程. 2020(02): 14-19+39 .  百度学术
百度学术
4. 申昌梅,廖振蓉,王琪. 咀嚼口香糖联合吴茱萸外敷对妇科肿瘤术后胃肠功能恢复的影响. 中国现代医生. 2020(27): 163-165+169 .  百度学术
百度学术
5. 李菁,张楠,夏义欣,赵丽华. 剖宫产术中并发脾破裂的护理. 中华灾害救援医学. 2018(11): 654-655 .  百度学术
百度学术
其他类型引用(1)




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号
