Value of bedside ultrasound in evaluating disease severity and prognosis of patients with severe pneumonia
-
摘要:目的
探讨床旁超声评估重症肺炎(SP)患者病情严重程度及预后的价值。
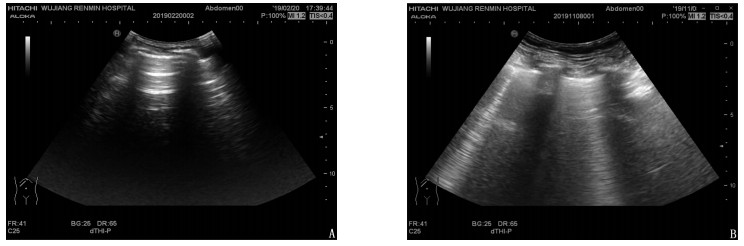
方法回顾性分析急诊重症监护室(EICU)和重症监护室(ICU)收治的120例SP患者的临床资料,患者入院后均接受床旁超声检查与肺部超声评分(LUS)评估。检测患者入院时血清降钙素原(PCT)、C反应蛋白(CRP)、动脉血乳酸(Lac)水平和氧合指数; 根据入院时急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分将患者分为危重组与非危重组,根据出院时预后情况将患者分为预后良好组与预后不良组,比较各组患者LUS与实验室指标水平。分析LUS对SP患者病情严重程度及预后的评估价值。
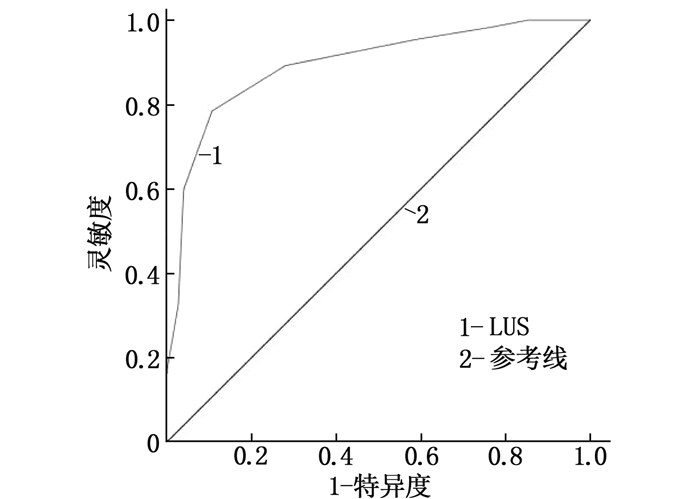
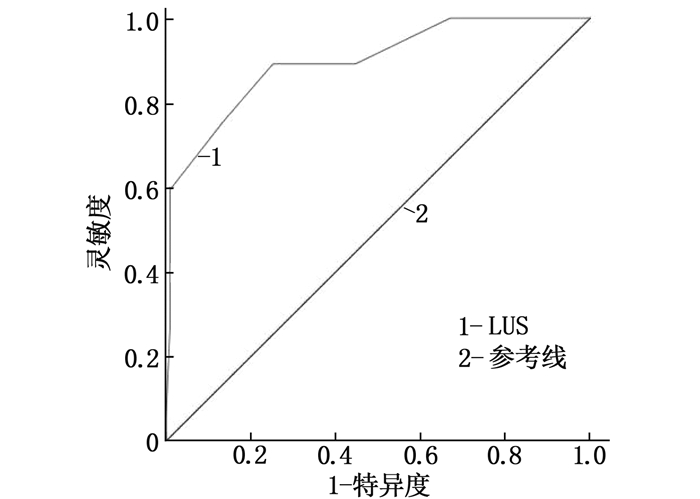
结果140例SP患者中,入院时病情非危重者65例(54.17%)、病情危重者55例(45.83%), 出院时预后良好者94例(78.33%)、预后不良者26例(21.67%)。危重组LUS和PCT、CRP、Lac水平均高于非危重组,入院时氧合指数低于非危重组,差异有统计学意义(P < 0.05); 预后不良组LUS和PCT、CRP、Lac水平均高于预后良好组,氧合指数低于预后良好组,差异有统计学意义(P < 0.05)。Pearson相关分析结果显示, SP患者LUS与PCT、CRP、Lac均呈正相关(r=0.250、0.412、0.315, P < 0.05), 与氧合指数呈负相关(r=-0.235, P < 0.05); 受试者工作特征(ROC)曲线显示, LUS评估SP患者病情危重、预后不良的曲线下面积(AUC)分别为0.894、0.897, 具有一定评估价值。
结论床旁超声在SP患者病情严重程度及预后的评估中具有较高的价值。
Abstract:ObjectiveTo explore the value of bedside ultrasound in evaluating the disease severity and prognosis of patients with severe pneumonia (SP).
MethodsThe clinical data of 120 patients with SP admitted to the emergency intensive care unit (EICU) and intensive care unit (ICU) were retrospectively analyzed. All patients underwent bedside ultrasound after admission, and the pulmonary ultrasound score (LUS) was performed. Serum procalcitonin (PCT), C-reactive protein (CRP), arterial blood lactic acid(Lac) and oxygenation index of patients at admission were measured. The patients were divided into critical group and non-critical group according to the Acute Physiology and Chronic Health Status Scoring System Ⅱ (APACHEⅡ) score at admission, and were divided into good prognosis group and poor prognosis group according to prognosis at discharge. LUS and laboratory indexes were compared in each group. The value of LUS in evaluating the severity and prognosis of SP patients was analyzed.
ResultsAmong the 140 SP patients, 65 patients (54.17%) were not in critical condition at admission, 55 patients (45.83%) were in critical condition, 94 patients (78.33%) had good prognosis at discharge, and 26 patients (21.67%) had poor prognosis. The levels of LUS, PCT, CRP and Lac in the critical group were higher than those in the non-critical group, and the oxygenation index on admission was lower than that in the non-critical group (P < 0.05). The levels of LUS, PCT, CRP and Lac in the poor prognosis group were higher than those in the good prognosis group, and the value of oxygenation index was lower than that in the good prognosis group (P < 0.05). Pearson correlation analysis showed that LUS of SP patients was positively correlated with PCT, CRP and Lac(r=0.250, 0.412, 0.315, P < 0.05), was negatively correlated with oxygenation index (r=-0.235, P < 0.05). Receiver Operating Characteristic (ROC) curve showed that the area under the curve (AUC) of critical condition and poor prognosis of SP patients evaluated by LUS were 0.894 and 0.897 respectively, which had a certain value.
ConclusionBedside ultrasound has high value in evaluating the severity and prognosis of SP patients.
-
Keywords:
- severe pneumonia /
- bedside ultrasound /
- pulmonary ultrasound score
-
衰弱主要是由老年人退行性改变导致的机体易损性增加、抗应激能力减退等一系列非特异性状态或综合征。慢性阻塞性肺疾病(COPD)患者发生衰弱的风险是非COPD患者的2倍[1-2]。合并衰弱的老年COPD患者不仅会加重症状、延长病程,还会导致摔倒、失能等致残、致死[3-4]的危险性增加。所以针对此群体亟需采取一套合理的干预方案,延缓或者逆转患者衰弱状态。跨理论模型(TTM)是一种将心理治疗和行为转变的多种理论系统相结合的行为改变方法,在此理论中,个体的行为改变过程有5个阶段,分别为前意向阶段、意向阶段、准备阶段、行动阶段和维持阶段[5]。其中, TTM的核心结构包括改变阶段、改变过程、决策平衡和自我效能共4个部分。既往研究[6-9]显示, TTM在多种疾病的健康行为干预方面有很好的应用价值。目前COPD无特效疗法,而衰弱是可防可逆的,所以本研究拟基于TTM对老年COPD患者提供护理干预,帮助患者建立正确的行为方式,以期提高患者生存质量,改善患者临床结局。
1. 对象与方法
1.1 研究对象
采用便利抽样法选取2021年12月—2022年12月收治于新疆医科大学第一附属医院呼吸科门诊部及住院部的处于稳定期的老年COPD患者。本课题重要结果指标衰弱评分为计量资料因此选用两样本均数比较的样本含量公式,计算样本例数: 依据预实验及文献查阅[10]得出,容许误差为5.12, 合并标准差σ为7.75, 双侧检验α取0.05,则Zα/2=1.96, β取0.20, Zβ=0.842, 使Q1=Q2=1/2, 得出共取72例样本,考虑到中途失访、脱落因素,扩大20%样本,因此结合现实条件本研究取100例作为研究对象,并分为对照组和观察组,每组50例患者。
纳入标准: ①依据《内科学》第8版诊断为COPD稳定期患者; ② 2011年慢性阻塞性肺疾病全球倡议指南COPD综合分级评A~D级的患者; ③年龄60岁及以上的患者; ④神志清楚,并签署知情同意书患者。排除标准: ①合并有严重的心、脑、肾及其他器官系统的器质性疾病者; ②距离上次COPD急性发作2周之内者; ③具有呼吸系统的严重并发症者; ④高血压危象患者。
1.2 研究工具
一般资料调查表: 包括年龄、性别、文化程度、体质量指数(BMI)、病程等条目。
Fried衰弱表型量表(FP): 该量表是一种基于生理状态改变从而引发衰弱状态的诊断方法,内含5个典型临床表现,即无意识的体质量下降、疲乏、体力活动减少、握力下降和步行距离减慢。若总分≥3分,则表示处于衰弱状态; 1~2个阳性指标,则提示为衰弱前期状态; 得分0分,表示无衰弱,尚处于健康状态[11]。
衰弱指数(FI): FI是KOJIMA G等[12]研发的一种累积缺陷模型,指个体不健康测量指标占所有测量指标的比例,包含症状、生活自理能力(ADL)和工具性生活自理能力(IADL)、疾病、心理问题、简易智力状况测评(MMSE)5个变量,共35项指标, FI为不健康指标分数除以35。其中FI < 0.12表示无衰弱; FI为0.12~0.24表示处于衰弱前期, FI>0.24表示衰弱状态,值越大,衰弱程度越严重。FI经过多项实验证实具有良好的可靠性和稳定性,可以有效测量衰弱状态及不良结局[13]。
1.3 方法
对照组干预方法: 患者入院后接受常规护理措施,主要包括基础护理与专科护理。其中基础护理包括环境、饮食、休息,专科护理为患者制订针对性的护理措施,比如保持呼吸道通畅、氧疗、用药、心理支持以及帮助患者进行呼吸功能锻炼等。
观察组干预方法: (1) 第1步,评估患者所处的变化阶段。根据行为阶段改变量表判断患者所处的阶段。①前意向阶段: 患者并不会意识到自己的行为需要改变,该阶段患者可能也会寻求治疗,但通常是在别人的强迫下才去行动。②意向阶段: 患者意识到了问题的存在,并考虑改变,但还没有下定采取行为的决心。③准备阶段: 患者有改变行为的倾向,但尚未采取行动。④行动阶段: 患者已经采取行动来矫正自己不正确的行为。⑤维持阶段: 患者努力使获得的行为改变保持下来。(2) 第2步,依据患者行为意愿变化阶段,进行对应的心理及行为指导,具体方案如下。①前意向阶段: 研究者先了解患者具有不正确认知的缘由,或者抵触改变的原因,向其传达负面行为或者想法的危害信息,此为意识觉醒时期,使患者意识到自身问题,并了解由此导致的不良结局,帮助患者产生行为改变的意识,即情感唤起时期; 另外,协同家属一起帮助患者建立改变当前现状的好处,重新建立正确认知; 发现、利用患者周边可以协助改变的有利条件,改变不利的因素(环境再评价)[14]。②意向阶段: 进入该阶段的患者开始思考是否该去改变自己的想法或行为,但通常不会有所行动或者制订相应的计划。患者在该阶段已经在考虑,所以研究者应该抓住介入时机,利用患者打算改变的萌芽状态,使其患者产生改变行为的信念,树立改变的信心。③准备阶段: 此阶段患者已具备基础的健康意识,关于疾病的认知较之前也有一定程度的提高,患者在此阶段已有意识地为改善自身情况做一些准备,比如为自己制订健康计划。研究者可以与患者及其家属共同制订计划,预测未来发生改变过程中的问题和障碍,提供相应的解决方案,引导患者把握时机,做出承诺,协助制订周全的行动方案。④行动阶段: 患者己经在改变过程中,对患者已经改变的行为进行肯定和鼓励,对于未完成部分进行原因分析,倾听患者在行动阶段的负性情绪表达,科学借鉴他人的成功经验,心理暗示自己具有能够完成计划的能力,增强患者的自我效能感。⑤维持阶段: 对于患者取得的效果给予肯定,患者的家人朋友和社会工作者、志愿者等都可以成为患者的社会支持系统,帮助患者创建积极向上的良好环境,增强宣教行为改变和健康相关指标之间的关系,增强患者坚持正确行为方式的自信心,提升自我效能。
1.4 统计学分析
利用Epidata 3.0软件以及Excel表格,建立数据库进行双人录入,所得数据应用SPSS 22.0软件进行分析处理,计量资料采用(x±s)、计数资料采用[n(%)]等进行描述性统计分析。数据间比较采用t检验、卡方检验、秩和检验、方差分析等统计学方法,双侧检验,检验水准α为0.05。P < 0.05为差异有统计学意义。
2. 结果
2.1 一般资料
2组患者的基本信息比较,差异无统计学意义(P < 0.05), 具有可比性,见表 1。
表 1 2组一般资料比较(x±s)一般资料 分类 观察组(n=50) 对照组(n=50) P 性别 男 33 35 0.115 女 17 15 年龄/岁 74.18±3.60 72.02±5.13 0.610 文化程度 小学及以下 25 23 0.471 初中/高中 18 19 中专及以上 7 8 体质量指数/(kg/m2) 21.62±5.72 22.34±6.44 0.918 病程 ≤5年 15 17 0.663 >5~10年 16 16 >10~15年 11 11 >15年 8 6 2.2 2组患者干预前衰弱状况
干预前, 2组患者FP总分及量表内部条目之间比较,差异无统计学意义(P>0.05), 见表 2。
表 2 2组患者干预前衰弱状况比较(x±s)[n(%)]项目 观察组(n=50) 对照组(n=50) t/χ2 P FP总分/分 1.88±0.09 2.00±1.01 -1.189 1 0.189 体质量下降 6(12.00) 7(14.00) 0.000 2 1.000 活动减少 12(24.00) 14(28.00) 0.091 2 0.780 疲乏 20(40.00) 18(36.00) 0.682 2 0.371 6 m步行距离耗时/s 6.77±1.02 7.00±1.19 -0.673 3 0.681 握力/kg 22.99±5.64 23.15±4.61 1.286 3 0.188 FI 0.13±0.19 0.13±0.08 -0.697 3 0.263 FP: Fried衰弱表型量表; FI: 衰弱指数。 2.3 2组患者干预后衰弱状况
干预后, 2组患者体质量下降、疲乏占比以及FI比较,差异无统计学意义(P>0.05); 2组FP总分及活动减少占比、6 m步行距离耗时、握力比较,差异有统计学意义(P < 0.05), 见表 3。
表 3 2组患者干预后衰弱状态比较(x±s)[n(%)]项目 观察组(n=50) 对照组(n=50) FP总分/分 1.11±1.21* 1.98±0.97 体质量下降 4(8.00) 5(10.00) 活动减少 3(6.00)* 10(20.00) 疲乏 12(24.00) 14(28.00) 6 m步行距离耗时/s 6.21±0.87* 6.99±1.03 握力/kg 24.87±4.77* 22.00±6.59 FI 0.13±0.03 0.14±0.09 与对照组比较, *P < 0.05。 3. 讨论
COPD患者肺功能减弱,通常由于呼吸困难被迫长期卧床,继而肌肉流失、骨骼肌功能下降,引起衰弱的发生[15]。COPD病情与衰弱相互作用的恶性循环会加剧衰弱和病情的进展,严重影响患者结局。帮助患者减轻或者延缓衰弱,在一定程度上可帮助患者恢复肌肉力量及部分机体功能,进而改善患者的生活质量[16-17]。研究[18]发现,规律的运动训练能显著改善衰弱的COPD老年人的体能、认知和生活质量。该群体病程持久,患者及其家属身心俱疲,所以识别患者所处的不同阶段,并针对该阶段中患者所具有的损坏健康的想法与行为,找到合适的方法帮助患者进行改变是十分重要的。TTM作为一种最常见的行为改变理论之一,其变化是按照一定的规律发展的。TTM运用范围广,特别是在慢病领域,具有独特的优势[19-20]。相关研究[5]应用TTM对老年COPD患者进行健康教育,结果显示,患者的生活质量和心理健康状况均得到了改善。林嘉敏等[18]基于TTM对COPD患者进行了动机性访谈,结果发现COPD患者的呼吸困难症状得到了有效改善,同时患者的生活质量及自我效能也得到了显著提高。研究[21-22]显示,基于TTM对COPD群体实施康复护理干预,可有效改善患者的肺功能,减轻了患者呼吸困难程度,具有较好的临床应用价值。FP可用于住院和社区老年人衰弱状况的评估和筛查[23], 但该诊断标准局限于生理领域,主要针对躯体功能进行评估,未涉及认知、心理、精神及社会方面[24], FI涉及多领域,范围广,并易于量性评价干预效果[16]。本研究中, 2组在接受干预后, CHS总分存在显著差异。对于不同阶段的患者需进行不同的护理干预,在前期根据患者的能力、需求及意愿,帮助患者纠正错误认知,增强健康动机及信念,掌握正确信息,在日常生活中养成良好的行为习惯,在不断沟通的过程中建立长久有益的健康行为,进而提升依从性及生活质量[25]。
基于TTM的护理干预,可以显著改善老年COPD患者的衰弱状况。但本研究存在不足,例如研究样本量偏少,以及对研究对象的干预时间较短,未来还需扩大样本量,延长干预时间进一步验证临床效果。
-
表 1 表 1不同病情严重程度患者LUS及实验室指标水平比较(x±s)
组别 n LUS/分 PCT/(ng/mL) CRP/(mg/L) Lac/(mmol/L) 氧合指数/mmHg 非危重组 65 16.61±1.78 11.38±1.59 58.07±5.31 4.17±0.18 257.77±16.94 危重组 55 19.75±1.76* 12.85±1.78* 65.92±6.47* 4.37±0.23* 252.21±13.41* LUS: 肺部超声评分; PCT: 降钙素原; CRP: C反应蛋白; Lac: 乳酸。与非危重组比较, *P < 0.05。 表 2 不同预后患者LUS及实验室指标水平比较(x±s)
组别 n LUS/分 PCT/(ng/mL) CRP/(mg/L) Lac/(mmol/L) 氧合指数/mmHg 预后良好组 94 17.20±1.94 11.77±1.83 60.13±6.40 4.22±0.20 256.47±14.79 预后不良组 26 20.49±1.68* 12.87±1.58* 66.11±7.00* 4.39±0.25* 250.09±16.05* 与预后良好组比较, *P < 0.05。 表 3 SP患者LUS与PCT、CRP、Lac、氧合指数的相关性分析
指标 LUS r P PCT 0.250 0.003 CRP 0.412 < 0.001 Lac 0.315 < 0.001 氧合指数 -0.235 0.007 -
[1] 贾明雅, 郑喜胜, 董照刚, 等. 重症肺炎合并肺部感染患者胸部CT征象及其诊断价值研究[J]. 中国CT和MRI杂志, 2021, 19(5): 33-34. doi: 10.3969/j.issn.1672-5131.2021.05.011 [2] 赵浩天, 龙玲, 任珊, 等. 肺超声胸部X线和CPIS评分对ICU重症肺炎患者肺实变的诊断价值分析[J]. 河北医学, 2020, 26(12): 2056-2061. doi: 10.3969/j.issn.1006-6233.2020.12.029 [3] BOUHEMAD B, DRANSART-RAYÉ O, MOJOLI F, et al. Lung ultrasound for diagnosis and monitoring of ventilator-associated pneumonia[J]. Ann Transl Med, 2018, 6(21): 418.
[4] MONGODI S, VIA G, GIRARD M, et al. Lung ultrasound for early diagnosis of ventilator-associated pneumonia[J]. Chest, 2016, 149(4): 969-980. doi: 10.1016/j.chest.2015.12.012
[5] 何罗宜, 刘品晶, 黎李萍, 等. 床旁超声评估机械通气脓毒症患者血容量状态的临床研究[J]. 实用医学杂志, 2021, 37(6): 722-725. doi: 10.3969/j.issn.1006-5725.2021.06.006 [6] 张延峰, 梁文娇. 肺部超声与胸部X线片诊断成人社区获得性肺炎对比分析[J]. 贵州医药, 2019, 43(6): 970-971. doi: 10.3969/j.issn.1000-744X.2019.06.051 [7] 邢然然, 戴勇, 黄怀. 床旁超声在重症患者肺康复中的应用进展[J]. 中国康复理论与实践, 2021, 27(2): 187-190. https://www.cnki.com.cn/Article/CJFDTOTAL-ZKLS202102011.htm [8] 中国医师协会急诊医师分会. 中国急诊重症肺炎临床实践专家共识[J]. 中国急救医学, 2016, 36(2): 97-107. doi: 10.3969/j.issn.1002-1949.2016.02.001 [9] ARBELOT C, FERRARI F, BOUHEMAD B, et al. Lung ultrasound in acute respiratory distress syndrome and acute lung injury[J]. Curr Opin Crit Care, 2008, 14(1): 70-74. doi: 10.1097/MCC.0b013e3282f43d05
[10] KNAUS W A, ZIMMERMAN J E, WAGNER D P, et al. APACHE-acute physiology and chronic health evaluation: a physiologically based classification system[J]. Crit Care Med, 1981, 9(8): 591-597. doi: 10.1097/00003246-198108000-00008
[11] BARTOŠ H, DŽUPOVÁ O. Severe community-acquired pneumonia in intensive care[J]. Epidemiol Mikrobiol Imunol, 2020, 69(4): 159-163.
[12] 俞春梅, 朱保锋, 彭强, 等. 经鼻高流量氧疗在重症肺炎合并急性呼吸窘迫综合征患者中的应用研究[J]. 实用临床医药杂志, 2021, 25(18): 20-23, 28. doi: 10.7619/jcmp.20210515 [13] STAUB L J, MAZZALI BISCARO R R, KASZUBOWSKI E, et al. Lung ultrasound for the emergency diagnosis of pneumonia, acute heart failure, and exacerbations of chronic obstructive pulmonary disease/asthma in adults: a systematic review and meta-analysis[J]. J Emerg Med, 2019, 56(1): 53-69. doi: 10.1016/j.jemermed.2018.09.009
[14] UNLUKAPLAN I M, DOGAN H, OZUCELIK D N. Lung ultrasound for the diagnosis of pneumonia in adults[J]. J Pak Med Assoc, 2020, 70(6): 989-992.
[15] SEZGIN C, GUNALP M, GENC S, et al. Diagnostic value of bedside lung ultrasonography in pneumonia[J]. Ultrasound Med Biol, 2020, 46(5): 1189-1196. doi: 10.1016/j.ultrasmedbio.2020.01.014
[16] 连细华, 吕国荣, 朱志兴, 等. 肺部超声B线征与肺水肿病理的相关性研究[J]. 中国超声医学杂志, 2020, 36(2): 181-184. https://www.cnki.com.cn/Article/CJFDTOTAL-ZGCY202002024.htm [17] CARBONELL R, MORENO G, MARTÍN-LOECHES I, et al. Prognostic value of procalcitonin and C-reactive protein in 1608 critically ill patients with severe influenza pneumonia[J]. Antibiotics: Basel, 2021, 10(4): 350. doi: 10.3390/antibiotics10040350
[18] 廖艳洁, 尤丽, 胡振春. 动脉血乳酸、氧合指数、D-二聚体对老年重症肺炎患者并发急性呼吸窘迫综合征的预测价值[J]. 空军医学杂志, 2021(5): 410-412. https://www.cnki.com.cn/Article/CJFDTOTAL-ZJZY202105013.htm [19] 刘莹, 邓西龙, 潘越峻, 等. 肺部超声评估重症肺炎严重程度及预后的价值[J]. 实用医学杂志, 2018, 34(12): 2074-2078. doi: 10.3969/j.issn.1006-5725.2018.12.038 -
期刊类型引用(4)
1. 许慧,袁朝蕾,唐佳佳,黄艳艳,蒋亚林. 基于行为改变轮的肺康复训练方案在COPD急性加重期患者中的应用. 安徽医学. 2025(01): 88-95 .  百度学术
百度学术
2. 李美华,王琳琳,耿小蕾. 基于Orem自护理论的护理干预结合叙事护理对慢性阻塞性肺疾病患者的影响. 心理月刊. 2024(03): 158-160 .  百度学术
百度学术
3. 冉茂娟,邹凡文. 有氧运动联合营养干预在慢性阻塞性肺疾病合并老年衰弱患者康复中的应用效果观察. 反射疗法与康复医学. 2024(03): 51-53+60 .  百度学术
百度学术
4. 吴阳,李津. 基于跨理论模型的健康指导对慢性阻塞性肺疾病患者自我管理水平、肺功能及生活质量的影响. 中国当代医药. 2024(30): 140-143+148 .  百度学术
百度学术
其他类型引用(1)




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号
