Application effect of optimized gastric lavage procedure in patients with acute poisoning
-
摘要:目的
观察优化后洗胃流程在急性中毒患者救治中的应用效果。
方法建立急性中毒质控小组,对急性中毒洗胃过程中存在的问题进行改进,优化洗胃流程。比较2020年1—12月的常规洗胃流程与2021年1—12月优化洗胃流程患者的接诊至洗胃开始时间、洗胃液量、洗胃时间、洗胃率、洗胃并发症发生率及病死率等。
结果优化洗胃流程后,患者接诊至洗胃开始的时间缩短,洗胃液量减少,洗胃率、洗胃并发症发生率、病死率均降低,差异均有统计学意义(P < 0.05)。
结论优化后的洗胃流程可以有效降低急性中毒患者洗胃并发症发生率及病死率,提高急性中毒患者的救治效果。
Abstract:ObjectiveTo observe the effect of optimized gastric lavage procedure in the treatment of patients with acute poisoning.
MethodsA quality control team for acute poisoning was established to improve the problems in the process of gastric lavage for acute poisoning and optimize the gastric lavage procedure. The time from admission to gastric lavage, the amount of gastric lavage solution, the gastric lavage time, the gastric lavage rate, the incidence of gastric lavage complications and the mortality were compared between the patients with routine gastric lavage procedure from January to December 2020 and the patients with optimized gastric lavage procedure from January to December 2021.
ResultsAfter optimizing the lavage procedure, the time from admission to gastric lavage was significantly shortened, the volume of gastric lavage solution was significantly reduced, and the rate of gastric lavage, the incidence of gastric lavage complications and the mortality were significantly reduced (P < 0.05).
ConclusionOptimized gastric lavage procedure can effectively reduce the incidence of gastric lavage complications and mortality in patients with acute poisoning, and improve the therapeutic effect of patients with acute poisoning.
-
经消化道摄入毒物导致的中毒患者包括食物中毒、药物中毒以及有机磷、百草枯等农药中毒等。对于经消化道摄入引起的中毒,快速清除胃肠中残留毒物是治疗的关键[1]。洗胃能有效清除经消化道吸收的毒物[2], 但洗胃操作不当或洗胃并发症仍会对机体造成一定的损伤。因此,对洗胃并发症进行分析,优化急性中毒患者洗胃流程,配合有效的护理干预措施,可减少洗胃并发症的发生,降低急性中毒患者病死率,使急性中毒患者获得最佳救治效果[3]。本研究对急性中毒洗胃患者的护理流程进行优化,制订标准化的洗胃流程,以提高急性中毒患者的救治效果,现将结果报告如下。
1. 资料与方法
1.1 一般资料
本研究采用连续入组法,选取2020年1—12月急诊急性中毒洗胃患者为常规组,选取2021年1—12月接受洗胃流程优化的急诊急性中毒洗胃患者为优化组。纳入标准: ①急诊来院口服中毒患者,符合中毒诊断标准[4]; ②毒物类型包括农药中毒和药物过量,农药品种包括有机磷、百草枯、敌草快、除虫菊酯等,药物品种主要包括镇静催眠药、抗抑郁药、抗癫痫药、降血压药等; ③患者或家属签署洗胃知情同意书,同意进行洗胃操作。排除标准: ①就诊时未主诉有毒物接触史者、诊疗过程中毒物检测阳性者以及错过最佳洗胃时间者; ②就诊时主诉有毒物接触史者,诊疗过程中毒物检测阴性者,未予洗胃者; ③中毒前有消化道穿孔、食管胃底静脉曲张、上消化道出血等洗胃禁忌证者。
一般资料由急性中毒质控小组的一般资料收集员通过急诊信息系统收集,包括患者姓名、性别、年龄、就诊卡号、既往史、过敏史、既往用药情况等基本信息; 中毒原因、毒物接触时间、入院时生命体征、体格检查、实验室血尿检验、毒检等检查及检验结果。试验数据由急性中毒质控小组的数据统计员从急诊急性中毒绿色通道入组患者中收录符合纳入标准的患者,剔除符合排除标准的患者,数据包括就诊后至洗胃医嘱下达时间、护士准备洗胃用物时间、就诊后至患者洗胃开始时间等关键时间点; 洗胃医嘱下达后护士置管遇到的问题、洗胃开始后患者出现洗胃并发症类型及频次,出现并发症后护士处理情况等洗胃过程中的关键信息; 洗胃后毒物清除情况、患者中毒症状体征改善情况、患者检查检验复检结果; 患者从接诊至洗胃开始的时间、患者洗胃液量、患者洗胃时间、符合纳入标准的急性中毒患者数、洗胃总人数、洗胃患者并发症发生种类及人数、急性中毒患者洗胃处理后存活及死亡人数等。
为了确保数据可靠,本研究进行一系列质量控制措施: ①严格遵循纳入及排除标准,避免选择偏倚的产生; ②通过相关统计学方法避免随机误差及混杂偏倚的产生; ③资料收集员和数据统计员经统一培训,收集研究资料时应用统一量表,所有洗胃患者均使用同一台型号为天津同业SC-Ⅲ自动洗胃机,以避免信息偏倚的产生。
1.2 方法
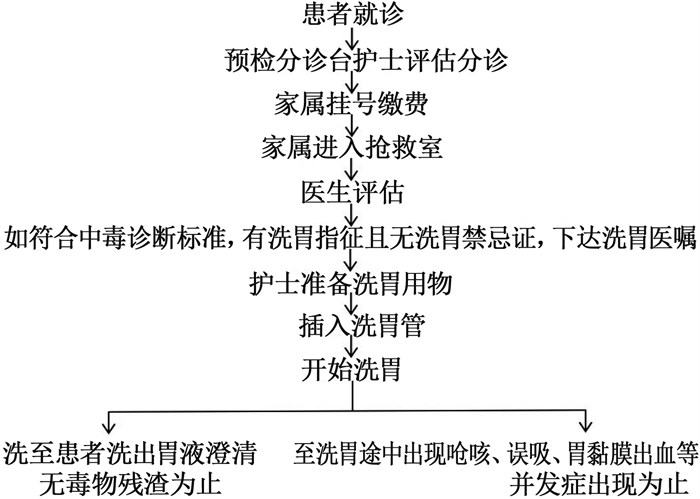
常规组具体洗胃流程为: 预检分诊台护士评估分诊→家属挂号缴费→患者进入抢救室→医生评估→如符合中毒诊断标准[4], 有洗胃指征且无洗胃禁忌证,下达洗胃医嘱→护士准备洗胃用物→插入洗胃管→开始洗胃。洗胃指征: 无洗胃禁忌证患者需在中毒6 h内积极洗胃,无特效解毒剂且致命性毒物中毒时间超过6 h仍考虑洗胃。洗胃液总量: 洗胃液量无上限,直至洗出胃液澄清且无毒物残渣为止,或至洗胃途中出现呛咳、呕吐、误吸、胃黏膜出血等并发症为止。有机磷等农药中毒患者中毒24 h内给予反复洗胃。常规洗胃流程见图 1。
优化组具体步骤为: 依托南京医科大学中毒研究所,在医院急诊中心中毒亚专科小组下,成立急性中毒质控小组。设组长1人,负责统筹安排组员完成任务,组织会议汇报、制订优化流程。组员9人,负责收集急性中毒患者洗胃数据并进行数据整理分析; 每周1次急诊中毒质控会汇报; 会上与急诊中毒组医师就当周中毒洗胃患者数据进行分析并讨论洗胃并发症发生原因; 通过查阅文献、会上讨论等途径找出解决办法,进行持续质量改进。在分析既往急性中毒洗胃患者洗胃并发症发生情况并学习相关理论知识及文献后,形成优化后的急性中毒患者洗胃流程,最终制订急性中毒洗胃标准化流程。对全科护士进行优化后洗胃流程、洗胃用物准备、洗胃置管等洗胃方法培训并考核。
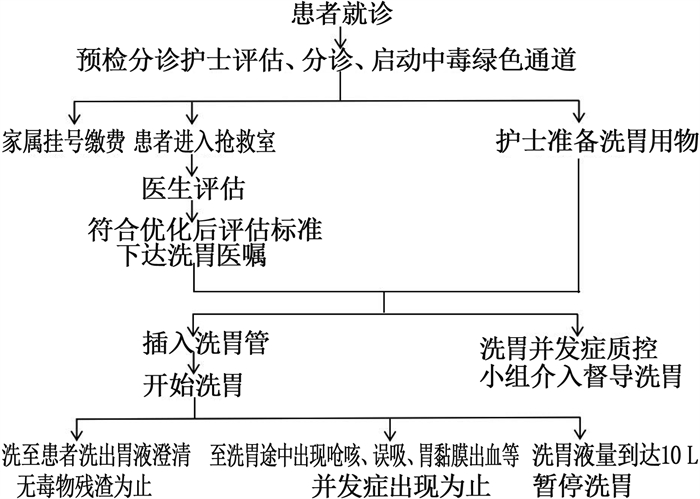
优化后急性中毒洗胃流程为: ①患者就诊后,预诊台立即启动中毒绿色通道。②洗胃护士准备洗胃用物。③医生评估,优化后洗胃标准为符合中毒诊断标准[4]; 有洗胃指征且无洗胃禁忌证; 对于农药中毒及致命性毒物中毒患者,中毒4 h内积极洗胃[5]; 对于药物中毒患者且无特效解毒剂时, 1 h内予以洗胃,否则不予洗胃[6]。若急性中毒患者符合优化后洗胃标准,则医生下达洗胃医嘱。④接到医嘱后,护士立即行床边洗胃。⑤急性中毒质控小组成员介入,全程监督指导护士洗胃并收集、记录相关数据。⑥洗胃液量控制在10 L内,洗胃液量到达10 L后,无论洗出胃液澄清与否,均暂停洗胃[7]。⑦洗胃过程中患者出现呛咳、呕吐、误吸、胃黏膜出血等并发症时暂停洗胃。优化后洗胃流程见图 2。
1.3 评价指标
比较2组患者从接诊至开始洗胃的时间、洗胃液量、洗胃时间、洗胃率、洗胃并发症(呛咳、呕吐、胃黏膜出血、电解质紊乱等[8])发生率、病死率。
1.4 统计学方法
采用SPSS 25.0软件处理数据,正态分布的连续变量以(x±s)表示,组间比较采用t检验; 非正态分布的连续变量以中位数(四分位数)表示,组间比较采用非参数检验; 计数资料以率表示,组间比较采用卡方或连续性校正的卡方检验。检验水平α=0.05, P < 0.05为差异有统计学意义。
2. 结果
2.1 2组患者一般资料比较
本研究共纳入260例患者,其中优化组124例,男54例,女70例,年龄13~94岁,平均年龄44岁; 常规组136例,男61例,女75例,年龄13~91岁,平均年龄43岁。2组患者一般资料比较,差异无统计学意义(P>0.05), 见表 1。
表 1 2组患者一般资料比较[n(%)]一般资料 分类 优化组(n=124) 常规组(n=136) 性别 男 54(43.55) 61(44.85) 女 70(56.45) 75(55.15) 年龄分布 13~49岁 83(66.94) 89(65.44) 50~94岁 41(33.06) 47(34.56) 中毒原因 自服 103(83.06) 112(82.35) 误服 21(16.93) 24(17.64) 毒物接触时间 ≤1 h 38(30.65) 41(30.15) >1~4 h 40(32.25) 46(33.82) >4 h 46(37.10) 49(36.03) 毒物种类 农药 44(35.48) 47(34.59) 药物 80(64.52) 89(65.44) 中毒剂量 致死量 35(28.23) 39(28.68) 非致死量 89(71.77) 97(71.32) 2.2 2组患者洗胃相关指标比较
优化组患者从接诊至洗胃开始的中位时间为2.50(2.00, 4.75) min, 短于常规组的19.00(16.00, 24.25) min, 差异有统计学意义(P < 0.05)。优化组患者洗胃液量少于常规组,差异有统计学意义(P < 0.05), 见表 2。优化组患者洗胃时间为17(14, 19) min, 短于常规组的27(19, 35) min, 差异有统计学意义(P < 0.05)。优化组洗胃率为41.94%(52/124), 低于常规组的54.41%(74/136), 差异有统计学意义(P < 0.05)。
表 2 2组患者洗胃液量比较[M(P25, P75)]毒物种类 组别 n 洗胃液量/mL 农药 优化组 36 7 500(5 625, 8 875)* 常规组 26 10 000(7 375, 16 500) 药物 优化组 16 7 750(5 000, 9 000)* 常规组 48 12 000(9 000, 16 000) 总计 优化组 52 7 750(5 000, 9 000)* 常规组 74 12 000(9 000, 16 000) 与常规组比较, *P < 0.05。 2.3 2组洗胃患者并发症发生率及病死率比较
优化组洗胃患者并发症发生率为21.15%(11/52), 低于常规组的47.30%(35/74), 差异有统计学意义(P < 0.05), 见表 3。优化组洗胃死亡2例(3.85%), 存活50例(96.15%); 常规组洗胃死亡11例(14.86%), 存活63例(85.14%); 优化组洗胃患者病死率低于常规组,差异有统计学意义(P < 0.05)。
表 3 2组洗胃患者并发症发生率比较[n(%)]组别 呛咳 呕吐 胃黏膜出血 电解质紊乱 合计 优化组(n=52) 6(11.54) 1(1.92) 2(3.85)* 2(3.85) 11(21.15)* 常规组(n=74) 12(16.22) 4(5.41) 13(17.57) 6(8.11) 35(47.30) 与常规组比较, *P < 0.05。 3. 讨论
3.1 实施优化后洗胃流程可以缩短急性中毒患者接诊至洗胃开始的时间
研究[9]表明,急性中毒1 h内洗胃可以有效改善患者急性中毒后24 h内症状和体征,急性中毒6 h内洗胃只能改善部分急性中毒症状和体征。本研究通过优化洗胃流程,使急性中毒患者洗胃前的家属挂号缴费、医生评估、护士准备用物等环节同步进行,在中毒绿色通道诊治流程的基础上,缩短了从接到医嘱到开始洗胃的时间。
3.2 实施优化后洗胃流程可以减少急性中毒患者洗胃液量及缩短洗胃时间
洗胃是最主要的消化道毒物清除方法[10], 但会产生一系列的并发症。马天龙等[7]研究表明,洗胃清除毒物的能力主要集中在第1个10 L洗胃液,第2个10 L洗胃液清除毒物的能力明显下降。本研究通过优化急性中毒洗胃流程,严格把控洗胃液量在10 L以内,同时在减少洗胃液量的基础上有效缩短了洗胃时间。
3.3 实施优化后洗胃流程可以降低急性中毒患者洗胃率
国际临床毒理学家研究小组在2004年、2013年的更新中均声明: 在中毒患者的治疗中,不应常规使用洗胃[11-12]; 在实验研究中,洗胃清除毒物的量具有很高的个体差异性; 没有明确的证据证实洗胃可以改善预后,而洗胃可能增加某些并发症的发病率; 洗胃不应该被考虑,除非患者口服了致命剂量的毒物,并且洗胃应该在服毒后60 min内进行。然而,有学者提出发展中国家的患者中毒物大部分为杀虫剂等农药,尽管洗胃治疗存在明显的并发症,但仍然是中毒患者重要的治疗方法之一[13]。本研究通过严格把控洗胃指征,限定不同毒物洗胃时间窗,有效降低急性中毒患者洗胃率。
3.4 实施优化后洗胃流程可以降低急性中毒患者洗胃并发症发生率
洗胃并发症主要包括呛咳、呕吐、胃黏膜出血、电解质紊乱等,均会延长患者住院时间,增高住院费用[14]。本研究通过优化急性中毒患者接诊、评估环节,培训考核洗胃护士准备用物等环节以缩短急性中毒患者接诊至洗胃开始时间; 严格控制洗胃液量; 严格把控洗胃指征以降低洗胃率; 洗胃并发症发生率降至21.15%。
3.5 实施优化后洗胃流程可以降低急性中毒患者病死率
本研究通过优化急性中毒患者洗胃流程,有效降低了急性中毒患者洗胃并发症的发生率,从而使急性中毒洗胃患者病死率降低至3.85%, 对于急性中毒患者的诊疗护理具有临床指导意义。本研究仍存在一些不足: 本研究收集了急诊科24个月的相关数据,因部分患者由下级医院首诊洗胃后转至本院,存在对首次洗胃详细资料收集不足的情况,无法进行洗胃前后对比,导致部分患者无法入组,病例数偏少。后续研究将进一步扩大样本量,收集完整的数据,以获得更为客观的结论。
-
表 1 2组患者一般资料比较[n(%)]
一般资料 分类 优化组(n=124) 常规组(n=136) 性别 男 54(43.55) 61(44.85) 女 70(56.45) 75(55.15) 年龄分布 13~49岁 83(66.94) 89(65.44) 50~94岁 41(33.06) 47(34.56) 中毒原因 自服 103(83.06) 112(82.35) 误服 21(16.93) 24(17.64) 毒物接触时间 ≤1 h 38(30.65) 41(30.15) >1~4 h 40(32.25) 46(33.82) >4 h 46(37.10) 49(36.03) 毒物种类 农药 44(35.48) 47(34.59) 药物 80(64.52) 89(65.44) 中毒剂量 致死量 35(28.23) 39(28.68) 非致死量 89(71.77) 97(71.32) 表 2 2组患者洗胃液量比较[M(P25, P75)]
毒物种类 组别 n 洗胃液量/mL 农药 优化组 36 7 500(5 625, 8 875)* 常规组 26 10 000(7 375, 16 500) 药物 优化组 16 7 750(5 000, 9 000)* 常规组 48 12 000(9 000, 16 000) 总计 优化组 52 7 750(5 000, 9 000)* 常规组 74 12 000(9 000, 16 000) 与常规组比较, *P < 0.05。 表 3 2组洗胃患者并发症发生率比较[n(%)]
组别 呛咳 呕吐 胃黏膜出血 电解质紊乱 合计 优化组(n=52) 6(11.54) 1(1.92) 2(3.85)* 2(3.85) 11(21.15)* 常规组(n=74) 12(16.22) 4(5.41) 13(17.57) 6(8.11) 35(47.30) 与常规组比较, *P < 0.05。 -
[1] 左霞, 王群, 赵霞, 等. 新型冠状病毒肺炎疫情期间急性中毒患者急救中的洗胃流程优化效果[J]. 实用临床医药杂志, 2021, 25(18): 93-96. doi: 10.7619/jcmp.20212543 [2] 王晓莉, 常莉华, 徐莉, 等. 集束化护理在重度有机磷农药中毒患者洗胃中的护理体会[J]. 实用临床医药杂志, 2016, 20(24): 147-148. doi: 10.7619/jcmp.201624055 [3] 郑敏, 吴辉燕, 龚静, 等. 急性有机磷农药中毒患者标准化洗胃方案的建立及实施[J]. 中华护理杂志, 2017, 52(11): 1342-1346. doi: 10.3761/j.issn.0254-1769.2017.11.012 [4] 黎敏, 李超乾, 卢中秋, 等. 急性中毒的诊断与治疗专家共识[J]. 中华卫生应急电子杂志, 2016, 2(6): 333-347. [5] KRENZELOK E P. New developments in the therapy of intoxications[J]. Toxicology Letters: An International Journal Providing a Forum for Original and Pertinent Contributions in Toxicology Research, 2002, 127(1/3): 299-305.
[6] JIANG Y F, KANG J, HUANG P P, et al. Evaluation of gastric lavage efficiency and utility using a rapid quantitative method in a swine paraquat poisoning model[J]. World J Emerg Med, 2020, 11(3): 174-181. doi: 10.5847/wjem.j.1920-8642.2020.03.008
[7] 马天龙, 黄培培, 张劲松, 等. 中毒患者洗胃后血清电解质异常的临床分析[J]. 临床急诊杂志, 2017, 18(4): 245-247, 252. [8] 张海亚, 赵艳红. 个性化护理在急诊洗胃患者中的应用效果观察[J]. 现代中西医结合杂志, 2014, 23(24): 2730-2731. doi: 10.3969/j.issn.1008-8849.2014.24.045 [9] 马天龙. 不同时间点洗胃对猪百草枯灌胃模型清除效果分析[D]. 南京: 南京医科大学, 2017. [10] 赵倩, 洪广亮, 赵光举, 等. 我国综合性医院急性中毒流行病学现状分析[J]. 临床急诊杂志, 2016, 17(2): 131-136. [11] VALE J A, KULIG K, AMERICAN ACADEMY OF CLINICAL TOXICOLOGY, et al. Position paper: gastric lavage[J]. J Toxicol Clin Toxicol, 2004, 42(7): 933-943. doi: 10.1081/CLT-200045006
[12] BENSON B E, HOPPU K, TROUTMAN W G, et al. Position paper update: gastric lavage for gastrointestinal decontamination[J]. Clin Toxicol (Phila), 2013, 51(3): 140-146. doi: 10.3109/15563650.2013.770154
[13] BHATTARAI M D. Managing self poisoning. Gastric lavage is perhaps more important in developing countries[J]. BMJ, 2000, 320(7236): 711. doi: 10.1136/bmj.320.7236.711
[14] 王倩, 张丽, 赵青. 系统化洗胃护理对有机磷农药中毒患者的应用效果分析[J]. 工业卫生与职业病, 2022, 48(2): 164-166. -
期刊类型引用(8)
1. 努尔买买提·麦麦提吐尔逊,米拉丁·达莫拉,范小乔,李晓莉. 抗凝血类鼠药中毒患者临床特征及危险因素分析. 医学动物防制. 2025(01): 17-20 .  百度学术
百度学术
2. 陈潇荣,唐亚慧,卢中秋. 加快急诊中毒中心建设 推动中毒救治能力提升. 中华急诊医学杂志. 2024(03): 271-275 .  百度学术
百度学术
3. 马竞驰,张丽,季学丽,张劲松,赵青,王鹏程. 优化急救流程对急性重度有机磷农药中毒患者的影响分析. 中国急救复苏与灾害医学杂志. 2024(10): 1302-1306 .  百度学术
百度学术
4. 王楠,徐雯虹,陶伟芳. 护理专案管理模式在中毒洗胃患者护理中的应用. 国际护理学杂志. 2024(20): 3697-3700 .  百度学术
百度学术
5. 罗艳,涂丽娟. 基于零缺陷理念的临床护理路径在急诊有机磷农药中毒患者中的应用. 现代医药卫生. 2024(22): 3880-3883 .  百度学术
百度学术
6. 谢冬仪,姜丽丽,周羽,厉广洲,张丽,黄夕华,季学丽. 消化道中毒护理亚专科建设及实践效果评价. 中华急危重症护理杂志. 2024(11): 1035-1039 .  百度学术
百度学术
7. 杨洁谊,唐军容,谭美玲. 自制约束性大围巾在小儿急诊科洗胃治疗中的实际应用. 黑龙江医药. 2023(05): 1058-1061 .  百度学术
百度学术
8. 张春红,黄健辉,李清. 循证干预联合共情共赢模式用于急诊科中毒洗胃患者的效果分析. 中西医结合护理(中英文). 2023(09): 190-192 .  百度学术
百度学术
其他类型引用(0)




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号