Value of color Doppler ultrasound combined with coagulation indexes detection in predicting deep venous thrombosis of lower limbs after fracture
-
摘要:目的
分析彩色多普勒超声联合术前凝血指标检测对骨折后下肢深静脉血栓(DVT)的预测价值。
方法选取2019年9月—2022年3月80例创伤性骨折患者,根据术后住院期间并发DVT情况分为DVT组29例与非DVT组51例。患者术前接受凝血指标检测,术后行彩色多普勒超声检查。比较2组检查结果,分析彩色多普勒超声、凝血指标与DVT的关系。
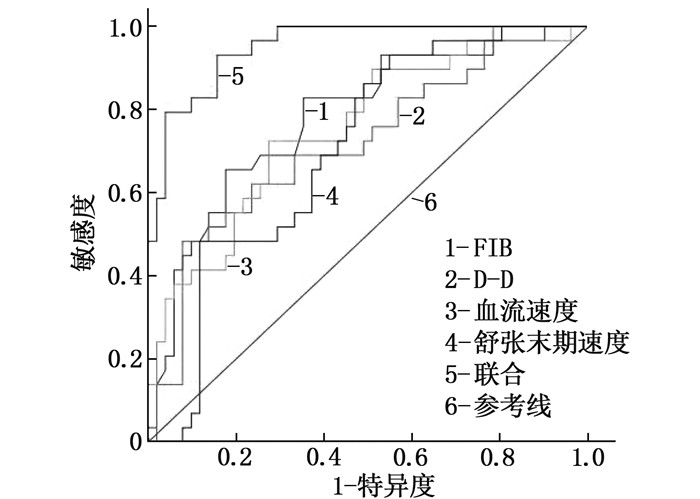
结果DVT组术前纤维蛋白原(FIB)、D-二聚体(D-D)水平高于非DVT组,差异有统计学意义(P < 0.05)。DVT组血管内径、血流速度、舒张末期速度小于非DVT组,差异有统计学意义(P < 0.05)。Logistic回归分析显示,血流速度、舒张末期速度、FIB、D-D是骨折患者术后住院期间并发DVT的影响因素(P < 0.05)。血流速度、舒张末期速度、FIB、D-D水平单独预测骨折患者术后住院期间发生DVT的曲线下面积(AUC)依次为0.781、0.720、0.753、0.705,4项指标联合预测的AUC为0.952。
结论术前FIB、D-D水平升高以及术后血流速度、舒张末期速度降低是骨折患者术后住院期间并发DVT的危险因素,4项指标联合预测骨折患者术后住院期间并发DVT有一定的临床参考价值。
Abstract:ObjectiveTo analyze the value of color Doppler ultrasound combined with preoperative coagulation indexes detection in predicting deep venous thrombosis (DVT) of lower limbs after fracture.
MethodsFrom September 2019 to March 2022, 80 patients with traumatic fracture were selected and divided into DVT group (n=29) and non-DVT group (n=51) according to the incidence of DVT during hospitalization after surgery. The patients received blood coagulation test before operation and color Doppler ultrasonography after operation. The results of examinations were compared between the two groups, and the relationships of DVT with color Doppler ultrasound and coagulation indexes were analyzed.
ResultsThe levels of fibrinogen (FIB) and D-dimer (D-D) in the DVT group were significantly higher than those in the non-DVT group (P < 0.05). The inner diameter, blood flow velocity and end diastolic velocity of blood vessels in the DVT group were significantly lower than those in the non-DVT group (P < 0.05). Logistic regression analysis showed that blood flow velocity, end diastolic velocity, FIB and D-D were the influencing factors of postoperative DVT during hospitalization in patients with fracture (P < 0.05). The area under the curve (AUC) of blood flow velocity, end diastolic velocity, FIB and D-D levels in predicting the occurrence of DVT independently in fracture patients during hospitalization after surgery were 0.781, 0.720, 0.753 and 0.705 respectively, and the AUC of combination of the four indicators was 0.952.
ConclusionThe increase of FIB and D-D levels before operation and the decrease of blood flow velocity and end diastolic velocity after operation are the risk factors of DVT in fracture patients during hospitalization after operation, and the combination of four indicators has the certain clinical reference value in predicting DVT in fracture patients during hospitalization after operation.
-
老年衰弱综合征是指老年人由于生理储备能力下降、机体抗应激能力减退及易损性增加,导致内外界较小刺激即可引发多系统失调表现的临床综合征,极大地增高了住院、失能、死亡等不良事件的发生风险[1-2]。研究[3]表明,衰弱是一种动态状态,在各种影响因素作用下,衰弱状态可随时间的推移在改善与恶化之间转换。因此,早期识别衰弱并寻找影响衰弱的因素,有助于衰弱状态的逆转。目前,体力活动水平对衰弱的影响受到人们的关注,但主要集中于中强度体力活动,久坐行为与衰弱的关系仍需进一步研究[4]。久坐行为包括坐着、躺着或斜靠着时进行的阅读、聊天等静态行为[5], 在老年群体中较为普遍[6]。研究[4]表明,久坐行为可能在衰弱的发展中发挥着重要作用。本研究进一步分析中国社区老年人衰弱状态与久坐行为的关系,现报告如下。
1. 资料与方法
1.1 一般资料
选取2020年10月—2021年11月江苏省扬州市8个社区的265例老年人为研究对象,其中男171例,女94例,年龄60~87岁,平均(70.21±6.67)岁。纳入标准: ①年龄≥60岁者; ②患者能正常沟通并理解本研究测试任务; ③自愿参加研究并签署知情同意书者。排除标准: ①处于疾病急性期、终末期者; ②严重痴呆、失能者; ③辅助工具协助下仍不能行走者。收集患者年龄、性别、体质量指数(BMI)、疾病种类、健康自评状况、教育水平、饮酒史、吸烟史等资料。
1.2 方法
日常生活活动能力采用日常生活活动能力(ADL)评定量表进行评估,该量表由6项基础性日常生活活动能力(BADL)和8项工具性日常生活活动能力(IADL)构成。每项1~4分, 1、2、3、4分分别代表自己可以做、有些困难、需要帮助和根本没法做。单项评分≥3分表明该项活动能力受损。BADL、IADL中有≥l项受损即BADL或IADL受损,若以上BADL、IADL中任意1种受损即ADL受损[7]。认知功能: 采用简易精神状态检查表(MMSE)对老年人的认知功能进行评估,总分0~30分, 27~30分为正常,得分越低提示认知功能越差。营养风险评估采用营养风险筛查2002(NRS2002)评估表对老年人营养风险情况进行评价,总分0~7分,总分 < 3分表明暂不存在营养风险,总分≥3分表明存在营养风险。
采用FRIED L P等[8]于2001年提出的衰弱表型对社区老年人进行老年衰弱综合征评估,该诊断标准共包含5个判定指标,分别是体质量下降、缓慢、虚弱、低体力活动、疲乏,以上5个指标中,符合3项及以上为老年衰弱综合征,符合1项或2项为衰弱前期, 5项均不符合的为健康状态,衰弱前期和健康状态统称为非衰弱。采用国际体力活动问卷长卷(IPAQ)中关于坐姿的部分来评估久坐行为,该部分充分考虑过去7 d老年人不同场所的不同行为,如看电视、读书、聊天、吃饭、打电话、乘坐交通工具等状态下维持坐姿的时间[9-10]。
1.3 统计学方法
采用SPSS 20.0软件进行分析,计量资料进行正态性检验,偏态分布的采用中位数(四分位数间距)表示,组间比较采用Mann-Whitney U检验。计数资料采用频数和百分比进行描述,组间比较采用四格表卡方检验或列联表分析。绘制受试者工作特征(ROC)曲线确定久坐行为预测老年衰弱综合征的最佳截断值。同时,通过Logistic回归进一步分析老年衰弱综合征与久坐行为截断值的相关性, P < 0.05为差异有统计学意义。
2. 结果
2.1 衰弱状况及临床基本资料比较
265例老年人群中,衰弱66例(24.91%), 非衰弱199例(75.09%)。5个衰弱表型中,最常见的为疲乏(50.19%), 其次是虚弱(41.13%)、缓慢(26.79%)、体质量下降(15.09%)和低体力活动(14.72%)。结果表明,不同年龄、疾病种类、健康自评状况、教育水平、BMI、MMSE得分、ADL、BADL、IADL及营养风险的老年人群的衰弱状况比较,差异有统计学意义(P < 0.05或P < 0.001), 见表 1。
表 1 不同衰弱状态老年人群的临床资料比较[n(%)][M(P25, P75)]临床资料 分类 衰弱状态 非衰弱(n=199) 衰弱(n=66) H/χ2/Z P 年龄 60~69岁 121(60.80) 16(24.24) 38.577 < 0.001 70~79岁 68(34.17) 32(48.49) ≥80岁 10(5.03) 18(27.27) 性别 男 131(65.83) 40(60.61) 0.591 0.442 女 68(34.17) 26(39.39) 体质量指数 偏瘦 7(3.52) 13(19.70) 25.198 < 0.001 正常 99(49.75) 25(37.88) 超重 73(36.68) 15(22.72) 肥胖 20(10.05) 13(19.70) 疾病种类 0~3种 148(74.37) 24(36.36) 31.433 < 0.001 ≥4种 51(25.63) 42(63.64) 健康自评状况 好 96(48.24) 11(16.67) 40.168 < 0.001 一般 84(42.21) 28(42.42) 差 19(9.55) 27(40.91) 教育水平 小学及以下 83(41.71) 39(59.09) 6.298 0.043 中学 93(46.73) 23(34.85) 大专及以上 23(11.56) 4(6.06) 饮酒史 无 126(63.32) 45(68.18) 0.513 0.474 有 73(36.68) 21(31.82) 吸烟史 无 108(54.27) 30(45.45) 1.544 0.214 有 91(45.73) 36(54.55) 工具性日常生活活动能力 正常 191(95.98) 34(51.52) 76.460 < 0.001 受损 8(4.02) 32(48.48) 基础性日常生活活动能力 正常 195(97.99) 55(83.33) 19.938 < 0.001 受损 4(2.01) 11(16.67) 日常生活活动能力 正常 188(94.47) 34(51.52) 67.281 < 0.001 受损 11(5.53) 32(48.48) 简易精神状态检查表评分/分 28(26, 29) 25(21, 27) -5.669 < 0.001 营养风险 无 164(82.41) 36(54.55) 20.791 < 0.001 有 35(17.59) 30(45.45) 久坐行为时间/(min/d) 360(300, 420) 480(390, 600) 5.690 < 0.001 年龄较大和疾病种类较多的老年人群衰弱占比增高; 小学及以下文化程度的老年人群较中学、大专及以上者发生衰弱的风险更高; 低体质量指数以及有营养风险的老年人群出现衰弱的风险更大,尤其是有营养风险的老年人群衰弱的患病率高达45.45%。与非衰弱老年人群比较,衰弱老年人群的健康自评状况更差、MMSE评分更低, ADL、BADL、IADL更易受损。
2.2 老年衰弱综合征与久坐行为的关系
老年人久坐行为时间为380(330, 480) min/d, 其中,乘坐交通工具久坐时间为10(6, 16) min/d, 其他久坐时间为360(328, 480) min/d。与非衰弱老年人群比较,衰弱老年人群久坐行为时间延长[360(300, 420) min/d、480(390, 600) min/d], 差异有统计学意义(P < 0.05), 见表 1。以久坐行为时间为预测因子构建ROC曲线,分析久坐行为与衰弱的相关性,并选择约登指数最大值所对应的临界值为最佳截断值。结果表明, ROC曲线下面积(AUC)为0.732(95%CI为0.661~0.803, P < 0.001), 最佳截断值为435 min/d, 约登指数、敏感度和特异度分别为0.38、0.621、0.759, 见图 1。
为了进一步分析久坐行为与衰弱的关系,分别以衰弱状况及其表型为应变量,以是否超出久坐行为最佳截断值及单因素分析中有统计学意义的指标作为自变量进行Logistic回归分析,结果显示,年龄、疾病种类、健康自评状况、教育水平、BMI、ADL、BADL、IADL、MMSE评分及营养风险等因素经校正后,久坐行为时间超过435 min/d的老年人发生衰弱的风险更大,且超过截断值是衰弱表型中的缓慢、体质量下降及低体力活动的独立影响因素(P < 0.05), 见表 2。
表 2 老年衰弱综合征与久坐行为的Logistic回归分析项目 分类 久坐行为 OR B 95%CI P 衰弱 ≤435 min/d 1 — — — >435 min/d 5.498 1.704 2.332~12.958 < 0.001 衰弱表型 缓慢 ≤435 min/d 1 — — — >435 min/d 2.595 0.954 1.298~5.189 0.007 体质量下降 ≤435 min/d 1 — — — >435 min/d 3.488 1.249 1.518~8.017 0.003 虚弱 ≤435 min/d 1 — — — >435 min/d 1.048 0.047 0.546~2.012 0.888 低体力活动 ≤435 min/d 1 — — — >435 min/d 2.585 0.950 1.042~6.411 0.040 疲乏 ≤435 min/d 1 — — — >435 min/d 1.772 0.572 0.945~3.321 0.074 3. 讨论
老年衰弱综合征的发病率在老年人群中呈逐渐升高趋势[11], 严重威胁老年群体的健康。本研究结果显示,社区老年人中老年衰弱综合征的患病率为24.91%, 提示社区老年人的衰弱状况较为严峻[12]。目前,老年群体的静态生活方式越来越常见,大部分老年人体力活动水平远低于世界卫生组织体力活动指南建议的标准,是久坐行为占比最高的人群[13-14]。DA SILVA COQUEIRO R等[10]研究显示,老年人每天久坐行为时间为(6.1±3.2) h。中国一项纳入678名居民的调查研究结果表明, 50岁以上中老年人平均每天静坐(4.73±2.08) h, 且每天静坐时间随着年龄的增长而延长, 80岁以上的老年人每天静坐时间可达6 h以上[15]。本研究结果显示, 265例社区老年人每天久坐行为时间长达6.3 h, 与上述研究结果基本一致,但与周林等[15]研究得出的久坐行为时间稍有差异,主要原因可能与参与者年龄和久坐行为测评工具选择不同有关。但总体而言,老年人的久坐行为现状较为严峻,需引起社区医务工作者和社会人员的广泛关注。
久坐行为与衰弱关系密切。日本的一项横断面研究[16]利用加速器对社区老年人的久坐行为进行测量及分析发现,衰弱老年人的久坐行为时间长于从非衰弱老年人,且无论是否进行中高强度体力活动,久坐行为时间均会增大老年人发生衰弱的风险[10, 17]。本研究结果显示,衰弱与非衰弱老年人久坐时间分别为480(390, 600) min/d、360(300, 420) min/d, 与非衰弱老年人比较,衰弱老年人久坐行为时间更长,与上述研究结果一致。此外,研究显示,久坐行为的中断与减少可有效降低老年人的衰弱水平[18]。美国一项队列研究[17]也表明,每天缩短1 h久坐行为时间可有效降低衰弱风险, 提示监测并及时干预老年人的久坐行为时间有望成为预防社区老年人衰弱发生与发展的一种重要策略。然而,目前尚无相关指南指出可导致老年人身心健康受损所需的久坐行为时间。本研究将久坐行为与衰弱构建ROC曲线,试图找出可预测衰弱的久坐行为临界值,结果显示,衰弱的最佳截断值为435 min/d (7.25 h/d), 与巴西研究[10]得出的7 h/d的临界值相近。为进一步探讨久坐行为对衰弱的影响,本研究还对久坐行为是否超过截断值与衰弱及其表型进行分析,研究结果显示,调整年龄、疾病种类、教育水平等因素后,超过7.25 h/d的久坐行为与衰弱水平仍呈显著相关,提示可通过监测久坐行为时间是否超过7.25 h/d来预测或辨别衰弱水平。此外,本研究还发现,超过截断值的久坐行为时间也是衰弱表型中的缓慢、体质量下降和低体力活动的独立影响因素。
目前关于久坐行为和衰弱关系的具体机制尚不明确,但研究表明,久坐行为作为一种不良的行为方式可促使老年人的炎症生物标志物处于较高水平,从而影响老年人肌肉质量、肌肉力量和功能[19],而这两者均会对虚弱、体质量下降和体力活动下降产生影响。此外,久坐行为还会增大心脑血管疾病、代谢综合征、认知功能障碍、焦虑、抑郁等疾病的发病风险及跌倒、死亡等不良结局的发生率[6, 20-21]。因此,为促进健康老龄化,有效改善老年人衰弱状况,应提高老年人对衰弱和久坐行为的认识水平,鼓励其进行可耐受的中低强度躯体活动。同时,将久坐行为时间监测纳入社区老年人健康管理,并对久坐状态进行干预。
综上所述,社区老年人久坐行为状况不容乐观,且衰弱及其表型与久坐行为关系密切,久坐行为时间长可增大衰弱的风险。超过7.25 h/d的久坐行为对衰弱具有较好的预测价值,提示监测久坐行为指标并积极采取干预措施以缩短久坐行为时间可能成为有效防止衰弱发生和发展的重要策略。本研究为横断面研究,研究样本量有限,对于衰弱与久坐行为的内在联系还需要多中心、大样本、长期随访进行进一步研究。
-
表 1 2组患者术前凝血指标水平比较(x±s)
组别 n PT/s APTT/s FIB/(g/L) D-D/(ng/mL) DVT组 29 11.83±1.21 30.17±4.49 4.86±0.91 5 937.66±1 175.23 非DVT组 51 11.65±1.29 29.10±4.72 3.78±1.08* 4 998.45±957.01* PT: 凝血酶原时间; APTT: 活化部分凝血活酶时间; FIB: 纤维蛋白原; D-D: D-二聚体。与DVT组比较, *P < 0.05。 表 2 2组患者术后多普勒超声指标比较(x±s)
组别 n 血管内径/mm 血流速度/(L/min) 下肢收缩峰值速度/(cm/s) 舒张末期速度/(cm/s) DVT组 29 9.69±2.31 8.16±2.19 38.75±15.09 7.44±2.41 非DVT组 51 10.98±2.08* 10.14±1.97* 44.03±15.30 9.69±3.81* 与DVT组比较, *P < 0.05。 表 3 影响DVT发病的多因素Logistic回归分析
因素 β S. E. Wald P OR 95%CI FIB 2.362 0.682 12.011 0.001 10.613 2.791~40.363 D-D 0.001 0.001 9.800 0.002 1.001 1.001~1.002 血管内径 -0.249 0.252 0.983 0.321 0.779 0.476~1.276 血流速度 -0.696 0.265 6.908 0.009 0.499 0.297~0.838 舒张末期速度 -0.554 0.219 6.388 0.011 0.575 0.374~0.883 常量 -5.490 3.167 3.005 0.083 0.004 — 表 4 多普勒超声指标与凝血检测指标单独及联合预测骨折后DVT的ROC曲线分析
变量 AUC SE P 约登指数 cut-off值 敏感度 特异度 95%CI FIB 0.781 0.054 0.001 0.479 4.635 0.655 0.824 0.675~0.887 D-D 0.720 0.060 0.001 0.405 6 572.540 0.483 0.922 0.602~0.838 血流速度 0.753 0.057 0.000 0.449 9.215 0.724 0.725 0.642~0.865 舒张末期速度 0.705 0.058 0.002 0.382 10.110 0.931 0.451 0.590~0.819 联合 0.952 0.021 0.001 0.774 0.337 0.931 0.843 0.911~0.993 -
[1] 尚春风, 寇红伟, 张书豪, 等. 中老年人腰椎退变性疾病术后早期下肢深静脉血栓形成的相关因素[J]. 郑州大学学报: 医学版, 2019, 54(3): 477-480. https://www.cnki.com.cn/Article/CJFDTOTAL-HNYK201903040.htm [2] 钱多, 蒋冰歆, 林钰莹. 下肢深静脉血栓导管接触性溶栓术后患者生活质量的影响因素[J]. 实用临床医药杂志, 2021, 25(15): 69-74. doi: 10.7619/jcmp.20211130 [3] 王刚, 刘宏建, 李振伟, 等. 股骨粗隆间骨折老年患者PFNA内固定术后渐进抗阻运动训练的康复效果[J]. 郑州大学学报: 医学版, 2019, 54(4): 615-618. https://www.cnki.com.cn/Article/CJFDTOTAL-HNYK201904033.htm [4] PANPIKOON T, CHUNTAROJ S, TREESIT T, et al. Lower-extremity venous ultrasound in DVT-unlikely patients with positive D-dimer test[J]. Acad Radiol, 2022, 29(7): 1058-1064. doi: 10.1016/j.acra.2020.06.028
[5] 王文静. 彩色多普勒超声对孕产妇下肢深静脉血栓的诊断价值研究[J]. 中国基层医药, 2021, 28(5): 760-763. doi: 10.3760/cma.j.issn.1008-6706.2021.05.026 [6] 侯玉芬, 刘政. 下肢深静脉血栓形成诊断及疗效标准(2015年修订稿)[J]. 中国中西医结合外科杂志, 2016, 22(5): 520-521. doi: 10.3969/j.issn.1007-6948.2016.05.032 [7] 宁艳婷, 丁俊琴, 李春柳, 等. 骨折患者出院前发生下肢深静脉血栓26例回顾性分析[J]. 河北医科大学学报, 2020, 41(9): 1033-1038. https://www.cnki.com.cn/Article/CJFDTOTAL-HBYX202009010.htm [8] 刘娅楠, 薛建军, 丁伟, 等. 围术期穴位电刺激预防骨科大手术后深静脉血栓的研究进展[J]. 西部中医药, 2022, 35(4): 151-154. https://www.cnki.com.cn/Article/CJFDTOTAL-GSZY202204036.htm [9] 郑紫磊, 张玉平, 李海英. 低分子量肝素与口服抗凝剂预防脊柱创伤后下肢深静脉血栓形成和肺栓塞研究[J]. 河北医学, 2021, 27(10): 1661-1665. https://www.cnki.com.cn/Article/CJFDTOTAL-HCYX202110016.htm [10] ALWOHAIBI A, ALATTAB N, ALSHEEF M. Lower extremity arteriovenous fistula mimicking deep venous thrombosis: a case report[J]. Cureus, 2021, 13(12): e20690.
[11] 王勇, 鱼红进. 凝血指标及血栓分子标志物水平对骨折患者术后深静脉血栓的预测价值[J]. 医学临床研究, 2022(5): 713-716. [12] 黄金, 陈希玲, 黄智华. 血栓弹力图与常规凝血相关指标预测颅脑损伤术后产生深静脉血栓的价值[J]. 川北医学院学报, 2022, 37(6): 712-715. https://www.cnki.com.cn/Article/CJFDTOTAL-NOTH202206007.htm [13] 张宇, 阴鑫哲. 髋关节置换术后凝血纤溶相关指标、血栓弹力图指标变化与下肢深静脉血栓形成的关系[J]. 血栓与止血学, 2022, 28(2): 250-251. https://www.cnki.com.cn/Article/CJFDTOTAL-XSZX202202031.htm -
期刊类型引用(10)
1. 李宗锴,黄妍,汪子平,景慧,滕雨芯,刘叶舟,申远,李强,米白冰,杨姣梅,颜虹,党少农. 陕西省成年人群衰弱的流行特征及其影响因素重要性评价研究. 中华流行病学杂志. 2025(01): 131-139 .  百度学术
百度学术
2. 马雪,韩小云,吴智水,史珣瑜. 社区老年人久坐时间与认知衰弱的相关性分析. 医学理论与实践. 2025(05): 866-869 .  百度学术
百度学术
3. 张全秀,廖绍斌. 老年慢性阻塞性肺疾病患者锻炼行为感知对久坐行为的影响研究. 当代护士(中旬刊). 2024(05): 35-39 .  百度学术
百度学术
4. 徐秀容,郑秋岗,陈军. 基于不同速率抗阻训练的多组分运动干预对老年衰弱患者躯体功能和抑郁状态的影响. 实用临床医药杂志. 2024(12): 132-137 .  本站查看
本站查看
5. 刘源源,张艺雄. 老年人久坐行为对认知衰弱影响的Meta分析. 中国健康教育. 2024(08): 681-685+690 .  百度学术
百度学术
6. 李净兵,王会军,王少颖,赵璨,王莉迪,曹玉娇. 己酮可可碱联合硫辛酸对老年衰弱综合征病人躯体功能及生活质量的影响. 实用老年医学. 2024(08): 812-815 .  百度学术
百度学术
7. 王世豪,祝双武,臧衍乐,马晓彤,马阿辉,李丑旦. 人体姿态检测系统的开发及智能服装的设计. 传感技术学报. 2024(08): 1342-1349 .  百度学术
百度学术
8. 傅增辉,金艳,林再红,姜岩,杜姝,刘晶,张广萍,刘旸,于绘丽. 老年偏头痛患者衰弱水平与影响因素研究. 空军军医大学学报. 2024(11): 1299-1303 .  百度学术
百度学术
9. 郭银宁,缪雪怡,蒋小曼,徐婷,许勤. 肿瘤患者衰弱影响因素的Meta分析. 中国全科医学. 2023(08): 989-996 .  百度学术
百度学术
10. 张宇红,王端端,黄雅清,钟鸿斌. 老年透析患者衰弱指数与透析指标的相关性分析. 中国卫生标准管理. 2022(20): 108-112 .  百度学术
百度学术
其他类型引用(10)




 下载:
下载:

 苏公网安备 32100302010246号
苏公网安备 32100302010246号