Effects of artificial liver treatment frequency and mode on survival time of patients with liver failure
-
摘要:目的
探讨人工肝治疗次数及模式对肝衰竭患者预后的影响。
方法选取行人工肝治疗的102例肝衰竭患者为研究对象。102例患者分别按人工肝治疗次数分组[行1次人工肝治疗组(16例)、行2~4次人工肝治疗组(69例)、行5次人工肝治疗组(10例)和行≥6次人工肝治疗组(7例)]和人工肝治疗模式分组[血浆置换组(PE组, 69例)、双重血浆分子吸附系统组(DPMAS组, 2例)和联合组(31例)]。各组间化验指标采用M-W或K-W非参数检验,各组间生存时间比较采用K-M生存分析,并行Log-rank检验。
结果行1次人工肝治疗组患者治疗后丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)高于其他组,行2~4次人工肝治疗组患者白蛋白(ALB)改善情况低于其他组,行1、2~4次人工肝治疗组患者凝血酶原时间活动度(PTA)改善情况低于其他2组,差异有统计学意义(P < 0.05)。行5次人工肝治疗组患者24周生存率最高,行≥6次人工肝治疗组患者24周生存率最低。治疗前, PE组PTA低于联合组,差异有统计学意义(P < 0.05); 不同人工肝治疗模式组间生存率比较,差异无统计学意义(P>0.05)。14~45岁患者24周生存率最高, 46~54岁患者生存率最低。
结论不同人工肝治疗模式对肝衰竭患者的生存率无显著差异。行多次人工肝治疗者较单次治疗者生存率提高,且患者生存时间随治疗次数增加而延长,但超过6次治疗者生存率下降。
-
关键词:
- 人工肝 /
- 肝衰竭 /
- 预后 /
- 血浆置换 /
- 双重血浆分子吸附系统
Abstract:ObjectiveTo explore the effect of the frequency and mode of artificial liver treatment on the prognosis of patients with liver failure.
MethodsA total of 102 patients with liver failure who received artificial liver therapy were selected as the study subjects. The 102 patients were grouped according to the number of artificial liver treatments[1 artificial liver treatment group (16 cases), 2 to 4 artificial liver treatment group (69 cases), 5 artificial liver treatment group (10 cases) and ≥6 artificial liver treatment group (7 cases)] and the mode of artificial liver treatment group[plasma exchange (PE group, 69 cases), dual plasma molecular adsorption system group (DPMAS group, 2 cases) and combination group (31 cases)]. M-W or K-W nonparametric tests were used for assay indexes among each group, K-M survival analysis was used for comparison of survival time of each component, and Log-rank tests were conducted in parallel.
ResultsAlanine aminotransferase (ALT) and aspartate aminotransferase (AST) in the 1 artificial liver treatment group were significantly higher than those in other groups, and the improvement of albumin (ALB) in the 2 to 4 artificial liver treatment group was significantly lower than that in the other groups, the improvement of prothrombin time activity (PTA) in the artificial liver treatment group after 1 time, 2 to 4 times was significantly lower than that in the other two groups (P < 0.05). The 24-week survival rate was the highest in the group receiving 5 times of artificial liver treatment, and the lowest in the group receiving ≥6 times of artificial liver treatment. Before treatment, PTA was significantly lower in the PE group than the combined group (P < 0.05); there was no significant difference in survival rate among different artificial liver treatment modes (P>0.05). The 24-week survival rate was the highest in patients aged 14 to 45 years and the lowest in patients aged 46 to 54 years.
ConclusionThere is no significant difference in survival rate of patients with liver failure in different artificial liver treatment modes. The survival rate of patients receiving multiple artificial liver therapy is higher than that of patients receiving single therapy, and the survival time of patients is prolonged with the increase of the number of treatments, but the survival rate of patients receiving more than 6 treatments is decreased.
-
肝衰竭是多种因素引起的严重肝脏损害,导致合成、解毒、代谢和生物转化功能严重障碍或失代偿,出现以黄疸、凝血功能障碍、肝肾综合征、肝性脑病、腹水等为主要表现的一组临床症候群[1]。肝衰竭因其病情凶险、并发症多、进展快,导致病死率较高,临床病死率高达70%以上[2]。研究[3]表明,慢加急性肝衰竭患者预后极差, 28 d病死率为30%~90%。由于内科治疗效果有限,肝移植经济负担较重,而非生物性人工肝(NBAL)既可以减轻肝脏负担,帮助恢复肝脏功能,又为肝移植提供机会并争取时间[4], 所以人工肝技术在临床上迅速推广。目前,中国应用的人工肝模式主要为血浆置换(PE)和双重血浆分子吸附系统(DPMAS)[5]。本研究探讨人工肝治疗次数及模式对肝衰竭患者预后的影响,现报告如下。
1. 资料与方法
1.1 一般资料
选取2019年1月—2022年3月诊断为肝衰竭并行人工肝治疗的患者102例为研究对象,其中男56例,女46例,年龄14~79岁,平均(47.69±14.46)岁; 肝衰竭病因中,病毒性肝炎39例(38.24%), 药物性肝损害24例(23.53%), 不明原因肝病16例(15.69%), 原发性胆汁性胆管炎10例(9.80%), 酒精性肝病8例(7.84%), 其他原因5例(4.90%); 肝衰竭类型包括急性肝衰竭22例,亚急性肝衰竭17例,慢加急性肝衰竭49例,慢性肝衰竭14例。本研究通过山西医科大学第一医院伦理委员会审批批准{[2022]伦理字(K-K101)号)}。
纳入标准: ① 2019年1月—2022年3月就诊于山西医科大学第一医院感染病科者; ②参照《肝衰竭诊治指南(2018年版)》[1], 诊断为肝衰竭者; ③按照《非生物性人工肝治疗肝衰竭指南(2016年版)》[6]行人工肝治疗者。排除标准: 因各种原因而导致资料无法收集者。
1.2 方法
所有患者均接受常规内科治疗和人工肝治疗,内科治疗包括保肝、退黄、抗感染、补充白蛋白、纠正水电解质及酸碱失衡和预防并发症等,根据不同患者病情选择不同人工肝治疗模式,治疗次数不限。本研究中,行PE治疗69例, DPMAS治疗2例, PE+DPMAS治疗31例。共计行人工肝治疗310次,其中PE模式225次, DPMAS模式17次, PE+DPMAS模式68次。行1次人工肝治疗者16例, 2次治疗者30例, 3次者21例, 4次者18例, 5次者10例, 6次者3例, 7次者2例, 8次者1例, 9次者1例。
1.3 观察指标
观察102例患者入院时、每次人工肝前后的丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、白蛋白(ALB)、总胆红素(TBIL)、直接胆红素(DBIL)、凝血酶原时间活动度(PTA)等指标变化,随访所有患者24周(自入院当天开始)的生存结局。将所有资料归纳整理,统计分析,分别按人工肝模式、人工肝治疗次数分组,对各项化验指标及生存时间等资料进行比较分析。
1.4 统计学分析
采用Excel整理数据、绘制表格,使用X-Tile软件进行人工肝次数和患者年龄截断值的获取,人工肝次数分为1次人工肝治疗组(16例)、2~4次人工肝治疗组(69例)、5次人工肝治疗组(10例)和≥6次人工肝治疗组(7例); 按年龄分为14~45岁(43例)、46~54岁(32例)和55~79岁(27例)。使用SPSS 25.0软件进行统计分析,定量资料以(x±s)表示,非正态分布的定量资料以[M(P25, P75)]表示, 2组间比较采用M-W检验,多组间比较采用K-W非参数检验,生存分析采用K-M生存分析。P < 0.05为差异有统计学意义。
2. 结果
2.1 人工肝治疗次数对肝衰竭患者预后的影响
2.1.1 4组患者人工肝治疗前后各项化验指标比较:
4组肝衰竭患者治疗前ALT、AST、TBIL、ALB、PTA指标比较,差异无统计学意义(P>0.05); 1次人工肝治疗组患者治疗后ALT、AST高于其他组; 2~4次人工肝治疗组患者ALB改善情况低于其他组; 1、2~4次人工肝治疗组患者PTA改善情况低于5次人工肝治疗组、≥6次人工肝治疗组,上述差异均有统计学意义(P < 0.05), 见表 1-1、1-2、1-3。
表 1-1 行不同人工肝治疗次数的肝衰竭患者ALT、AST指标[M(P25, P75)]U/L 指标 时点 行1次人工肝治疗组(n=16) 行2~4次人工肝治疗组(n=69) 行5次人工肝治疗组(n=10) 行≥6次人工肝治疗组(n=7) ALT 治疗前 327.50(87.00, 1 020.00) 130.00(43.00, 445.00) 196.50(94.75, 515.75) 72.00(27.00, 346.00) 治疗后 129.00(45.75, 311.75) 44.00(28.50, 84.63)* 47.50(21.50, 71.00)* 33.00(15.00, 59.00)* 改善情况 312.00(37.75, 739.75) 32.00(10.00, 101.00)* 31.00(6.75, 62.50)* 14.00(2.00, 32.00)* AST 治疗前 328.50(81.75, 662.50) 203.00(101.00, 353.00) 253.50(85.75, 444.25) 97.00(63.00, 173.00) 治疗后 96.00(50.00, 173.50) 58.00(42.00, 77.00)* 42.00(33.50, 69.50)* 44.00(13.00, 73.00)* 改善情况 161.00(19.75, 401.75) 51.00(25.00, 112.00)* 27.00(13.00, 73.25)* 17.00(5.75, 30.50)* ALT: 丙氨酸氨基转移酶; AST: 天门冬氨酸氨基转移酶。与行1次人工肝治疗组比较, *P < 0.05。 表 1-2 行不同人工肝治疗次数的肝衰竭患者ALB、TBIL指标[M(P25, P75)]指标 时点 行1次人工肝治疗组(n=16) 行2~4次人工肝治疗组(n=69) 行5次人工肝治疗组(n=10) 行≥6次人工肝治疗组(n=7) ALB/(g/L) 治疗前 30.60(26.93, 33.55) 30.40(27.45, 33.00) 32.10(29.08, 33.83) 27.30(25.50, 33.80) 治疗后 28.90(27.10, 30.00) 30.50(28.80, 34.20) 29.20(26.53, 30.63) 29.00(27.60, 30.50) 改善情况 3.05(-2.23, 4.55)* 1.70(-0.60, 3.50) 3.50(1.53, 6.05)* 3.15(0.48, 6.33)* TBIL/(μmol/L) 治疗前 353.75(257.65, 520.88) 372.60(255.55, 474.30) 367.80(255.68, 453.43) 467.10(366.80, 565.20) 治疗后 175.50(152.25, 301.48) 132.90(83.35, 275.30) 105.00(55.53, 229.73) 390.70(135.30, 627.60) 改善情况 131.85(84.70, 207.83) 120.20(73.80, 170.50) 95.70(59.60, 136.88) 114.35(72.78, 169.48) ALB: 白蛋白; TBIL: 总胆红素。与行2~4次人工肝治疗组比较, *P < 0.05。 表 1-3 行不同人工肝治疗次数的肝衰竭患者PTA指标[M(P25, P75)]% 组别 PTA 治疗前 治疗后 改善情况 行1次人工肝治疗组(n=16) 32.61(21.55, 36.90) 41.35(32.28, 52.83) -13.00(-17.30, -10.05)*# 行2~4次人工肝治疗组(n=69) 32.82(27.65, 39.50) 45.00(36.10, 52.95) -8.90(-17.80, 0.70) *# 行5次人工肝治疗组(n=10) 35.25(21.00, 40.92) 33.30(28.55, 43.25) 0.55(-7.73, 9.15) 行≥6次人工肝治疗组(n=7) 33.70(31.00, 50.00) 35.40(27.90, 46.20) 0.85(-6.53, 9.52) PTA: 凝血酶原时间活动度。与行5次人工肝治疗组比较, *P < 0.05; 与行≥6次人工肝治疗组比较, #P < 0.05。 2.1.2 不同人工肝治疗次数组生存资料分析:
以4组生存资料建立Kaplan-Meier生存模型,并行Log-rank检验。结果表明, 4组生存率比较,差异有统计学意义(P < 0.05)。结合数据看,行5次人工肝治疗患者24周生存率最高,行6~9次人工肝治疗患者24周生存率最低。生存曲线见图 1。
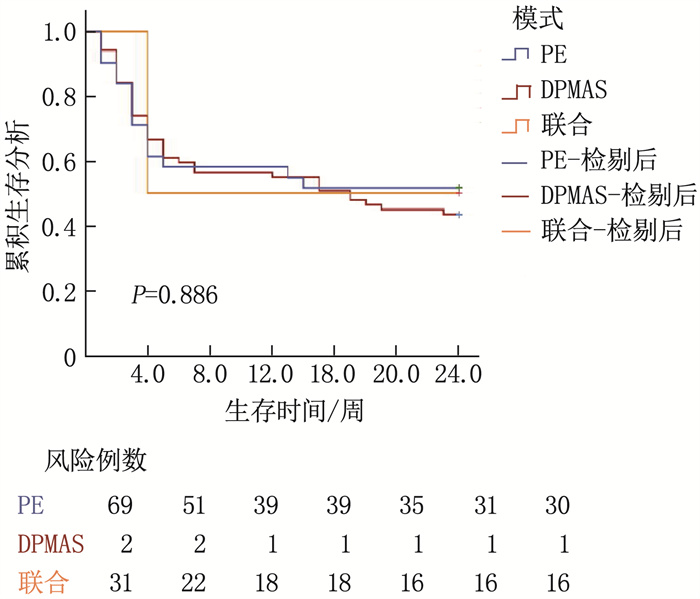
2.2 人工肝治疗模式对肝衰竭患者预后的影响
2.2.1 人工肝治疗前后各项化验指标比较:
行DPMAS模式治疗的肝衰竭患者较少,所以以下只比较PE组和联合治疗组间各项化验指标。2组肝衰竭患者治疗前、治疗后的ALT、AST、TBIL、ALB指标以及其改善情况比较,差异无统计学意义(P>0.05); 治疗前PE组PTA低于联合组,差异有统计学意义(P < 0.05), 见表 2。
表 2 行不同人工肝治疗模式的肝衰竭患者各项化验指标指标[M(P25, P75)]组别 时点 ALT/(U/L) AST/(U/L) ALB/(g/L) TBIL/(μmol/L) PTA/% PE组(n=69) 治疗前 192.00(52.50, 588.00) 237.00(116.00, 589.00) 29.50(26.50, 33.85) 342.90(243.35, 453.75) 32.40(26.85, 41.20)* 治疗后 44.00(23.00, 88.00) 63.00(39.50, 88.50) 33.20(30.25, 36.05) 184.70(76.80, 380.20) 36.90(27.33, 50.00) 改善情况 100.00(19.00, 435.50) 149.00(49.00, 440.50) -3.50(-7.40, 0.60) 142.80(-14.10, 202.15) -5.30(-17.30, 2.98) 联合组(n=31) 治疗前 211.00(72.00, 508.00) 239.00(116.00, 668.00) 29.20(27.00, 32.80) 416.50(295.20, 508.70) 38.20(29.90, 45.70) 治疗后 41.50(25.50, 82.50) 51.00(38.50, 104.25) 32.10(28.20, 36.83) 136.00(52.60, 389.10) 37.40(27.00, 59.40) 改善情况 126.00(16.75, 475.50) 172.50(39.50, 602.75) -2.60(-6.33, 3.05) 155.90(-16.70, 353.00) -3.10(-18.80, 11.20) ALT: 丙氨酸氨基转移酶; AST: 天门冬氨酸氨基转移酶; ALB: 白蛋白; TBIL: 总胆红素; PTA: 凝血酶原时间活动度。与联合组比较, *P < 0.05。 2.2.2 不同人工肝治疗模式组生存资料分析:
以3组生存资料建立Kaplan-Meier生存模型,并行Log-rank检验。结果表明, 3组生存率比较,差异无统计学意义(P>0.05), 见图 2。
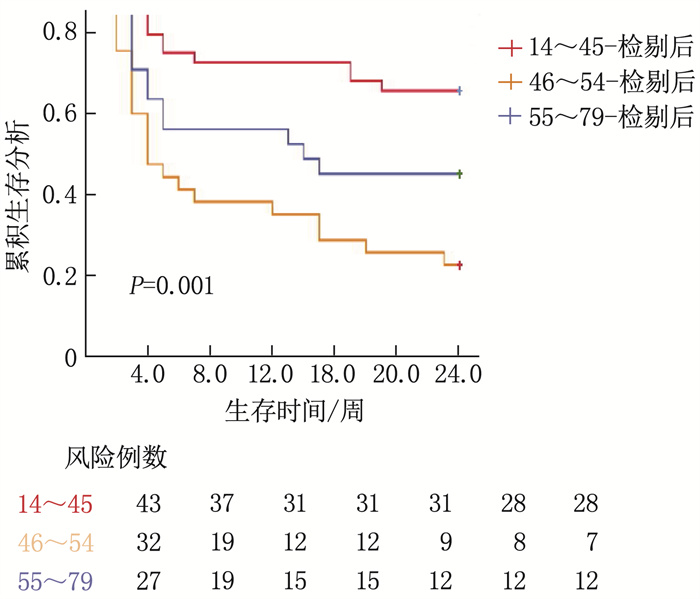
2.3 不同年龄生存资料分析
以不同年龄段生存资料建立Kaplan-Meier生存模型,并行Log-rank检验。结果表明,不同年龄段生存率比较,差异有统计学意义(P < 0.05), 结合数据看, 14~45岁患者24周生存率最高, 46~54岁患者生存率最低。生存曲线见图 3。
3. 讨论
人工肝支持系统(ALSS)已经发展成为清除毒素、提高肝脏再生能力的治疗手段[3]。PE治疗模式是目前国内应用最广的非生物性人工肝治疗方式,能够有效清除血液中的毒性物质,同时补充凝血因子和白蛋白等物质,但其对血浆的需求量较大,易发生过敏现象,并且可能会加重肝性脑病[7-9]。DPMAS治疗模式能够迅速清除患者血浆中的胆红素、炎性物质、各种毒素等,改善患者的高胆红素血症、肝性脑病、炎症反应等,不需要外源性血浆,但其不能补充凝血因子、白蛋白等,且体外循环容积较大,易发生低血压[9]。PE+DPMAS治疗模式结合两者优点,既能够彻底清除患者体内胆红素、毒素等,又能够补充凝血物质及白蛋白,且有效减少血浆用量,对钾离子、血红蛋白、血小板等影响也更小[9-11]。目前,关于不同人工肝治疗模式对肝衰竭患者生存时间影响的研究结论并不完全相同,有研究[12-13]显示PE+DPMAS治疗模式4、12周生存率显著高于PE组,也有研究[14-15]显示PE与DPMAS治疗模式之间、DPMAS与PE+DPMAS治疗模式间12周生存率相当。本研究结果与后者相同, 3种不同人工肝治疗模式间患者的24周生存率无显著差异,可见相比于选择疗效更全面的PE+DPMAS模型而言,根据患者个体情况选择合适的人工肝模式更重要,不同的人工肝模式并不会对患者生存时间造成差异。
一项关于扑热息痛引起肝衰竭的研究[16]发现,根据理论假设,连续3个疗程的血浆置换会将分布在细胞外液中的“毒素”浓度降低到末次置换结束时初始浓度的18%, 而额外的疗程在理论上只会将其降低到16%[4]。这只是理论假设,和实际相比可能有一些出入,但也可以说明血浆置换次数是有临界值的,超过临界值次数而病情仍未见好转者,生存时间可能会缩短。本研究结果显示,行1次人工肝治疗患者较行2~5次人工肝治疗患者的24周生存率显著下降(P<0.05), 且行1次人工肝治疗患者4周内生存曲线下降最明显。既往研究[3, 17-18]发现,人工肝治疗次数与预后相关,行2、3、4次人工肝治疗患者的生存期均较治疗1次的患者延长,且随着人工肝治疗次数增加,生存时间明显延长,原因可能与行1次人工肝治疗患者的病情重、不能耐受或未能及时行下一次人工肝治疗有关。本研究还显示,人工肝治疗次数≥6次患者的24周生存率较行2~5次者显著下降(P<0.05)。一项关于儿童肝衰竭的研究[19]也显示,如果不行肝移植,血浆置换≥6次对患者几乎没有益处。上述结果表明,多次人工肝治疗较单次治疗者生存率提高,且随着人工肝次数增加生存时间延长,然而≥6次人工肝治疗者生存率反而下降。但关于Kondrup的研究只是针对药物性肝衰竭的研究,对于病毒性或自身免疫性肝衰竭患者,情况可能有所不同。本研究将继续收集更多样本来验证上述研究结果。
既往研究[20-21]认为年龄、病因、PTA、ALB、TBIL、肝肾综合征、腹水、电解质紊乱、自发性腹膜炎、上消化道出血、肝性脑病、脑水肿等并发症与肝衰竭患者预后密切相关,其中年龄>40岁是影响肝衰竭患者短期预后的独立危险因素,年龄越大,病死率越高。本研究发现,不同年龄组间患者生存率不同,其中≥55岁组患者较46~54岁组患者的24周生存率显著更高,考虑原因可能为: 46~54岁组患者年龄较低,患者及其家属多愿意积极治疗,即使一部分患者病情危重,也同意行人工肝治疗,所以生存率较低; 而≥55岁患者考虑其年龄大,潜在风险高,家属多愿意保守内科治疗,同意行人工肝治疗的患者多病情较轻,所以生存率较高。
综上所述,人工肝治疗可以改善肝衰竭患者预后。人工肝次数和患者年龄对其预后影响显著。
-
表 1-1 行不同人工肝治疗次数的肝衰竭患者ALT、AST指标[M(P25, P75)]
U/L 指标 时点 行1次人工肝治疗组(n=16) 行2~4次人工肝治疗组(n=69) 行5次人工肝治疗组(n=10) 行≥6次人工肝治疗组(n=7) ALT 治疗前 327.50(87.00, 1 020.00) 130.00(43.00, 445.00) 196.50(94.75, 515.75) 72.00(27.00, 346.00) 治疗后 129.00(45.75, 311.75) 44.00(28.50, 84.63)* 47.50(21.50, 71.00)* 33.00(15.00, 59.00)* 改善情况 312.00(37.75, 739.75) 32.00(10.00, 101.00)* 31.00(6.75, 62.50)* 14.00(2.00, 32.00)* AST 治疗前 328.50(81.75, 662.50) 203.00(101.00, 353.00) 253.50(85.75, 444.25) 97.00(63.00, 173.00) 治疗后 96.00(50.00, 173.50) 58.00(42.00, 77.00)* 42.00(33.50, 69.50)* 44.00(13.00, 73.00)* 改善情况 161.00(19.75, 401.75) 51.00(25.00, 112.00)* 27.00(13.00, 73.25)* 17.00(5.75, 30.50)* ALT: 丙氨酸氨基转移酶; AST: 天门冬氨酸氨基转移酶。与行1次人工肝治疗组比较, *P < 0.05。 表 1-2 行不同人工肝治疗次数的肝衰竭患者ALB、TBIL指标[M(P25, P75)]
指标 时点 行1次人工肝治疗组(n=16) 行2~4次人工肝治疗组(n=69) 行5次人工肝治疗组(n=10) 行≥6次人工肝治疗组(n=7) ALB/(g/L) 治疗前 30.60(26.93, 33.55) 30.40(27.45, 33.00) 32.10(29.08, 33.83) 27.30(25.50, 33.80) 治疗后 28.90(27.10, 30.00) 30.50(28.80, 34.20) 29.20(26.53, 30.63) 29.00(27.60, 30.50) 改善情况 3.05(-2.23, 4.55)* 1.70(-0.60, 3.50) 3.50(1.53, 6.05)* 3.15(0.48, 6.33)* TBIL/(μmol/L) 治疗前 353.75(257.65, 520.88) 372.60(255.55, 474.30) 367.80(255.68, 453.43) 467.10(366.80, 565.20) 治疗后 175.50(152.25, 301.48) 132.90(83.35, 275.30) 105.00(55.53, 229.73) 390.70(135.30, 627.60) 改善情况 131.85(84.70, 207.83) 120.20(73.80, 170.50) 95.70(59.60, 136.88) 114.35(72.78, 169.48) ALB: 白蛋白; TBIL: 总胆红素。与行2~4次人工肝治疗组比较, *P < 0.05。 表 1-3 行不同人工肝治疗次数的肝衰竭患者PTA指标[M(P25, P75)]
% 组别 PTA 治疗前 治疗后 改善情况 行1次人工肝治疗组(n=16) 32.61(21.55, 36.90) 41.35(32.28, 52.83) -13.00(-17.30, -10.05)*# 行2~4次人工肝治疗组(n=69) 32.82(27.65, 39.50) 45.00(36.10, 52.95) -8.90(-17.80, 0.70) *# 行5次人工肝治疗组(n=10) 35.25(21.00, 40.92) 33.30(28.55, 43.25) 0.55(-7.73, 9.15) 行≥6次人工肝治疗组(n=7) 33.70(31.00, 50.00) 35.40(27.90, 46.20) 0.85(-6.53, 9.52) PTA: 凝血酶原时间活动度。与行5次人工肝治疗组比较, *P < 0.05; 与行≥6次人工肝治疗组比较, #P < 0.05。 表 2 行不同人工肝治疗模式的肝衰竭患者各项化验指标指标[M(P25, P75)]
组别 时点 ALT/(U/L) AST/(U/L) ALB/(g/L) TBIL/(μmol/L) PTA/% PE组(n=69) 治疗前 192.00(52.50, 588.00) 237.00(116.00, 589.00) 29.50(26.50, 33.85) 342.90(243.35, 453.75) 32.40(26.85, 41.20)* 治疗后 44.00(23.00, 88.00) 63.00(39.50, 88.50) 33.20(30.25, 36.05) 184.70(76.80, 380.20) 36.90(27.33, 50.00) 改善情况 100.00(19.00, 435.50) 149.00(49.00, 440.50) -3.50(-7.40, 0.60) 142.80(-14.10, 202.15) -5.30(-17.30, 2.98) 联合组(n=31) 治疗前 211.00(72.00, 508.00) 239.00(116.00, 668.00) 29.20(27.00, 32.80) 416.50(295.20, 508.70) 38.20(29.90, 45.70) 治疗后 41.50(25.50, 82.50) 51.00(38.50, 104.25) 32.10(28.20, 36.83) 136.00(52.60, 389.10) 37.40(27.00, 59.40) 改善情况 126.00(16.75, 475.50) 172.50(39.50, 602.75) -2.60(-6.33, 3.05) 155.90(-16.70, 353.00) -3.10(-18.80, 11.20) ALT: 丙氨酸氨基转移酶; AST: 天门冬氨酸氨基转移酶; ALB: 白蛋白; TBIL: 总胆红素; PTA: 凝血酶原时间活动度。与联合组比较, *P < 0.05。 -
[1] 中华医学会感染病学分会肝衰竭与人工肝学组, 中华医学会肝病学分会重型肝病与人工肝学组. 肝衰竭诊治指南(2018年版)[J]. 实用肝脏病杂志, 2019, 22(2): 164-171. doi: 10.3969/j.issn.1672-5069.2019.02.004 [2] 王兴强, 刘懿禾, 于立新, 等. 三种人工肝模式治疗慢加急性肝衰竭晚期患者疗效对比分析[J]. 实用器官移植电子杂志, 2020, 8(4): 270-273. doi: 10.3969/j.issn.2095-5332.2020.04.008 [3] DU L Y, MA Y J, ZHOU S Q, et al. A prognostic score for patients with acute-on-chronic liver failure treated with plasma exchange-centered artificial liver support system[J]. Sci Rep, 2021, 11(1): 1469. doi: 10.1038/s41598-021-81019-8
[4] TAN E X, WANG M X, PANG J X, et al. Plasma exchange in patients with acute and acute-on-chronic liver failure: a systematic review[J]. World J Gastroenterol, 2020, 26(2): 219-245. doi: 10.3748/wjg.v26.i2.219
[5] 钟韵, 赵树山, 黄燕, 等. 单纯血浆置换与双血浆分子吸附系统联合半剂量血浆置换治疗重型肝炎患者疗效的Meta分析[J]. 中国感染控制杂志, 2020, 19(5): 417-425. https://www.cnki.com.cn/Article/CJFDTOTAL-GRKZ202005006.htm [6] 中华医学会感染病学分会肝衰竭与人工肝学组. 非生物型人工肝治疗肝衰竭指南(2016年版)[J]. 中华临床感染病杂志, 2016, 9(2): 97-103. doi: 10.3760/cma.j.issn.1674-2397.2016.02.001 [7] LARSEN F S. Artificial liver support in acute and acute-on-chronic liver failure[J]. Curr Opin Crit Care, 2019, 25(2): 187-191. doi: 10.1097/MCC.0000000000000584
[8] 周莉, 陈煜. 人工肝治疗肝衰竭模式选择及其疗效判断标准[J]. 中华肝脏病杂志, 2022, 30(2): 127-130. doi: 10.3760/cma.j.cn501113-20220108-00008 [9] 白浪, 陈煜, 陈源文, 等. 人工肝血液净化技术临床应用专家共识(2022年版)[J]. 临床肝胆病杂志, 2022, 38(4): 767-775. doi: 10.3969/j.issn.1001-5256.2022.04.007 [10] 钟珊, 王娜, 赵静, 等. 血浆置换联合双重血浆吸附治疗提高慢加急性肝衰竭预后[J]. 中华肝脏病杂志, 2018, 26(10): 744-749. doi: 10.3760/cma.j.issn.1007-3418.2018.10.003 [11] 叶晓玲, 程书权, 杨景毅, 等. 不同人工肝方法治疗亚急性重型肝炎的疗效对比研究[J]. 重庆医学, 2015, 44(27): 3775-3778. doi: 10.3969/j.issn.1671-8348.2015.27.010 [12] 秦维, 祝素平, 郑艳丽, 等. PE结合DPMAS对肝硬化并发慢加急性肝衰竭患者生存状况的影响[J]. 传染病信息, 2021, 34(2): 140-143, 147. https://www.cnki.com.cn/Article/CJFDTOTAL-CRBX202102010.htm [13] YAO J, LI S, ZHOU L, et al. Therapeutic effect of double plasma molecular adsorption system and sequential half-dose plasma exchange in patients with HBV-related acute-on-chronic liver failure[J]. J Clin Apher, 2019, 34(4): 392-398. doi: 10.1002/jca.21690
[14] WAN Y M, LI Y H, XU Z Y, et al. Therapeutic plasma exchange versus double plasma molecular absorption system in hepatitis B virus-infected acute-on-chronic liver failure treated by entercavir: a prospective study[J]. J Clin Apher, 2017, 32(6): 453-461. doi: 10.1002/jca.21535
[15] ZHANG J, LUO H, HAN Y, et al. Sequential versus mono double plasma molecular adsorption system in acute-on-chronic liver failures: a propensity-score matched study[J]. Int J Artif Organs, 2022, 45(1): 5-13. doi: 10.1177/0391398820987565
[16] KONDRUP J, ALMDAL T, VILSTRUP H, et al. High volume plasma exchange in fulminant hepatic failure[J]. Int J Artif Organs, 1992, 15(11): 669-676. doi: 10.1177/039139889201501110
[17] 黄雪霞, 吕建林, 谭柳纯, 等. 人工肝治疗对肝衰竭患者生存期的影响[J]. 现代消化及介入诊疗, 2015, 20(6): 676-678. doi: 10.3969/j.issn.1672-2159.2015.06.040 [18] 方明霞, 齐蕾. 血浆置换治疗慢性乙型肝炎肝衰竭临床疗效观察[J]. 实用肝脏病杂志, 2015, 18(3): 292-293. https://www.cnki.com.cn/Article/CJFDTOTAL-GBSY201503020.htm [19] CHIEN M M, CHANG M H, CHANG K C, et al. Prognostic parameters of pediatric acute liver failure and the role of plasma exchange[J]. Pediatr Neonatol, 2019, 60(4): 389-395.
[20] XIE Z Y, VIOLETTA L, CHEN E M, et al. A prognostic model for hepatitis B acute-on-chronic liver failure patients treated using a plasma exchange-centered liver support system[J]. J Clin Apher, 2020, 35(2): 94-103. doi: 10.1002/jca.21762
[21] 葛宗成, 许慧阳, 侯为顺, 等. 不同类型肝衰竭临床特点及其转归相关危险因素分析[J]. 临床肝胆病杂志, 2009, 25(5): 352-354. https://www.cnki.com.cn/Article/CJFDTOTAL-LCGD200905014.htm -
期刊类型引用(1)
1. 吴晓文,李军,尧国胜,韦凌云,黄高. 不同人工肝治疗在急性肝衰竭治疗中的临床疗效对比研究. 智慧健康. 2024(25): 96-98+101 .  百度学术
百度学术
其他类型引用(2)




 下载:
下载:

 苏公网安备 32100302010246号
苏公网安备 32100302010246号
