Predictive value of color Doppler ultrasound parameters for fetal growth restriction induced by gestational hypertension in high-altitude regions
-
摘要:目的
探讨彩色多普勒超声参数对高原地区妊娠高血压所致胎儿生长受限(FGR)的预测价值。
方法选取2020年7月—2022年6月于青海大学附属医院(海拔2 300米,按有无FGR分为A1组19例、A2组51例)、玉树州人民医院(海拔3 700米,按有无FGR分为B1组25例、B2组47例)和北京大学民航临床医学院(平原地区,对照组71例)就诊的妊娠高血压孕妇作为研究对象,各组孕妇均于妊娠28周接受胎儿彩色多普勒超声大脑中动脉(MCA)、脐动脉(UA)血流参数[搏动指数(PI)、阻力指数(RI)、收缩期峰值流速与舒张末期流速比值(S/D)、血流最高速度(PSV)]及脑-胎盘比(CPR)检测。采用多因素Logistic回归分析探讨妊娠高血压孕妇发生FGR的独立危险因素; 绘制受试者工作特征(ROC)曲线,分析彩色多普勒参数对妊娠高血压孕妇发生FGR的预测价值。
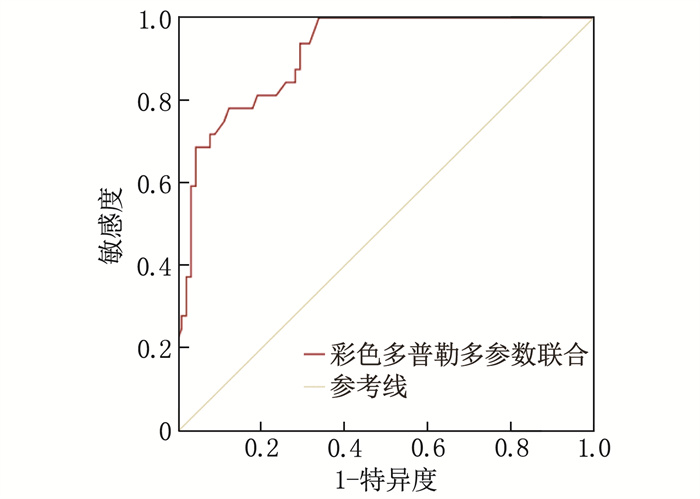
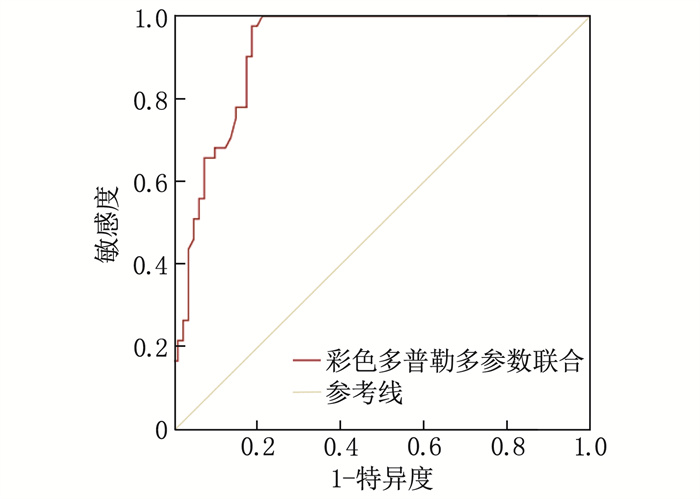
结果A1组、A2组、B1组、B2组孕妇胎儿的UA血流参数PI、RI、S/D、PSV均高于对照组, MCA血流参数PI、RI、S/D、PSV和CPR均低于对照组,差异有统计学意义(P < 0.05); 5组中, B1组的UA血流参数PI、RI、S/D、PSV最高, MCA血流参数PI、RI、S/D、PSV和CPR最低,差异有统计学意义(P < 0.05)。多因素Logistic回归分析结果显示,居住地海拔高、脐带异常均为妊娠高血压孕妇发生FGR的独立危险因素(P < 0.05)。ROC曲线分析结果显示,彩色多普勒多参数联合预测海拔2 300米和海拔3 700米高原地区妊娠高血压孕妇发生FGR的曲线下面积分别为0.906和0.917, 预测效能显著高于各参数单独预测(P < 0.05)。
结论孕中期彩色多普勒超声UA、MCA血流参数对不同海拔高原地区妊娠高血压所致FGR均具有较好的预测价值,且多参数联合检测的预测效能更高。
Abstract:ObjectiveTo investigate the predictive value of color Doppler ultrasound parameters for fetal growth restriction (FGR) induced by hypertensive disorders of pregnancy in high-altitude regions.
MethodsPregnant women with gestational hypertension who were treated between July 2020 and June 2022 at the Affiliated Hospital of Qinghai University (with altitude of 2, 300 meters, were divided into group A1 with 19 cases and group A2 with 51 cases according to occurrence of FGR), Yushu People's Hospital (with altitude of 3, 700 meters, were divided into group B1 with 25 cases and group B2 with 47 cases according to occurrence of FGR), and Civil Aviation Clinical Medical College of Peking University (plain region, control group with 71 cases) were enrolled in this study. All pregnant women in each group underwent fetal color Doppler ultrasound examination of the middle cerebral artery (MCA) and umbilical artery (UA) blood flow parameters, including pulsatility index (PI), resistance index (RI), systolic/diastolic ratio (S/D), peak systolicvelocity (PSV), and cerebroplacental ratio (CPR) at 28 weeks of gestation were detected. Multivariate Logistic regression analysis was performed to identify independent risk factors for FGR in pregnant women with gestational hypertension. Receiver operating characteristic (ROC) curves were plotted to analyze the predictive value of color Doppler parametersfor FGR.
ResultsThe UA blood flow parameters (PI, RI, S/D, PSV) of the fetuses in groups A1, A2, B1, and B2 were significantly higher than those in the control group, while the MCA blood flow parameters (PI, RI, S/D, PSV) and CPR were significantly lower (P < 0.05). Among the five groups, group B1 had the highest UA blood flow parameters (PI, RI, S/D, PSV) and the lowest MCA blood flow parameters (PI, RI, S/D, PSV) and CPR (P < 0.05). Multivariate Logistic regression analysis revealed that high altitude of residence and umbilical cord abnormalities were independent risk factors for FGR in pregnant women with gestational hypertension (P < 0.05). ROC curve analysis showed that the areas under the curves for the combined prediction of FGR in pregnant women with gestational hypertension at altitudes of 2, 300 meters and 3, 700 meters using color Doppler multi-parameters were 0.906 and 0.917, respectively, indicating a significantly higher predictive performance compared to individual parameter (P < 0.05).
ConclusionColor Doppler ultrasound parameters of UA and MCA bloodflow during the second trimester of pregnancy demonstrate good predictive value for FGR induced by hypertensive disorders of pregnancy in high-altitude regions at different altitudes, and the predictive performance is even higher when multiple parameters are combined.
-
-
表 1 各组妊娠高血压孕妇的一般资料比较(x±s)
组别 n 年龄/岁 孕周/周 产前体质量指数/(kg/m2) A1组 19 28.75±3.68 35.85±2.19 24.60±3.80 A2组 51 28.90±3.53 35.90±2.14 24.57±3.92 B1组 25 28.69±3.47 35.83±2.17 24.63±3.74 B2组 47 28.34±3.26 35.88±2.03 24.49±3.86 对照组 71 28.12±3.39 35.94±2.11 24.58±3.72 表 1 各组妊娠高血压孕妇的一般资料比较(x±s)
组别 n 年龄/岁 孕周/周 产前体质量指数/(kg/m2) A1组 19 28.75±3.68 35.85±2.19 24.60±3.80 A2组 51 28.90±3.53 35.90±2.14 24.57±3.92 B1组 25 28.69±3.47 35.83±2.17 24.63±3.74 B2组 47 28.34±3.26 35.88±2.03 24.49±3.86 对照组 71 28.12±3.39 35.94±2.11 24.58±3.72 表 2 5组孕妇胎儿彩色多普勒超声UA血流参数比较(x±s)
组别 n UA血流参数 PI RI S/D PSV/(cm/s) A1组 19 0.90±0.16* 0.62±0.05* 3.00±0.42* 42.81±8.15* A2组 51 0.72±0.11*# 0.49±0.07*# 2.38±0.32*# 40.05±7.60*# B1组 25 1.03±0.19*# 0.74±0.12*# 3.71±0.40*# 45.78±9.51*# B2组 47 0.76±0.13*△ 0.54±0.09*△ 2.86±0.32*△ 41.50±8.67*△ 对照组 71 0.62±0.08 0.33±0.04 1.94±0.16 38.52±7.15 UA: 脐动脉; PI: 搏动指数; RI: 阻力指数; S/D: 收缩期峰值流速与舒张末期流速比值; PSV: 血流最高速度。
与对照组比较, * P < 0.05; 与A1组比较, #P < 0.05; 与B1组比较, △P < 0.05。表 2 5组孕妇胎儿彩色多普勒超声UA血流参数比较(x±s)
组别 n UA血流参数 PI RI S/D PSV/(cm/s) A1组 19 0.90±0.16* 0.62±0.05* 3.00±0.42* 42.81±8.15* A2组 51 0.72±0.11*# 0.49±0.07*# 2.38±0.32*# 40.05±7.60*# B1组 25 1.03±0.19*# 0.74±0.12*# 3.71±0.40*# 45.78±9.51*# B2组 47 0.76±0.13*△ 0.54±0.09*△ 2.86±0.32*△ 41.50±8.67*△ 对照组 71 0.62±0.08 0.33±0.04 1.94±0.16 38.52±7.15 UA: 脐动脉; PI: 搏动指数; RI: 阻力指数; S/D: 收缩期峰值流速与舒张末期流速比值; PSV: 血流最高速度。
与对照组比较, * P < 0.05; 与A1组比较, #P < 0.05; 与B1组比较, △P < 0.05。表 3 5组孕妇胎儿彩色多普勒超声MCA血流参数和CPR比较(x±s)
组别 n MCA血流参数 CPR PI RI S/D PSV/(cm/s) A1组 19 1.44±0.13* 0.60±0.04* 4.05±0.72* 39.31±7.80* 1.52±0.37* A2组 51 1.73±0.25*# 0.73±0.07*# 4.49±0.93*# 45.43±8.75*# 1.85±0.53*# B1组 25 1.17±0.15*# 0.46±0.03*# 3.52±0.47*# 31.65±6.46*# 1.20±0.25*# B2组 47 1.60±0.18*△ 0.69±0.06*△ 4.16±0.55*△ 43.70±8.09*△ 1.62±0.42*△ 对照组 71 1.98±0.30 0.90±0.12 4.86±1.04 49.28±9.13 1.98±0.60 MCA: 大脑中动脉; CPR: 脑-胎盘比。与对照组比较, * P < 0.05; 与A1组比较, #P < 0.05; 与B1组比较, △P < 0.05。 表 3 5组孕妇胎儿彩色多普勒超声MCA血流参数和CPR比较(x±s)
组别 n MCA血流参数 CPR PI RI S/D PSV/(cm/s) A1组 19 1.44±0.13* 0.60±0.04* 4.05±0.72* 39.31±7.80* 1.52±0.37* A2组 51 1.73±0.25*# 0.73±0.07*# 4.49±0.93*# 45.43±8.75*# 1.85±0.53*# B1组 25 1.17±0.15*# 0.46±0.03*# 3.52±0.47*# 31.65±6.46*# 1.20±0.25*# B2组 47 1.60±0.18*△ 0.69±0.06*△ 4.16±0.55*△ 43.70±8.09*△ 1.62±0.42*△ 对照组 71 1.98±0.30 0.90±0.12 4.86±1.04 49.28±9.13 1.98±0.60 MCA: 大脑中动脉; CPR: 脑-胎盘比。与对照组比较, * P < 0.05; 与A1组比较, #P < 0.05; 与B1组比较, △P < 0.05。 表 4 妊娠高血压孕妇发生FGR的单因素分析(x±s)[n(%)]
因素 分类 FGR组(n=52) 非FGR组(n=161) t/χ2 P 基线资料 年龄/岁 29.81±3.41 27.98±3.12 3.594 < 0.001 产前体质量指数/(kg/m2) 24.68±3.62 24.54±3.77 0.235 0.814 孕周/周 35.92±2.08 35.89±2.36 0.082 0.935 孕次/次 3.02±0.16 2.98±0.14 1.728 0.085 产次/次 2.58±0.10 2.61±0.08 0.027 0.978 居住地海拔 高原地区 44(84.62) 98(60.87) 9.973 0.002 平原地区 8(15.38) 63(39.13) 羊水过少 有 10(19.23) 39(24.22) 0.553 0.457 无 42(80.77) 122(75.78) 脐带异常 有 19(36.54) 26(16.15) 9.806 0.002 无 33(63.46) 135(83.85) 实验室指标 空腹血糖/(mmol/L) 6.52±1.07 6.79±1.24 1.409 0.160 餐后2 h血糖/(mmol/L) 8.76±1.59 8.53±0.98 1.246 0.214 胰岛素抵抗指数 4.29±0.86 3.51±0.47 8.310 < 0.001 总胆固醇/(mmol/L) 5.14±0.93 5.07±0.72 0.566 0.572 高密度脂蛋白/(mmol/L) 1.32±0.26 1.24±0.31 1.679 0.095 低密度脂蛋白/(mmol/L) 2.58±0.61 2.64±0.78 0.507 0.613 表 4 妊娠高血压孕妇发生FGR的单因素分析(x±s)[n(%)]
因素 分类 FGR组(n=52) 非FGR组(n=161) t/χ2 P 基线资料 年龄/岁 29.81±3.41 27.98±3.12 3.594 < 0.001 产前体质量指数/(kg/m2) 24.68±3.62 24.54±3.77 0.235 0.814 孕周/周 35.92±2.08 35.89±2.36 0.082 0.935 孕次/次 3.02±0.16 2.98±0.14 1.728 0.085 产次/次 2.58±0.10 2.61±0.08 0.027 0.978 居住地海拔 高原地区 44(84.62) 98(60.87) 9.973 0.002 平原地区 8(15.38) 63(39.13) 羊水过少 有 10(19.23) 39(24.22) 0.553 0.457 无 42(80.77) 122(75.78) 脐带异常 有 19(36.54) 26(16.15) 9.806 0.002 无 33(63.46) 135(83.85) 实验室指标 空腹血糖/(mmol/L) 6.52±1.07 6.79±1.24 1.409 0.160 餐后2 h血糖/(mmol/L) 8.76±1.59 8.53±0.98 1.246 0.214 胰岛素抵抗指数 4.29±0.86 3.51±0.47 8.310 < 0.001 总胆固醇/(mmol/L) 5.14±0.93 5.07±0.72 0.566 0.572 高密度脂蛋白/(mmol/L) 1.32±0.26 1.24±0.31 1.679 0.095 低密度脂蛋白/(mmol/L) 2.58±0.61 2.64±0.78 0.507 0.613 表 5 妊娠高血压孕妇发生FGR的多因素Logistic回归分析
因素 β SE Wald χ2 OR 95%CI P 居住地海拔 0.894 0.423 4.467 2.445 1.067~5.602 0.350 脐带异常 1.029 0.511 4.405 2.798 1.028~7.618 0.045 表 5 妊娠高血压孕妇发生FGR的多因素Logistic回归分析
因素 β SE Wald χ2 OR 95%CI P 居住地海拔 0.894 0.423 4.467 2.445 1.067~5.602 0.350 脐带异常 1.029 0.511 4.405 2.798 1.028~7.618 0.045 表 6 彩色多普勒参数对海拔2 300米高原地区妊娠高血压孕妇发生FGR的预测效能
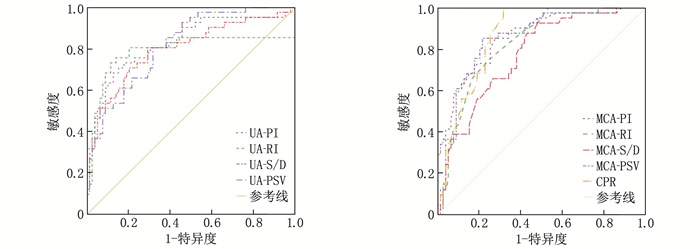
指标 AUC 标准误 敏感度/% 特异度/% 截断值 95%CI P UA PI 0.852 0.036 65.6 93.2 0.89 0.795~0.926 < 0.001 RI 0.706 0.075 71.9 95.5 0.52 0.637~0.802 < 0.001 S/D 0.742 0.051 78.1 67.0 3.01 0.674~0.841 < 0.001 PSV 0.779 0.045 59.4 83.0 44.16 cm/s 0.705~0.852 < 0.001 MCA PI 0.843 0.033 78.9 72.5 1.44 0.772~0.917 < 0.001 RI 0.831 0.042 73.7 82.4 0.62 0.756~0.891 < 0.001 S/D 0.775 0.043 73.7 64.3 4.10 0.690~0.844 < 0.001 PSV 0.832 0.040 68.4 88.2 36.71 cm/s 0.751~0.881 < 0.001 CPR 0.890 0.035 78.9 86.3 1.75 0.812~0.937 < 0.001 多参数联合 0.906 0.023 89.5 60.8 — 0.861~0.959 < 0.001 表 6 彩色多普勒参数对海拔2 300米高原地区妊娠高血压孕妇发生FGR的预测效能
指标 AUC 标准误 敏感度/% 特异度/% 截断值 95%CI P UA PI 0.852 0.036 65.6 93.2 0.89 0.795~0.926 < 0.001 RI 0.706 0.075 71.9 95.5 0.52 0.637~0.802 < 0.001 S/D 0.742 0.051 78.1 67.0 3.01 0.674~0.841 < 0.001 PSV 0.779 0.045 59.4 83.0 44.16 cm/s 0.705~0.852 < 0.001 MCA PI 0.843 0.033 78.9 72.5 1.44 0.772~0.917 < 0.001 RI 0.831 0.042 73.7 82.4 0.62 0.756~0.891 < 0.001 S/D 0.775 0.043 73.7 64.3 4.10 0.690~0.844 < 0.001 PSV 0.832 0.040 68.4 88.2 36.71 cm/s 0.751~0.881 < 0.001 CPR 0.890 0.035 78.9 86.3 1.75 0.812~0.937 < 0.001 多参数联合 0.906 0.023 89.5 60.8 — 0.861~0.959 < 0.001 表 7 彩色多普勒参数对海拔3 700米高原地区妊娠高血压孕妇发生FGR的预测效能
指标 AUC 标准误 敏感度/% 特异度/% 截断值 95%CI P UA PI 0.825 0.041 68.0 87.2 0.91 0.754~0.890 < 0.001 RI 0.761 0.062 72.0 83.0 0.66 0.682~0.831 < 0.001 S/D 0.803 0.049 80.0 74.5 3.08 0.712~0.863 < 0.001 PSV 0.846 0.035 80.0 72.3 46.72 cm/s 0.734~0.882 < 0.001 MCA PI 0.833 0.034 88.0 73.4 1.34 0.775~0.906 < 0.001 RI 0.837 0.035 92.0 63.8 0.65 0.751~0.894 < 0.001 S/D 0.820 0.038 92.0 61.7 3.73 0.749~0.872 < 0.001 PSV 0.856 0.031 88.0 72.3 39.22 cm/s 0.753~0.905 < 0.001 CPR 0.862 0.033 100.0 57.4 1.51 0.793~0.920 < 0.001 多参数联合 0.917 0.026 100.0 55.3 1.65 0.850~0.964 < 0.001 表 7 彩色多普勒参数对海拔3 700米高原地区妊娠高血压孕妇发生FGR的预测效能
指标 AUC 标准误 敏感度/% 特异度/% 截断值 95%CI P UA PI 0.825 0.041 68.0 87.2 0.91 0.754~0.890 < 0.001 RI 0.761 0.062 72.0 83.0 0.66 0.682~0.831 < 0.001 S/D 0.803 0.049 80.0 74.5 3.08 0.712~0.863 < 0.001 PSV 0.846 0.035 80.0 72.3 46.72 cm/s 0.734~0.882 < 0.001 MCA PI 0.833 0.034 88.0 73.4 1.34 0.775~0.906 < 0.001 RI 0.837 0.035 92.0 63.8 0.65 0.751~0.894 < 0.001 S/D 0.820 0.038 92.0 61.7 3.73 0.749~0.872 < 0.001 PSV 0.856 0.031 88.0 72.3 39.22 cm/s 0.753~0.905 < 0.001 CPR 0.862 0.033 100.0 57.4 1.51 0.793~0.920 < 0.001 多参数联合 0.917 0.026 100.0 55.3 1.65 0.850~0.964 < 0.001 -
[1] 中华医学会围产医学分会胎儿医学学组, 中华医学会妇产科学分会产科学组. 胎儿生长受限专家共识(2019版)[J]. 中国产前诊断杂志: 电子版, 2019, 11(4): 78-98. [2] BENDIX I, MILLER S L, WINTERHAGER E. Editorial: causes and consequences of intrauterine growth restriction[J]. Front Endocrinol, 2020, 11: 205. doi: 10.3389/fendo.2020.00205
[3] 黄巧玲, 王琳. 生长因子联合子宫动脉血流参数预测妊娠期高血压患者胎儿生长受限的价值[J]. 实用临床医药杂志, 2023, 27(16): 107-110. doi: 10.7619/jcmp.20231912 [4] 普布卓玛, 尼玛卓嘎, 普布德吉, 等. 低剂量阿司匹林对西藏高原地区子痫前期高、中危因素孕妇预防作用及妊娠结局的研究[J]. 临床医药文献电子杂志, 2021, 8(40): 1-4. [5] CIOBANU A, WRIGHT A, SYNGELAKI A, et al. Fetal Medicine Foundation reference ranges for umbilical artery and middle cerebral artery pulsatility index and cerebroplacental ratio[J]. Ultrasound Obstet Gynecol, 2019, 53(4): 465-472. doi: 10.1002/uog.20157
[6] 洪亚松. 孕晚期胎儿脐动脉与大脑中动脉血流参数对胎儿生长受限的预测价值[J]. 医疗装备, 2020, 33(20): 22-23. [7] 中华医学会妇产科学分会妊娠期高血压疾病学组. 妊娠期高血压疾病诊治指南(2015)[J]. 中华妇产科杂志, 2015, 50(10): 721-728. doi: 10.3760/cma.j.issn.0529-567x.2015.10.001 [8] 谢幸, 苟文丽. 妇产科学[M]. 8版. 北京: 人民卫生出版社, 2014: 64-142. [9] 施旭婷, 胥红斌. 妊娠期高血压疾病对高龄初产妇母婴结局的影响[J]. 实用临床医药杂志, 2020, 24(15): 93-95. doi: 10.7619/jcmp.202015026 [10] KESAVAN K, DEVASKAR S U. Intrauterine growth restriction: postnatal monitoring and outcomes[J]. Pediatr Clin North Am, 2019, 66(2): 403-423.
[11] SRIRAMBHATLA A, MITTAL S, VEDANTHAM H. Efficacy of pulsatility index of fetal vessels in predicting adverse perinatal outcomes in fetuses with growth restriction-differences in early- and late-onset fetal growth restriction[J]. Maedica, 2022, 17(1): 107-115.
[12] 姜雪, 陆瑞, 何笑. 不同孕龄超声脐动脉血流参数与胎儿窘迫的关系[J]. 中国医药导报, 2022, 19(21): 111-114. [13] 陈剑超, 周杰, 李晶. 胎儿肾动脉、大脑中动脉及静脉导管分流率检查对诊断妊高症患者胎儿宫内窘迫的临床价值[J]. 中南医学科学杂志, 2020, 48(1): 52-55. [14] LEWKOWITZ A K, TUULI M G, CAHILL A G, et al. Perinatal outcomes after intrauterine growth restriction and intermittently elevated umbilical artery Doppler[J]. Am J Obstet Gynecol MFM, 2019, 1(1): 64-73.
[15] WANG X J, LI L Y, YUAN P B, et al. Placental characteristics of selective intrauterine growth restriction with changing patterns in umbilical artery Doppler flow in monochorionic diamniotic twins[J]. J Perinat Med, 2022, 50(4): 433-437.
[16] 陈鲜霞, 张玉英, 罗冬梅, 等. 对高原缺氧环境下世居藏族和移居汉族胎儿脐动脉及大脑中动脉血流参数的研究[J]. 中国妇幼保健, 2021, 36(2): 318-324. [17] KRISHNAMURTHY M B, PHARANDE P, WHITELEY G, et al. Postnatal middle cerebral artery Dopplers in growth-restricted neonates[J]. Eur J Pediatr, 2020, 179(4): 571-577.
[18] YENER G, KAVAK S B, GUL Y, et al. Elabela levels in pregnancies with intrauterine growth retardation[J]. Ginekol Pol, 2023, 94(2): 113-118.
[19] DEVORE G R. Why does computation of centiles from equations for umbilical artery and middle cerebral artery pulsatility index and cerebroplacental ratio from Fetal Medicine Foundation study of 72 387 fetuses not agree with tabular results[J]. Ultrasound Obstet Gynecol, 2021, 57(2): 349-350.
-
期刊类型引用(2)
1. 李颖颖,张毅. 宫颈环形电切术与冷刀锥切术对高级别宫颈上皮内瘤变患者妊娠结局的影响. 中国临床研究. 2021(05): 624-626 .  百度学术
百度学术
2. 杨春红. 宫颈上皮内瘤变的诊治进展研究. 系统医学. 2019(12): 195-198 .  百度学术
百度学术
其他类型引用(1)





 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号

