Relationships between ketogenic diet and metabolism-related fatty liver disease
-
摘要: 代谢相关脂肪性肝病(MAFLD)是患病率高、危害较大的肝脏疾病,与代谢综合征、肥胖、糖尿病密切相关。生酮饮食是一种高脂肪、低碳水化合物与适量蛋白质的治疗性饮食方式,可有效降低体质量,改善胰岛素抵抗水平。生酮饮食中脂肪占比较高,与MAFLD的关系目前尚不明确。本研究对生酮饮食预防和治疗代谢相关脂肪性肝病的机制如改善胰岛素水平、降低体质量、改变肝线粒体代谢、改变肠道微生物组成、与有氧运动的协同作用等进行综述。Abstract: Metabolic-associated fatty liver disease (MAFLD) is a liver disease with high prevalence and great harm, which is closely related to metabolic syndrome, obesity and diabetes. Ketogenic diet is a therapeutic diet with high fat, low carbohydrate and appropriate protein, which can effectively reduce body mass and improve the level of insulin resistance. The proportion of fat in ketogenic diet is relatively high, and the relationship between ketogenic diet and MAFLD is not clear. This study aims to review the mechanism of ketogenic diet in the prevention and treatment of metabolic related fatty liver disease, such as improving insulin level, reducing body mass, changing liver mitochondrial metabolism, changing intestinal microbial composition and playing a synergetic effect with aerobic exercise.
-
生酮饮食(KD)是一种高脂肪、充足蛋白质和低碳水化合物的饮食模式[1], 目前已被广泛应用于慢性疾病、肿瘤及中枢神经系统疾病等的防控与治疗[2]。近年来, KD相关研究受到持续关注,其研究重点涉及癫痫[3]、肥胖[4]、肿瘤[5]、糖尿病[6]等疾病的干预、疗效观察与评价。本研究以CiteSpace可视化软件为工具[7], 基于Web of Science(WOS)数据库分析2013—2022年KD研究的热点与前沿,以期为后续该领域的学术研究和临床实践提供参考依据。
1. 数据与方法
1.1 数据来源
对WOS核心数据库进行主题词检索,检索策略为“TS=(ketogenic diet OR ketogenic diets OR ketone diet OR keto diet)AND Language=(English)”, 时间范围为2013年1月1日—2022年12月31日,文献类型限定为“artical OR review”。本研究于2023年6月27日完成检索工作,共检索到4 548篇文献(3 317篇论著和1 231篇综述)。
1.2 方法
利用WOS数据库的分析功能对发文量进行统计学分析; 将保存的文献以全记录格式导入CiteSpace 6.1. R6软件,对检索到的KD相关文献进行国家/地区、发文机构、发表期刊、作者、文献被引频次分析和关键词共现与聚类分析等。软件设置: 时间跨度为2013年1月—2022年12月,时间分区为1年,阈值为TOP 50, 修剪选项为关键路径(pathfinder)、修剪切片网络(pruning sliced networks)。节点类型依次选择国家、机构、被引期刊、被引文献、关键词等,绘制该领域研究的文献知识图谱。
2. 结果
2.1 年发文量与被引频次分析
WOS数据库中共检索到2013—2022年KD相关文献4 548篇,包括论著3 317篇(占72.93%)和综述1 231篇(占27.07%); 所有文献共被引用107 733次,篇均被引频次为23.69次。2013—2021年的发文量呈逐年增加趋势,且2021年发文量(756篇)达到2013年发文量(230篇)的3倍以上, 2022年发文量相较2021年有所减少; 2013—2022年文献被引频次呈逐年增加趋势, 2022年达到最高点(被引频次为25 643次),见图 1。
2.2 国家与机构分析
2013—2022年,共有111个国家发表KD相关文献。美国的发文量最高(1 695篇),被引频次也最高(54 773次),其后依次是中国(513篇)、意大利(454篇)、英国(326篇)和加拿大(276篇)等,见表 1。国家共现图谱显示, 111个国家共产生426次合作,近年来最具代表性的合作分别以英国、法国、美国和意大利等国家为中心(图中紫色光圈代表该国家在合作中具有较高的中心度),见图 2。
表 1 2013—2022年KD相关文献发文量排名前10位的国家排名 国家 发文量/篇 占比/% 被引频次/次 H指数 1 美国 1 695 37.27 54 773 107 2 中国 513 11.28 7 891 42 3 意大利 454 9.98 13 391 57 4 英国 326 7.17 11 202 50 5 加拿大 276 6.07 7 667 44 6 德国 261 5.74 9 113 47 7 澳大利亚 222 4.88 6 373 41 8 法国 182 4.00 5 443 40 9 西班牙 182 4.00 3 926 33 10 日本 174 3.83 3 535 32 发文量排名前5位的研究机构分别为约翰·霍普金斯大学(88篇)、哈佛医学院(69篇)、佛罗里达大学(59篇)、卡尔加里大学(48篇)、梅奥诊所(48篇); 发文量排名前10位的机构中,超过一半来自美国,且约翰·霍普金斯大学的文献H指数最高(32),佛罗里达大学的文献篇均被引频次最高(57.90次),见表 2。发文机构共现图谱显示, 418个机构间共产生1 621条连线,其中最具代表性的合作以哈佛医学院(中心度0.21)和约翰·霍普金斯大学(中心度0.20)为主,说明其在该领域的研究与发展中具有一定的纽带与推动作用,见图 3。
表 2 2013—2022年KD相关文献发文量排名前10位的研究机构排名 机构 发文量/篇 占比/% 篇均被引频次/次 H指数 出版地 1 约翰·霍普金斯大学 88 1.93 47.51 32 美国 2 哈佛医学院 69 1.51 27.28 25 美国 3 佛罗里达大学 59 1.30 57.90 27 美国 4 卡尔加里大学 48 1.06 36.08 24 加拿大 5 梅奥诊所 48 1.06 35.71 18 美国 6 俄亥俄州立大学 47 1.03 47.45 22 美国 7 墨尔本大学 42 0.92 38.31 18 澳大利亚 8 昆士兰大学 40 0.88 17.13 18 澳大利亚 9 米兰大学 40 0.88 22.28 15 意大利 10 科罗拉多大学 40 0.88 24.73 13 美国 2.3 期刊分析
2013—2022年共有1 380种期刊刊登KD相关文献。Nutrients的载文量排名第1位(241篇,占5.30%), 其后依次是Epilepsy behavior(76篇,占1.67%)、Epilepsy research(76篇,占1.67%)、Epilepsia(74篇,占1.63%)和Plos one(70篇,占1.54%)等; Epilepsia的篇均被引频次最高(33.19次),影响因子也较高(5.600); 载文量排名前10位的期刊中, 4种来自美国, 3种来自瑞士,其余来自英国和荷兰,见表 3。
表 3 2013—2022年KD相关文献载文量排名前10位的期刊排名 期刊 国家 载文量/篇 被引频次/次 篇均被引频次/次 影响因子(2021) H指数 1 Nutrients 瑞士 241 4 354 18.07 5.900 33 2 Epilepsy behavior 美国 76 1 165 15.33 2.600 20 3 Epilepsy research 荷兰 76 1 467 19.30 2.200 24 4 Epilepsia 美国 74 2 456 33.19 5.600 29 5 Plos one 美国 70 2 257 32.24 3.700 30 6 Seizure european journal of epilepsy 英国 65 1 556 23.94 3.000 23 7 Frontiers in nutrition 瑞士 59 612 10.37 5.000 13 8 International journal of molecular sciences 瑞士 50 1 029 20.58 5.600 17 9 Journal of child neurology 美国 48 785 16.35 1.900 17 10 Scientific reports 英国 44 839 19.07 4.600 17 2.4 作者分析
2013—2022年,共有513位作者参与KD研究。KOSSOFF E H发文量最多(39篇),其后依次是RHO J M(38篇)、CERVENKA M C(37篇)、D′AGOSTINO D P(37篇)和CROSS J H(30篇)等; 发文量排名前10位的作者中, 2位作者的文献被引频次同样排名前10位,分别为KOSSOFF E H(736次)、VOLEK J S(319次),说明其近年来可能是KD研究领域的核心研究人员,见表 4。
表 4 2013—2022年KD相关文献发文量和被引频次排名前10位的作者排名 作者 发文量/篇 排名 作者 被引频次/次 1 KOSSOFF E H 39 1 KOSSOFF E H 736 2 RHO J M 38 2 PAOLI A 628 3 CERVENKA M C 37 3 NEAL E G 551 4 D′AGOSTINO D P 37 4 BOUGH K J 406 5 CROSS J H 30 5 VEECH R L 383 6 VOLEK J S 22 6 NEWMAN J C 366 7 DE GIORGIS V 20 7 SHIMAZU T 341 8 ARI C 19 8 VOLEK J S 319 9 AUVIN S 19 9 MAALOUF M 307 10 BORGES K 18 10 FREEMAN J M 300 2.5 被引文献分析
被引频次排名前10位的文献发表年份主要集中于2015—2018年; 5篇文献阐述了酮体在疾病治疗中的代谢与作用机制; 4篇文献的研究主题与癫痫相关; 文献“酮体在能量代谢、信号传导和治疗中的多维作用”被引频次最高(227次),文献“儿童癫痫饮食治疗的最佳临床管理: 国际生酮饮食研究小组的最新建议”被引频次排名第2位(183次),这些高被引文献代表着该领域研究的重要知识基础,见表 5。
表 5 2013—2022年被引频次排名10位的KD相关文献排名 文献题目 第一作者 期刊 被引频次/次 影响因子 发表年份 1 Multi-dimensional roles of ketone bodies in fuel metabolism,signaling,and therapeutics PUCHALSKA P Cell Metabolism 227 31.373 2017 2 Optimal clinical management of children receiving dietary therapies for epilepsy: Updated recommendations of the International Ketogenic Diet Study Group KOSSOFF E H Epilepsia open 183 4.026 2018 3 The ketone metabolite β-hydroxybutyrate blocks NLRP3 inflammasome-mediated inflammatory disease YOUM Y H NATURE MEDICINE 140 87.244 2015 4 Mechanisms of action for the medium-chain triglyceride ketogenic diet in neurological and metabolic disorders AUGUSTIN K LANCET NEUROLOGY 139 59.935 2018 5 The gut microbiota mediates the anti-seizure effects of the ketogenic diet OLSON C A CELL 127 66.850 2018 6 Ketogenic diets for drug-resistant epilepsy MARTIN-MCGILL K J The Cochrane database of systematic reviews 115 11.874 2018 7 Suppression of oxidative stress by β-hydroxybutyrate,an endogenous histone deacetylase inhibitor SHIMAZU T SCIENCE 109 63.832 2013 8 Ketogenic diet reduces midlife mortality and improves memory in aging mice NEWMAN J C Cell Metabolism 108 31.373 2017 9 A ketogenic diet extends longevity and healthspan in adult mice ROBERTS M N Cell Metabolism 106 31.373 2017 10 Nutritional ketosis alters fuel preference and thereby endurance performance in athletes COX P J Cell Metabolism 105 31.373 2016 2.6 关键词共现与聚类分析
2013—2022年4 548篇文献中共出现664个关键词,其中155个关键词的出现频次超过36次; 出现频次排名前10位的关键词分别是生酮饮食(ketogenic diet)、酮体(ketone body)、代谢(metabolism)、体质量减轻(weight loss)、儿童(children)、氧化应激(oxidative stress)、β-羟基丁酸(beta-hydroxybutyrate)、胰岛素抵抗(insulin resistance)、癫痫(epilepsy)、疗效(efficacy), 见图 4。
关键词聚类可揭示该领域的研究主题,通常以聚类轮廓性指数S值评估聚类是否合理, S值>0.5表示该聚类合理, S值>0.7则表示该聚类中关键词的同质化较强,具有较高说服力。本研究关键词聚类图谱显示,排名前6位的聚类依次为0#癫痫(epilepsy)、1#β-羟基丁酸(beta-hydroxybutyrate)、2#肥胖(obesity)、3#脂肪酸氧化(fatty acid oxidation)、4#warburg效应(warburg effect)、5#肠道微生物组(gut microbiome), 见图 5。这6个聚类的S值均>0.5, 且其中5个聚类的S值>0.7, 表明所获得的结果具有高度可信度,见表 6。此外,本研究的主题聚类模块性指数Q值为0.474 6(>0.3), 提示该聚类的网络模块结构显著。
表 6 2013—2022年KD研究排名前6位的关键词聚类聚类标识 大小 S值 年份 频次排名5位的关键词 0# epilepsy 129 0.784 2015 children、epilepsy、efficacy、modified atkins diet、refractory epilepsy 1# beta-hydroxybutyrate 108 0.733 2015 ketogenic diet、ketone body、metabolism、oxidative stress、beta hydroxybutyrate 2# obesity 97 0.740 2015 weight loss、insulin resistance、low carbohydrate、obesity、body composition 3# fatty acid oxidation 77 0.680 2016 expression、mice、gene expression、calorie restriction、skeletal muscle 4# warburg effect 77 0.711 2016 therapy、caloric restriction、growth、restriction、glucose metabolism 5# gut microbiome 61 0.752 2017 disease、fatty acid、chain fatty acid、supplementation、seizure control 2.7 突现词分析
2013—2018年新兴的关键词主要为儿童期癫痫、颞叶癫痫、脂质过氧化、癫痫手术、哺乳动物靶标、婴儿痉挛、热量限制、葡萄糖转运蛋白1缺乏、限制KD、生长因子21、体内、迷走神经刺激、抗癫痫药物、小鼠等,其中儿童期癫痫是突现强度最高的关键词; 心力衰竭在2020—2022年爆发,表明近年来研究趋势与前沿围绕KD和心力衰竭,见图 6(图中红线表示关键词在该时期突然爆发,蓝线表示在该时期不受欢迎)。
3. 讨论
本研究基于文献计量学方法分析WOS数据库中2013—2022年KD的研究热点与前沿,共获取文献4 548篇,年发文量整体呈上升趋势(2018—2021年)且在2021年达到峰值(756篇),表明该研究领域受到广泛关注。发文量排名前10位的国家共发表4 285篇文献,占文献总数的94.22%; 发文量最多的国家是美国,且其文献被引频次和H指数均最高,可见美国在该领域研究中处于领先地位。中国的发文量亦排名前10位,说明已在KD研究中取得一定成果,但与美国、英国、意大利等发达国家相比,中国在该领域与其他国家的合作较欠缺,后续应加强与其他国家的研究合作。发文机构分析结果显示,科研实力较强的机构主要为高校,且排名前10位的机构大多来自美国,说明美国的研究机构对该领域的贡献与影响力最大。载文量居前列的期刊包括Nutrients、Epilepsy behavior、Epilepsy research等,可见“营养学”和“临床神经病学”是该研究领域的主要学科类别。高被引文献中,5篇文献聚焦于“酮体在疾病治疗中的代谢与作用机制”; 被引频次最高的文献由PUCHALSKA P等发表在Cell Metabolism期刊; 4篇文献描述了KD与癫痫治疗有关,反映出该领域的研究重点之一为癫痫治疗。
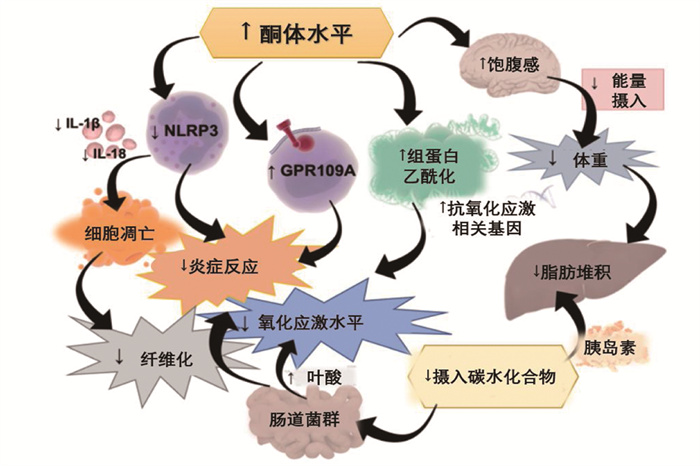
可视化分析通常使用关键词识别研究领域的热点内容,高频关键词和聚类分析结果显示, 2013—2022年KD领域的研究热点主要包括3个方面: ① KD在癫痫与肥胖治疗中的应用和疗效评价。癫痫是最常见的神经系统疾病之一,仍有约1/3的癫痫发作无法通过药物进行控制[8]。早期研究[9]提出KD可能成为难治性癫痫患者的替代治疗方法,本研究高频关键词亦提示KD在儿童难治性癫痫治疗中具有较高的关注度。一项综述分析了4种癫痫饮食疗法[经典生酮饮食法(CKD)、改良阿特金斯饮食法(MAD)、中链甘油三酯生酮饮食、低血糖指数治疗法]对儿童和青少年难治性癫痫的疗效和安全性[10], 可见KD疗法在不断进步与发展。目前,儿童难治性癫痫最常用的饮食疗法主要为CKD和MAD[11]; 但相较于CKD, MAD具有食物口感好、限制少和耐受性高等优点,适用于有行为问题的患者或不愿执行CKD的儿童[12-13]。KD可促使肥胖患者体质量减轻,并改善身体成分、胰岛素抵抗、血脂指标等。KONG Z W等[14]发现,短期KD对改善超重/肥胖中国女性的身体成分有积极作用。一项为期12周的随机对照试验[15]发现,与对照组相比,低热量生酮饮食组肥胖患者体质量、腰围、臀围和大腿围变化显著。MORENO B等[16]评估极低热量生酮饮食(VLCKD)对过度肥胖的长期影响发现,与低热量组相比, VLCKD组的体质量、腰围、体脂量和内脏脂肪组织量显著下降。②酮体的脂肪酸氧化、代谢、氧化应激、Warburg效应等常见调控机制。酮体具有广泛的神经保护作用,调控机制可能包括抗氧化应激、维持能量代谢、调节去乙酰化活性和炎症反应等[17]。基于其神经保护作用, KD被广泛用于难治性癫痫、帕金森病、阿尔茨海默病和创伤性脑损伤等疾病的治疗与研究。β-羟基丁酸是酮体的主要代谢产物之一, PINTO A等[18]发现β-羟基丁酸可减少活性氧产生,降低氧化应激水平,改善线粒体呼吸功能等。KONG G G等[19]发现, β-羟基丁酸可通过抑制Ⅰ类组蛋白脱乙酰酶减轻脊髓损伤中的氧化应激。β-羟基丁酸还可作为某些信号分子与表观遗传学调控产生联系,并在遗传缺陷所致婴儿癫痫的治疗中发挥作用[20]。Warburg效应又称“有氧糖酵解”,是癌症细胞表现出的最显著和最普遍的代谢特征之一。近年来, KD已被用于中枢神经系统恶性肿瘤的治疗与研究[21]。PANHANS C M等[22]发现, KD干预后,中枢神经系统恶性肿瘤患者的症状显著改善,血管性水肿减少。MONTELLA L等[23]分析了KD的调控与影响机制,并阐述了KD应用于胶质母细胞瘤治疗中的前景。③肠道菌群介导KD的作用研究。KD的抗癫痫作用,被认为由机体肠道菌群改变而介导[24]。一项前瞻性研究[25]发现20例难治性癫痫患儿经KD治疗6个月后, 10例应答组(癫痫发作减少≥50%)患儿脑电图有所改善,且粪便微生物多样性显著下降,厚壁菌门丰度显著降低,拟杆菌门丰度增加。GONG X等[26]分析药物难治性癫痫患儿经KD干预6个月后肠道菌群的属水平与代谢产物的变化,发现肠道菌属中原本丰度较高的双歧杆菌、阿克曼菌、肠球菌和放线菌等显著减少,而罕见小球菌、戴阿李斯特菌、普雷沃菌等显著增加,且肠道代谢产物短链脂肪酸含量增加,可见肠道微生物群改变和微生物代谢产物可能有助于KD的抗癫痫作用。另有研究[27-29]发现,经KD干预后,阿尔兹海默症、肥胖、自闭症、炎症性肠病等疾病患者的肠道菌群和代谢产物均有所改变。因此,肠道菌群调节可能成为提升KD疗效的潜在靶点之一。
突现词分析结果显示, 2013—2022年该领域的研究趋势逐渐从癫痫治疗与机制研究转变为KD在心力衰竭中的应用前景。酮体的增加对心脏具有保护作用,心力衰竭患者心脏线粒体氧化代谢和葡萄糖氧化减少,可能导致心脏供能不足,但酮体较易被心脏氧化,可为衰竭的心脏提供额外的能量来源。此外,心脏衰竭中酮体氧化的增加,可能是减轻心力衰竭严重程度的一种代偿性保护反应[30]。KARWI Q G等[31]指出,酮体可介导由新型抗糖尿病药物(钠-葡萄糖协同转运蛋白抑制剂)建立的心脏保护作用。此外,酮体的抗炎、抗氧化、脂肪代谢等[32]不同调控机制也可发挥心脏保护作用。鉴于此,不同“酮疗法”(如KD、急性酮体输注、口服酮剂)对心力衰竭的临床疗效评价以及合理的干预方式选择,可能成为未来临床实验研究的方向和值得探索的关键点。
综上所述,本研究基于文献计量学方法分析了2013—2022年全球KD相关文献的研究热点与前沿,或可为中国学者在该领域的后续研究提供一定的参考依据。但本研究亦存在不足之处: ①研究数据来源单一,仅从WOS核心数据中获取文献,可能导致文献提取不足; ②文献检索时限定为英文文献,可能导致数据来源偏差; ③纳入文献未进行排除与筛选,文献检索过程中虽明确了主题词,但仍不能保证所获取文献与该领域主题词完全相符,可能导致研究结果出现误差。
-
表 1 生酮饮食分类及其具体要求
分类 每日能量 每日碳水 每日脂肪 附加 生酮饮食 ≈基础代谢量 < 50 g 有一定限制 无特殊 高脂生酮饮食 通常不受限制 < 50 g 无限制 无特殊 低热量生酮饮食 < 800 kal < 50 g 低 无特殊 中链甘油三酯生酮饮食 ≈基础代谢量 < 50 g 有一定限制 中短链不饱和脂肪酸为主 长链甘油三酯生酮饮食 ≈基础代谢量 < 50 g 有一定限制 长链不饱和脂肪酸为主 低碳水饮食 ≈基础代谢量 50~130 g 低 不属于严格意义上的生酮饮食 -
[1] ESLAM M, SANYAL A J, GEORGE J, et al. MAFLD: a consensus-driven proposed nomenclature for metabolic associated fatty liver disease[J]. Gastroenterology, 2020, 158(7): 1999-2014. doi: 10.1053/j.gastro.2019.11.312
[2] ESLAM M, NEWSOME P N, SARIN, S K, et al. A new definition for metabolic associated fatty liver disease: an international expert consensus statement[J]. Hepatol, 2020, 73(1): 202-209. doi: 10.1016/j.jhep.2020.03.039
[3] YOUNOSSI Z, ANSTEE Q M, MARIETTI M, et al. Global burden of NAFLD and NASH: trends, predictions, risk factors and prevention[J]. Nat Rev Gastroenterol Hepatol, 2018, 15(1): 11-20. doi: 10.1038/nrgastro.2017.109
[4] RAHMAN K, DESAI C, IYER S S, et al. Loss of junctional adhesion molecule A promotes severe steatohepatitis in mice on a diet high in saturated fat, fructose, and cholesterol[J]. Gastroenterology, 2016, 151(4): 733-746. doi: 10.1053/j.gastro.2016.06.022
[5] BRUNT E M, WONG V W, NOBILI V, et al. Nonalcoholic fatty liver disease[J]. Nat Rev Dis Primers, 2015, 1: 15080. doi: 10.1038/nrdp.2015.80
[6] FAN J G, CAO H X. Role of diet and nutritional management in non-alcoholic fatty liver disease[J]. J Gastroenterol Hepatol, 2013, 28(Suppl 4): 81-87. http://www.vivamb.com/wp-content/uploads/2013/12/role-of-nutrition-on-fattyliverdieseaseonlinelibrary.wiley_.com_store_10.1111_jgh.12244_asset_jgh12244.pdf
[7] SALES R C, MEDEIROS P C, SPREAFICO F, et al. Olive oil, palm oil, and hybrid palm oil distinctly modulate liver transcriptome and induce NAFLD in mice fed a high-fat diet[J]. Int J Mol Sci, 2018, 20(1): 8. doi: 10.3390/ijms20010008
[8] DHAMIJA R, ECKERT S, WIRRELL E. Ketogenic diet[J]. Can J Neurol Sci, 2013, 40(2): 158-167. doi: 10.1017/S0317167100013676
[9] 江波, 邹大进, 马向华, 等. 生酮饮食干预2型糖尿病中国专家共识(2019年版)[J]. 实用临床医药杂志, 2019, 23(3): 1-6. doi: 10.7619/jcmp.201903001 [10] 江波, 白文佩, 郁琦, 等. 生酮饮食干预多囊卵巢综合征中国专家共识(2018年版)[J]. 实用临床医药杂志, 2019, 23(1): 1-4. doi: 10.7619/jcmp.201901001 [11] VAN BERKEL A A, IJFF D M, VERKUYL J M. Cognitive benefits of the ketogenic diet in patients with epilepsy: a systematic overview[J]. Epilepsy Behav, 2018, 87: 69-77. doi: 10.1016/j.yebeh.2018.06.004
[12] WHELESS J W. History of the ketogenic diet[J]. Epilepsia, 2008, 49(8): 3-5. http://anabolics24.com/art-The-History-Of-The-Ketogenic-Diet.html
[13] HIRONORI K, GUANLIANG C, YINHUA N, et al. Nonalcoholic fatty liver disease and insulin resistance: new insights and potential new treatments[J]. Nutrients, 2017, 9(4): 387. doi: 10.3390/nu9040387
[14] FRIEDMAN S L, NEUSCHWANDER-TETRI B A, RINELLA M, et al. Mechanisms of NAFLD development and therapeutic strategies[J]. Nat Med, 2018, 24(7): 908-922. doi: 10.1038/s41591-018-0104-9
[15] COBBINA E, AKHLAGHI F. Non-alcoholic fatty liver disease (NAFLD)-pathogenesis, classification, and effect on drug metabolizing enzymes and transporters[J]. Drug Metab Rev, 2017, 49(2): 197-211. doi: 10.1080/03602532.2017.1293683
[16] MARTINEZ K E, TUCKER L A, BAILEY B W, et al. Expanded normal weight obesity and insulin resistance in US adults of the national health and nutrition examination survey[J]. J Diabetes Res, 2017, 2017: 9502643.
[17] WATT M J, MIOTTO P M, DE NARDO W, et al. The liver as an endocrine organ-linking NAFLD and insulin resistance[J]. Endocr Rev, 2019, 40(5): 1367-1393. http://d.wanfangdata.com.cn/periodical/ChlQZXJpb2RpY2FsRW5nTmV3UzIwMjEwMzAyEiA0MDg0ZmViM2FiMmQ1MTljN2I4NjRkMzI4YmRmZTYwZhoId2xpY2t0OGY%3D
[18] ROMERO-GÓMEZ M, ZELBER-SAGI S, TRENELL M. Treatment of NAFLD with diet, physical activity and exercise[J]. J Hepatol, 2017, 67(4): 829-846. doi: 10.1016/j.jhep.2017.05.016
[19] SUMITHRAN P, PRENDERGAST L A, DELBRIDGE E, et al. Ketosis and appetite-mediating nutrients and hormones after weight loss[J]. Eur J Clin Nutr, 2013, 67(7): 759-764. doi: 10.1038/ejcn.2013.90
[20] BODEN G, SARGRAD K, HOMKO C, et al. Effect of a low-carbohydrate diet on appetite, blood glucose levels, and insulin resistance in obese patients with type 2 diabetes[J]. Ann Intern Med, 2005, 142(6): 403-411. doi: 10.7326/0003-4819-142-6-200503150-00006
[21] FREEDLAND S J, MAVROPOULOS J, WANG A, et al. Carbohydrate restriction, prostate cancer growth, and the insulin-like growth factor axis[J]. Prostate, 2008, 68(1): 11-19. doi: 10.1002/pros.20683
[22] MYETTE-CÔTÉ É, DURRER C, NEUDORF H, et al. The effect of a short-term low-carbohydrate, high-fat diet with or without postmeal walks on glycemic control and inflammation in type 2 diabetes: a randomized trial[J]. Am J Physiol Regul Integr Comp Physiol, 2018, 315(6): R1210-R1219. doi: 10.1152/ajpregu.00240.2018
[23] GODAY A, BELLIDO D, SAJOUX I, et al. Short-term safety, tolerability and efficacy of a very low-calorie-ketogenic diet interventional weight loss program versus hypocaloric diet in patients with type 2 diabetes mellitus[J]. Nutr Diabetes, 2016, 6(9): e230. doi: 10.1038/nutd.2016.36
[24] SASLOW L R, MASON A E, KIM S, et al. An online intervention comparing a very low-carbohydrate ketogenic diet and lifestyle recommendations versus a plate method diet in overweight individuals with type 2 diabetes: a randomized controlled trial[J]. J Med Internet Res, 2017, 19(2): e36. doi: 10.2196/jmir.5806
[25] PARTSALAKI I, KARVELA A, SPILIOTIS B E. Metabolic impact of a ketogenic diet compared to a hypocaloric diet in obese children and adolescents[J]. J Pediatr Endocrinol Metab, 2012, 25(7/8): 697-704. http://www.degruyter.com/dg/viewarticle.fullcontentlink:pdfeventlink/$002fj$002fjpem.2012.25.issue-7-8$002fjpem-2012-0131$002fjpem-2012-0131.pdf?format=INT&t:ac=j$002fjpem.2012.25.issue-7-8$002fjpem-2012-0131$002fjpem-2012-0131.xml
[26] SASLOW L R, DAUBENMIER J J, MOSKOWITZ J T, et al. Twelve-month outcomes of a randomized trial of a moderate-carbohydrate versus very low-carbohydrate diet in overweight adults with type 2 diabetes mellitus or prediabetes[J]. Nutr Diabetes, 2017, 7(12): 304. doi: 10.1038/s41387-017-0006-9
[27] 中华医学会妇产科学分会内分泌学组及指南专家组. 多囊卵巢综合征中国诊疗指南[J]. 中华妇产科杂志, 2018, 53(1): 2-6. https://www.cnki.com.cn/Article/CJFDTOTAL-SFCZ201810010.htm [28] MAVROPOULOS J C, YANCY W S, HEPBURN J, et al. The effects of a low-carbohydrate, ketogenic diet on the polycystic ovary syndrome: a pilot study[J]. Nutr Metab: Lond, 2005, 2: 35. doi: 10.1186/1743-7075-2-35
[29] PHY J L, POHLMEIER A M, COOPER J A, et al. Low starch/low dairy diet results in successful treatment of obesity and co-morbidities linked to polycystic ovary syndrome (PCOS)[J]. J Obes Weight Loss Ther, 2015, 5(2): 259. http://www.scienceopen.com/document_file/bbe09a9e-c53d-4dcf-ac89-ca33309a265a/PubMedCentral/bbe09a9e-c53d-4dcf-ac89-ca33309a265a.pdf
[30] TENDLER D, LIN S, YANCY W S, et al. The effect of a low-carbohydrate, ketogenic diet on nonalcoholic fatty liver disease: a pilot study[J]. Dig Dis Sci, 2007, 52(2): 589-593. doi: 10.1007/s10620-006-9433-5
[31] PÉREZ-GUISADO J, MUÑOZ-SERRANO A. The effect of the Spanish Ketogenic Mediterranean Diet on nonalcoholic fatty liver disease: a pilot study[J]. J Med Food, 2011, 14(7/8): 677-680. http://publicationslist.org/data/pv1peguj/ref-29/SKMD%20and%20NFLD.pdf
[32] LI J, BAI W P, JIANG B, et al. Ketogenic diet in women with polycystic ovary syndrome and liver dysfunction who are obese: a randomized, open-label, parallel-group, controlled pilot trial[J]. J Obstet Gynaecol Res, 2021, 47(3): 1145-1152. doi: 10.1111/jog.14650
[33] WATANABE M, TOZZI R, RISI R, et al. Beneficial effects of the ketogenic diet on nonalcoholic fatty liver disease: A comprehensive review of the literature[J]. Obesity Reviews, 2020, 21(8): e13024. doi: 10.1111/obr.13024
[34] LUUKKONEN P K, DUFOUR S, LYU K, et al. Effect of a ketogenic diet on hepatic steatosis and hepatic mitochondrial metabolism in nonalcoholic fatty liver disease[J]. PNAS, 2020, 117(13): 7347-7354. doi: 10.1073/pnas.1922344117
[35] MINISTRINI S, CALZINI L, MIGLIOLA E N, et al. Lysosomal acid lipase as a molecular target of the very low carbohydrate ketogenic diet in morbidly obese patients: the potential effects on liver steatosis and cardiovascular risk factors[J]. Journal of Clinical Medicine, 2019, 8(5): 621. doi: 10.3390/jcm8050621
[36] MARDINOGLU A, WU H, BJORNSON E, et al. An integrated understanding of the rapid metabolic benefits of a carbohydrate-restricted diet on hepatic steatosis in humans[J]. Cell Metab, 2018, 27(3): 559-571.
[37] ANEKWE CV, CHANDRASEKARAN P, STANFORD F C. Ketogenic diet-induced elevated cholesterol, elevated liver enzymes and potential non-alcoholic fatty liver disease[J]. Cureus, 2020, 12(1): e6605. http://www.researchgate.net/publication/338484953_Ketogenic_Diet-induced_Elevated_Cholesterol_Elevated_Liver_Enzymes_and_Potential_Non-alcoholic_Fatty_Liver_Disease/download
[38] ZHANG Q, XU L, XIA J, et al. Treatment of diabetic mice with a combination of ketogenic diet and aerobic exercise via modulations of PPARs gene programs[J]. PPAR Res, 2018, 2018: 4827643. http://www.onacademic.com/detail/journal_1000040474765510_a3ec.html





 下载:
下载:





 苏公网安备 32100302010246号
苏公网安备 32100302010246号
