Influencing factors of liver cirrhosis complicated with esophageal and gastric variceal bleeding and values of three models in predicting rebleeding
-
摘要:目的 探讨肝硬化伴食管胃底静脉曲张出血的影响因素,评估终末期肝病血清钠模型(MELD-Na)、终末期肝病模型(MELD)、Child-Turcotte-Pugh评分(CTP评分)对再出血的预测价值。方法 将196例肝硬化伴食管胃底静脉曲张患者分为出血组和非出血组,对其临床指标进行单因素及多因素分析。对出血组患者进行随访,评估3种模型对内镜治疗后半年和1年内再出血的预测价值。结果 单因素分析发现,出血组与未出血组的MELD-Na评分、MELD评分、CTP评分、肝性脑病、曲张静脉血管有红色征、血红蛋白、总胆红素、肌酐、血清钠、年龄比较,差异有统计学意义(P < 0.05)。多因素Logistic回归分析显示,红色征、总胆红素、合并肝性脑病、MELD评分、CTP评分是食管胃底静脉曲张患者上消化道出血的独立影响因素。受试者工作特征(ROC)曲线分析结果显示, MELD-Na、MELD评分预测半年内再出血的价值高于CTP评分,差异有统计学意义(Z=2.162、3.368,P=0.015、0.001); MELD-Na评分预测1年内再出血的价值高于CTP评分,差异有统计学意义(Z=2.407, P=0.008)。结论 CTP评分、MELD评分、胃镜下出现红色征、血红蛋白、总胆红素、肌酐、血清钠、年龄是肝硬化伴食管胃底静脉曲张出血的危险因素,而胃镜下发现红色征、MELD评分、CTP评分、肝性脑病、总胆红素是肝硬化上消化道出血的独立危险因素。3种评分系统中, MELD-Na评分对半年内或1年内再出血的预测价值最高。
-
关键词:
- 肝硬化 /
- 食管胃底静脉曲张 /
- 终末期肝病血清钠模型 /
- 终末期肝病模型 /
- Child-Turcotte-Pugh评分 /
- 肝性脑病 /
- 总胆红素
Abstract:Objective To explore the influencing factors of liver cirrhosis complicated with esophageal and gastric variceal bleeding, and to evaluate values of the Serum Sodium Model for End-stage Liver Disease (MELD-Na), the Model for End-stage Liver Disease (MELD) and Child-Turcotte-Pugh (CTP) score in predicting rebleeding.Methods Totally 196 liver cirrhosis patients with esophageal and gastric variceal bleeding were divided into bleeding group and non-bleeding group, and univariate and multivariate analyses were performed on the clinical indexes. The patients in the bleeding group were followed up, and values of three models in predicting rebleeding within half a year or one year after endoscopic treatment were evaluated.Results Univariate analysis showed that there were significant differences in MELD-Na score, MELD score, CTP score, hepatic encephalopathy, red sign of varicose veins, hemoglobin, total bilirubin, creatinine, serum sodium and age between the bleeding group and the non-bleeding group (P < 0.05). Multivariate Logistic regression analysis showed that red sign, total bilirubin, concomitant hepatic encephalopathy, MELD score and CTP score were independent influencing factors of upper gastrointestinal bleeding in patients with esophageal and gastric varices. Receiver operating characteristic (ROC) curve analysis showed that the value of MELD-Na and MELD scores in predicting rebleeding within 6 months was significantly higher than that of CTP score (Z=2.162, 3.368, P=0.015, 0.001), and the value of MELD-Nascore in predicting rebleeding within a year was also significantly higher than that of CTP score(Z=2.407, P=0.008).Conclusion CTP score, MELD score, red sign under gastroscope, hemoglobin, total bilirubin, creatinine, serum sodium and age are the risk factors of liver cirrhosis complicated with esophageal and gastric varices bleeding, while red sign under gastroscope, MELD score, CTP score, hepatic encephalopathy and total bilirubin are the independent risk factors of liver cirrhosis complicated with upper gastrointestinal bleeding. Among the three scoring systems, MELD-Na score shows the highest predictive value for rebleeding within 6 months or a year. -
肝硬化是由一种或多种原因引起的以肝组织弥漫性纤维化、假小叶和再生结节形成为组织学特征的进行性慢性肝病。肝硬化早期可无明显症状,失代偿期主要表现为肝功能减退及门静脉高压[1], 其中食管胃底静脉曲张破裂出血是肝硬化门静脉高压最常见的并发症,病情发展迅猛,短期内可出现周围循环衰竭,死亡率高达30%[2]。因此,了解肝硬化食管胃底静脉曲张患者出血的影响因素并对其出血风险进行评估尤为重要。目前,大多数研究采用Child-Turcotte-Pugh评分(CTP评分)评估肝硬化食管胃底静脉曲张破裂出血的严重程度。近年来,终末期肝病血清钠模型(MELD-Na)评分系统以及终末期肝病模型(MELD)评分系统的应用愈发广泛,但对食管胃底静脉曲张再出血的预测研究较少。本研究分析肝硬化伴食管胃底静脉曲张破裂出血的影响因素,分别计算MELD-Na评分、MELD评分及CTP评分,评估3种评分系统对食管胃底静脉曲张破裂出血患者半年内及1年内再出血的预测价值,现将结果报告如下。
1. 资料与方法
1.1 一般资料
回顾性分析2018年10月—2020年6月苏北人民医院肝脾内科收住的肝硬化伴食管胃底静脉曲张患者196例,年龄36~87岁,男104例,女92例。将肝硬化伴食管胃底静脉曲张出血118例设为出血组,肝硬化伴食管胃底静脉曲张未出血78例设为未出血组。出血组纳入标准: ①符合2015年慢性乙型肝炎、丙型肝炎防治指南, 2010年酒精性肝病诊疗指南等诊断标准,通过病史、症状、生命体征、影像学以及生化指标确诊为肝硬化伴食管胃底静脉曲张者; ②入院前出现呕血、黑便等上消化道出血症状者; ③经胃镜检查提示食管胃底静脉曲张伴出血者。排除标准: ①肝脏、脾脏手术后及经颈静脉肝内门腔静脉分流术(TIPS)后者; ②消化道溃疡引起的出血者; ③ 3个月内有口服非甾体抗炎药者; ④病史资料缺失者。未出血组纳入标准: ①出现肝功能减退和门静脉高压临床表现的失代偿期改变者,但未合并呕血、黑便等上消化道出血症状; ②经胃镜检查提示食管胃底静脉曲张无出血。
1.2 治疗方法
所有患者入院后常规给予特利加压素或生长抑素及其类似物,同时给予抗生素预防性抗感染治疗,待血流动力学稳定后行电子胃镜下套扎或注射硬化剂治疗。初次治疗后1个月复查胃镜,观察食管胃底静脉曲张变化情况,必要时再次行内镜下治疗,并在出血停止后5~7 d口服卡维地洛二级预防。在内镜下止血治疗成功后半年及1年电话随访患者,记录再发出血情况。
1.3 观察指标
一般资料包括年龄、性别、胃镜下食管静脉曲张程度、MELD-Na评分、MELD评分、CTP评分、肝性脑病情况。实验室指标包括血红蛋白、血小板、白细胞、谷氨酸-丙酮酸转氨酶(ALT)、天门冬氨酸转氨酶(AST)、血肌酐、血清钠、国际标准化比值(INR)、凝血酶原时间(PT)。
1.4 统计学方法
采用SPSS 19.0统计软件进行数据分析,计量资料采用均数±标准差表示,单因素分析采用独立样本t检验,非等级计数资料采用卡方检验分析。将获得的有统计学意义的指标进行多因素Logistic回归分析,计算回归系数及相对危险度(OR)。应用受试者工作特征(ROC)曲线及曲线下面积(AUC)比较MELD-Na、MELD及CTP评分在预测肝硬化并食管胃底静脉曲张破裂出血患者出院后半年及1年内再次出血风险的价值。P < 0.05为差异有统计学意义。
2. 结果
单因素分析发现,出血组与未出血组的MELD-Na评分、MELD评分、CTP评分、肝性脑病、曲张静脉血管有红色征、血红蛋白、总胆红素、肌酐、血清钠、年龄比较,差异有统计学意义(P < 0.05)。见表 1。多因素Logistic回归分析显示,随着CTP评分、MELD评分增加,胃镜下曲张静脉伴随有红色征改变,总胆红素升高以及出现肝性脑病,食管胃底静脉曲张出血概率明显升高,提示红色征、总胆红素、合并肝性脑病、MELD评分、CTP评分是食管胃底静脉曲张患者上消化道出血的独立影响因素。见表 2。
表 1 出血组与未出血组的一般资料的单因素分析结果比较(x±s)指标 出血组(n=118) 未出血组(n=78) 性别 男 64 40 女 54 38 年龄/岁 60.51±12.01 66.21±12.47* 血红蛋白/(g/L) 79.73±23.64 107.67±30.24* 白细胞/(×109/L) 6.07±3.43 5.72±3.47 血小板/(×109/L) 89.08±56.74 108.03±87.62 白蛋白/(g/L) 31.11±5.17 32.55±7.94 总胆红素/(μmol/L) 25.86±17.08 51.84±47.88* ALT/(U/L) 43.17±41.39 34.23±21.09 AST/(U/L) 52.35±38.99 54.33±42.49 肌酐/(μmol/L) 70.73±25.87 97.19±67.47* 血清钠/(mmol/L) 138.24±4.07 135.71±5.57* INR 1.40±0.40 1.40±0.48 PT/s 16.82±4.10 16.60±4.60 CTP/分 8.59±1.50 7.41±1.68* MELD/分 14.66±2.97 11.55±6.99* MELD-Na/分 17.53±3.63 11.80±9.27* 肝性脑病 有 6 16* 无 112 62* 红色征 有 106 10* 无 12 68* ALT: 谷氨酸-丙酮酸转氨酶; AST: 天门冬氨酸转氨酶;
INR: 国际标准化比值; PT: 凝血酶原时间;
CTP: Child-Turcotte-Pugh评分; MELD-Na: 终末期肝病血清钠模型;
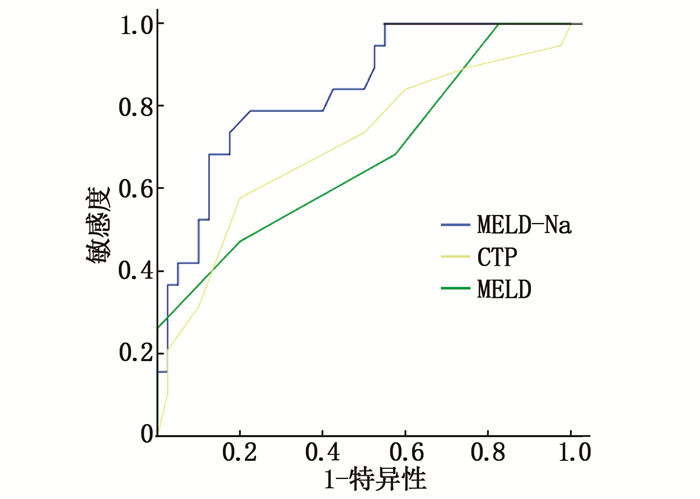
MELD: 终末期肝病模型。与出血组比较, *P < 0.05。表 2 肝硬化食管胃底静脉曲张破裂出血的多因素Logistic回归分析因素 β Wald P OR 95% CI CTP评分 1.532 7.056 0.008 4.625 1.494~4.319 红色征 0.885 5.749 0.016 2.422 1.175~4.978 MELD评分 0.671 4.390 0.036 1.956 1.044~3.664 总胆红素 0.132 7.831 0.005 0.877 0.799~0.961 肝性脑病 5.293 6.525 0.011 0.005 0.002~0.292 出血组患者经套扎或硬化剂等内镜下治疗后,半年内再出血17例,1年内再出血38例。ROC曲线分析结果显示, MELD-Na评分、MELD评分、CTP评分预测半年内再出血的AUC依次为0.767、0.725、0.601, 95%CI依次为0.674~0.861、0.609~0.842、0.483~0.719,提示MELD-Na、MELD评分预测半年内再出血的价值高于CTP评分,差异有统计学意义(Z=2.162、3.368, P=0.015、0.001), 见图 1。ROC曲线分析结果还显示, MELD-Na评分、MELD评分、CTP评分预测1年内再出血的AUC依次为0.837、0.704、0.676,95%CI依次为0.762~0.911、0.598~0.810、0.569~0.784, 提示MELD-Na评分预测1年内再出血的价值高于CTP评分,差异有统计学意义(Z=2.407, P=0.008), 见图 2。
3. 讨论
肝硬化的病理生理改变以门静脉压力升高为主,以腹水、侧支循环开放、脾大等为主要临床表现,其中食管胃底静脉曲张破裂出血是肝硬化失代偿期患者最严重的并发症之一,病情凶险,再出血风险高,严重影响患者预后[3]。本研究结果显示, CTP评分、MELD及MELD-Na评分、红色征、血红蛋白、总胆红素、肌酐、血清钠、年龄均与肝硬化食管胃底静脉曲张破裂出血有一定的相关性。多因素Logistic回归分析提示,胃镜下发现红色征、MELD评分、CTP评分、肝性脑病、总胆红素是肝硬化上消化道出血的独立危险因素。
当发生肝硬化时,持续增高的门静脉压会导致脾静脉血回流吸收阻碍,侧支循环建立,食管静脉曲张形成,尤其是食管胃底静脉重度曲张患者胃镜下表现为结节样或串珠样改变,常伴有红色征,出血风险极大[4]。红色征本质是与黏膜下曲张静脉相通的上皮小静脉丛,曲张静脉壁内压力持续升高,破坏血管上皮正常结构,导致局部静脉壁薄弱,当压力升高时极易破裂出血[5]。脾大引起的脾功能亢进导致红细胞、白细胞、血小板减少,出现贫血、感染、出血等表现,腹水亦可引起自发性腹膜炎加重感染症状,因此食管静脉曲张患者入院后除给予止血、补液治疗外,还应常规加用抗生素预防感染[6]。研究[7-9]表明内镜下治疗后再出血发生率仍然很高,针对不同的患者开展有效的二级预防,能有效降低术后再出血发生率,改善患者预后。
CTP评分对于评估肝脏储备功能、肝硬化生存期或预后、食管静脉曲张出血风险、肝性脑病、肝细胞癌等具有良好的预测作用。MELD模型由KAMATH P S等[10]在2001年提出,因MELD模型计算公式使用了肌酐、总胆红素、INR及病因等能及时反映患者多器官功能状态的指标,相对于CTP评分,MELD降低了评估医生主观判断对患者肝功能的影响,因而具有更好的预测价值[11]。但MELD也存在缺点: ①总胆红素可能因胆道梗阻性疾病而出现波动; ②肌酐在治疗过程中受利尿剂影响较大; ③治疗过程中患者有伴发腹水、肝性脑病、肝肾综合征等可能,MELD未考虑上述并发症影响,导致评估结果产生偏差。ROC曲线AUC可反映诊断试验的准确性,本研究中MELD及MELD-Na评分预测治疗后半年内及1年内再出血的AUC均>0.7, 且均大于CTP评分AUC, 提示MELD-Na及MELD预测肝硬化伴食管胃底静脉曲张破裂出血患者半年再出血的价值均高于CTP评分。在预测1年内再出血方面,MELD-Na的价值仍高于CTP评分。临床上肝衰竭患者死因常为合并凝血功能异常、肝性脑病、肾衰竭等,应用CTP评分时,临床医生对腹水量及肝性脑病分期评估往往存在偏颇,因而有其局限性[12]。MELD-Na不仅考虑了肝肾功能的因素,还兼顾了电解质紊乱问题,弥补了MELD及CTP评分的不足,同时血清钠离子对预测早期肝肾综合征的产生有重要意义[13]。食管静脉曲张的程度与门脉压力密切相关,内脏高动力循环直接参与了门脉高压的形成,该循环导致周围血流量减少,激活肾素-血管紧张素-醛固酮系统,醛固酮主要表现为保钠、保水、排钾,导致机体水钠潴留,因此血钠水平在一定程度上可以反映门脉压力的严重程度,但仍要注意钠离子受治疗干预的影响较大[14]。研究[15]表明MELD对肝硬化食管胃底静脉曲张出血患者半年内预后的预测有一定的准确性,与本研究一致,但本研究还发现MELD-Na与MELD预测半年内及1年内再出血的价值无差异,可能是样本量偏少导致。
综上所述, CTP评分、MELD评分、胃镜下出现红色征、血红蛋白、总胆红素、肌酐、血清钠、年龄是肝硬化伴食管胃底静脉曲张出血的危险因素,而胃镜下发现红色征、MELD评分、CTP评分、肝性脑病、总胆红素是肝硬化上消化道出血的独立危险因素。3种评分系统中,MELD-Na评分对半年内或1年内再出血的预测价值最高。
-
表 1 出血组与未出血组的一般资料的单因素分析结果比较(x±s)
指标 出血组(n=118) 未出血组(n=78) 性别 男 64 40 女 54 38 年龄/岁 60.51±12.01 66.21±12.47* 血红蛋白/(g/L) 79.73±23.64 107.67±30.24* 白细胞/(×109/L) 6.07±3.43 5.72±3.47 血小板/(×109/L) 89.08±56.74 108.03±87.62 白蛋白/(g/L) 31.11±5.17 32.55±7.94 总胆红素/(μmol/L) 25.86±17.08 51.84±47.88* ALT/(U/L) 43.17±41.39 34.23±21.09 AST/(U/L) 52.35±38.99 54.33±42.49 肌酐/(μmol/L) 70.73±25.87 97.19±67.47* 血清钠/(mmol/L) 138.24±4.07 135.71±5.57* INR 1.40±0.40 1.40±0.48 PT/s 16.82±4.10 16.60±4.60 CTP/分 8.59±1.50 7.41±1.68* MELD/分 14.66±2.97 11.55±6.99* MELD-Na/分 17.53±3.63 11.80±9.27* 肝性脑病 有 6 16* 无 112 62* 红色征 有 106 10* 无 12 68* ALT: 谷氨酸-丙酮酸转氨酶; AST: 天门冬氨酸转氨酶;
INR: 国际标准化比值; PT: 凝血酶原时间;
CTP: Child-Turcotte-Pugh评分; MELD-Na: 终末期肝病血清钠模型;
MELD: 终末期肝病模型。与出血组比较, *P < 0.05。表 2 肝硬化食管胃底静脉曲张破裂出血的多因素Logistic回归分析
因素 β Wald P OR 95% CI CTP评分 1.532 7.056 0.008 4.625 1.494~4.319 红色征 0.885 5.749 0.016 2.422 1.175~4.978 MELD评分 0.671 4.390 0.036 1.956 1.044~3.664 总胆红素 0.132 7.831 0.005 0.877 0.799~0.961 肝性脑病 5.293 6.525 0.011 0.005 0.002~0.292 -
[1] BERZIGOTTI A. Advances and challenges in cirrhosis and portal hypertension[J]. BMC Med, 2017, 15(1): 200. doi: 10.1186/s12916-017-0966-6
[2] CHIU P W, NG E K, CHEUNG F K, et al. Predicting mortality in patients with bleeding peptic ulcers after therapeutic endoscopy[J]. Clin Gastroenterol Hepatol, 2009, 7(3): 311-316. doi: 10.1016/j.cgh.2008.08.044
[3] 陆再英, 钟南山. 内科学[M]. 7版. 北京: 人民卫生出版社, 2009: 446-447. [4] 杨连粤. 门静脉高压症外科治疗的进展[J]. 中华外科杂志, 2020, 58(3): 183-188. https://www.cnki.com.cn/Article/CJFDTOTAL-ZGWK202002013.htm [5] 翁慧斌, 万秀萍, 林海, 等. 肝硬化合并食管胃底静脉曲张患者发生上消化道出血的危险因素分析[J]. 现代实用医学, 2018, 30(11): 1467-1468. doi: 10.3969/j.issn.1671-0800.2018.11.021 [6] 邵立明. 联合应用头孢曲松钠、奥曲肽与奥美拉唑治疗肝硬化上消化道出血的临床效果[J]. 临床医学研究与实践, 2017, 2(12): 31-32. https://www.cnki.com.cn/Article/CJFDTOTAL-YLYS201712015.htm [7] 路筝, 韩晶晶, 于晓莉, 等. 肝硬化门静脉高压食管胃静脉曲张出血二级预防后再出血的临床特征[J]. 临床肝胆病杂志, 2020, 36(8): 1747-1752. https://www.cnki.com.cn/Article/CJFDTOTAL-LCGD202008019.htm [8] 古川, 李璐, 王军, 等. 内镜下套扎术治疗肝硬化食管静脉曲张的疗效及术后再出血的危险因素分析[J]. 临床肝胆病杂志, 2014, 30(12): 1279-1282. doi: 10.3969/j.issn.1001-5256.2014.12.011 [9] ZHAO J R, WANG G C, HU J H, et al. Risk factors for early rebleeding and mortality in acute variceal hemorrhage[J]. World J Gastroenterol, 2014, 20(47): 17941-17948. doi: 10.3748/wjg.v20.i47.17941
[10] KAMATH P S, WIESNER R H, MALINCHOC M, et al. A model to predict survival in patients with end-stage liver disease[J]. Hepatology, 2001, 33(2): 464-470. doi: 10.1053/jhep.2001.22172
[11] HUO T I, WANG Y W, YANG Y Y, et al. Model for end-stage liver disease score to serum sodium ratio index as a prognostic predictor and its correlation with portal pressure in patients with liver cirrhosis[J]. Liver Int, 2007, 27(4): 498-506. doi: 10.1111/j.1478-3231.2007.01445.x
[12] 王剑, 朱萱, 刘志坚, 等. 三种评分方法预测肝硬化并食管静脉曲张破裂再出血风险的价值比较[J]. 中华消化杂志, 2010, 30(6): 365-368. doi: 10.3760/cma.j.issn.0254-1432.2010.06.002 [13] 王思宁, 王广川, 张明艳, 等. 肝静脉压力梯度指导下食管静脉曲张再出血预防方法选择[J]. 中华消化病与影像杂志: 电子版, 2019, 9(6): 256-262. doi: 10.3877/cma.j.issn.2095-2015.2019.06.005 [14] 董浩, 田党锋. 奥曲肽与垂体后叶素治疗肝硬化并上消化道出血临床疗效比较的meta分析[J]. 国际消化病杂志, 2016, 36(6): 364-368. doi: 10.3969/j.issn.1673-534X.2016.06.011 [15] 金怒云, 施建平, 王凯, 等. Blatchford, Rockall, MELD评分在肝硬化食管胃底静脉曲张出血患者预后评价中的应用[J]. 中国中西医结合消化杂志, 2014, 22(9): 489-493. doi: 10.3969/j.issn.1671-038X.2014.09.01 -
期刊类型引用(5)
1. 赵忠乐,陈红伟,宋亚华. 肝硬化食管胃底静脉曲张破裂出血的影响因素及诊断价值分析. 现代消化及介入诊疗. 2024(03): 327-330 .  百度学术
百度学术
2. 黄亮亮,张卓. 肝硬化患者上消化道出血的危险因素及其预测价值分析. 湖北医药学院学报. 2023(04): 415-418+422 .  百度学术
百度学术
3. 郝欣,刘小双,刘伟,齐静,孙志欣,李建辉. 超声内镜参数联合临床资料构建的列线图预测食管胃底静脉曲张治疗后再出血的价值. 临床超声医学杂志. 2023(12): 977-981 .  百度学术
百度学术
4. 向培正,李孟丽,傅燕. 多种评分系统在肝硬化合并食管胃底静脉曲张出血预后评估中的价值. 昆明医科大学学报. 2022(03): 128-134 .  百度学术
百度学术
5. 邵鹏飞,冉俊鹏,尼玛莎珍,梁建,张浩,李巍. 高原地区肝硬化并食管胃底静脉曲张破裂出血的临床特征及相关风险因素分析. 西藏科技. 2022(10): 15-18+27 .  百度学术
百度学术
其他类型引用(4)




 下载:
下载:

 苏公网安备 32100302010246号
苏公网安备 32100302010246号