Influencing factors of quality of early recovery after radical surgery for colorectal cancer in elderly and establishment of prediction modeling
-
摘要:目的
探讨行结直肠癌根治术的老年患者术后早期恢复质量的影响因素, 并建立预测模型。
方法纳入2023年5月—2024年5月于扬州大学附属医院接受择期结直肠癌根治术的182例老年患者为研究对象。收集患者性别、年龄、体质量指数(BMI)、美国麻醉医师协会(ASA)分级以及入院时白蛋白、血肌酐、血红蛋白及D-二聚体水平,并记录手术方式、手术时间、麻醉时间、住院时间及术后是否转入重症监护室治疗。通过电子病历系统整理患者相关信息,计算患者改良衰弱指数(mFI)。使用15项恢复质量评分量表(QoR-15)评估患者术后3 d的恢复质量。
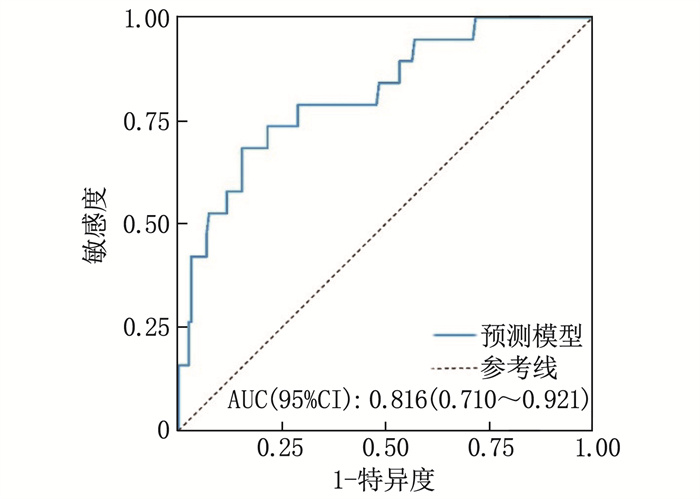
结果术后恢复优良(QoR-15评分≥120分)患者163例,恢复中差(QoR-15评分 < 120分)患者19例。术前mFI(≥0.27)和BMI(≥21.05 kg/m2)是老年结直肠癌根治术后早期恢复质量的影响因素。老年结直肠癌根治术后恢复质量预测模型的受试者工作特征(ROC)曲线的曲线下面积(AUC)为0.816(95%CI: 0.710~0.921), 该模型预测患者恢复质量与实际恢复质量的一致性良好,说明模型具有较高的区分度和准确度。
结论术前mFI(≥0.27)和BMI(≥21.05 kg/m2)是老年结直肠癌根治术后恢复质量的影响因素。改善围术期衰弱状况、合理调控BMI水平, 有助于降低术后并发症的发生风险。
-
关键词:
- 老年 /
- 结直肠癌 /
- 15项恢复质量评分量表 /
- 改良衰弱指数 /
- 预测模型
Abstract:ObjectiveTo explore the factors influencing early recovery quality after radical surgery for colorectal cancer in elderly patients and establish a prediction model.
MethodsA total of 182 elderly patients who underwent elective radical surgery for colorectal cancer at the Affiliated Hospital of Yangzhou University between May 2023 and May 2024 were enrolled as study objects. Data such as gender, age, body mass index (BMI), American Society of Anesthesiologists (ASA) classification, albumin, serum creatinine, hemoglobin, and D-dimer levels at admission were collected. Surgical approach, operative time, anesthesia time, length of hospital stay, and whether the patient was transferred to the intensive care unit (ICU) postoperatively were also recorded. Relevant patient information was compiled through the electronic medical record system to calculate the modified frailty index (mFI). The 15-item Quality of Recovery Scale (QoR-15) was used to assess patients' recovery quality three days postoperatively.
ResultsA total of 163 patients had good recovery (QoR-15 score ≥120) and 19 had poor recovery (QoR-15 score < 120). Preoperative mFI (≥0.27) and BMI (≥21.05 kg/m2) were identified as factors influencing early recovery quality after radical surgery for colorectal cancer in elderly patients. The area under the receiver operating characteristic (ROC) curve (AUC) for the prediction model of recovery quality after radical surgery for colorectal cancer in elderly patients was 0.816 (95%CI: 0.710~0.921), indicating good agreement between the model's predicted recovery quality and actual recovery quality, indicating high discrimination and accuracy.
ResultsA total of 163 patients had good recovery (QoR-15 score ≥120) and 19 had poor recovery (QoR-15 score < 120). Preoperative mFI (≥0.27) and BMI (≥21.05 kg/m2) were identified as factors influencing early recovery quality after radical surgery for colorectal cancer in elderly patients. The area under the receiver operating characteristic (ROC) curve (AUC) for the prediction model of recovery quality after radical surgery for colorectal cancer in elderly patients was 0.816 (95%CI: 0.710~0.921), indicating good agreement between the model's predicted recovery quality and actual recovery quality, indicating high discrimination and accuracy.
ConclusionPreoperative mFI (≥0.27) and BMI (≥21.05 kg/m2) are factors influencing recovery quality after radical surgery for colorectal cancer in elderly patients. Improving perioperative frailty status and appropriately regulating BMI levels can help reduce the risk of postoperative complications.
-
结直肠癌是中国常见的恶性肿瘤之一,发病率位居第3位[1-2]。随着人口老龄化的加剧和医疗技术的不断进步,接受结直肠癌手术的老年患者比例显著增加[3]。老年患者常合并多种基础疾病,组织和器官功能逐渐衰退,机体储备能力下降,因此手术及麻醉风险相对较高。识别高危因素,并进行充分术前准备和精细化的围术期管理,对于患者术后恢复至关重要。15项恢复质量评分量表(QoR-15)是一种自评工具,用于评估术后早期恢复质量,已被广泛应用于临床[4]。本研究旨在探讨结直肠癌根治术老年患者术后早期恢复质量的影响因素,并建立预测模型,以期为临床应用提供参考依据。
1. 资料与方法
1.1 一般资料
本研究纳入2023年5月—2024年5月在扬州大学附属医院行择期结直肠癌根治术患者为研究对象,患者美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级,年龄65岁。排除临床资料不完整、拒绝参与研究及术后转入重症监护室(ICU)处于镇静状态的患者。
1.2 麻醉方法
患者入室后常规监测血氧饱和度(SpO2)、心电图(ECG)和血压(BP)。超声引导下行右侧颈内静脉穿刺并置入双腔导管,建立静脉通路。确定改良Allen′s试验结果正常后,桡动脉穿刺置管行有创血压监测。所有患者均采用相同麻醉方案。静脉注射咪达唑仑0.03~0.05 mg/kg、丙泊酚1~2 mg/kg及舒芬太尼0.2~0.5 μg/kg行全身麻醉诱导,静脉注射罗库溴铵0.6 mg/kg, 肌肉松弛后插入气管导管固定,连接麻醉机行机械通气。吸入氧浓度为60%~80%, 潮气量6~8 mL/kg, 呼吸频率12~14次/min,吸呼比1∶ 2, 呼气末正压3~5 cmH2O, 维持呼气末二氧化碳分压35~45 mmHg(1 mmHg=0.133 kPa)。手术开始前,追加舒芬太尼总量至0.6 μg/kg。全身麻醉维持采用丙泊酚、瑞芬太尼静脉持续输注及七氟烷单个肺泡最低有效浓度吸入,间断静脉推注罗库溴铵维持适度肌松。术中根据脑电双频指数(BIS)调整丙泊酚及瑞芬太尼药物用量, BIS维持于40~60。术毕将患者转运至麻醉后恢复室进行复苏和拔管,达拔管指征后拔除气管导管。
1.3 观察指标
收集患者性别、年龄、体质量指数(BMI)、ASA分级及入院时白蛋白、血肌酐、血红蛋白、D-二聚体水平,记录手术方式、手术时间、麻醉时间、住院时间及术后是否转入ICU治疗。
通过电子病历系统整理患者相关信息,计算患者改良衰弱指数(mFI)。mFI评估所需信息可从患者电子病历中提取[5],包括术前独立功能状态(非独立)、需药物治疗的高血压病史、糖尿病史、慢性阻塞性肺疾病/肺炎、6个月内心肌梗死史、经皮冠状动脉介入治疗/心脏支架植入史/心绞痛史、充血性心力衰竭病史、周围血管病史/缺血性静息痛史、感觉功能受损、短暂性脑缺血发作或脑血管意外史及合并神经功能损伤的脑血管意外病史等。每项指标赋值1分, mFI为总项目数除以11。将mFI≥0.27定义为衰弱, mFI < 0.27定义为非衰弱。
采用QoR-15评分评价患者术后3 d恢复质量。QoR-15包括疼痛、生理舒适度、生理独立性、情绪状态及心理支持5个维度,共15个问题。评分越高说明恢复质量越好。将QoR-15评分≥120分定义为恢复优良, QoR-15评分 < 120分定义为恢复中差。
1.4 统计学分析
本研究采用SPSS 23.0软件和R语言进行统计学分析。符合正态分布的计量资料以(x±s)表示,组间比较采用单因素方差分析。计数资料以[n(%)]表示,组间比较采用χ2检验或Fisher精确检验。采用受试者工作特征(ROC)曲线的最大约登指数确定预测因子的截断值,并通过曲线下面积(AUC)评估预测效能。P < 0.05为差异有统计学意义。
2. 结果
2.1 一般资料
本研究共纳入193例患者,排除术前临床资料不完整者5例、拒绝随访者2例及术后因转入ICU处于镇静状态无法随访者4例,最终纳入患者182例。其中,术后恢复优良(QoR-15评分≥120分)患者163例,恢复中差(QoR-15评分 < 120分)患者19例。患者一般资料比较见表 1。
表 1 患者一般资料比较(x±s)[n(%)]指标 分类 恢复优良(n=163) 恢复中差(n=19) P 性别 男 95(58.28) 12(63.16) 0.683 女 68(41.72) 7(36.84) 年龄/岁 74.55±6.17 77.32±6.95 0.070 BMI/(kg/m2) 23.58±3.23 21.99±3.75 0.047 ASA分级 Ⅰ级和Ⅱ级 154(94.48) 13(68.42) < 0.001 Ⅲ级 9(5.52) 6(31.58) 白蛋白/(g/L) 39.39±5.44 39.10±5.44 0.829 血红蛋白/(g/L) 114.16±23.88 108.06±24.46 0.306 肌酐/(mmol/L) 71.34±27.28 74.25±43.74 0.683 D-二聚体/(mg/L) 0.46(0.29, 1.04) 0.73 (0.31, 1.06) 0.351 手术方式 腹腔镜手术 159(97.55) 18(94.74) 0.428 经腹手术 4(2.45) 1(5.26) 手术时间/min 204.60±53.96 195.79±53.78 0.501 麻醉时间/min 260.27±54.23 253.68±56.69 0.619 住院时间/d 18.15±5.31 17.63±4.50 0.685 是否转入ICU治疗 是 0 9(47.37) 否 163(100.00) 10(52.63) < 0.001 mFI 非衰弱 158(96.93) 12(63.16) < 0.001 衰弱 5(3.07) 7(36.84) BMI: 体质量指数; ASA: 美国麻醉医师协会; mFI: 改良衰弱指数; ICU: 重症监护室。 2.2 老年结直肠癌手术患者术后早期恢复质量的单因素分析
BMI、ASA分级及mFI是老年结直肠癌根治术后早期恢复质量的影响因素,见表 2。通过绘制ROC曲线确定BMI的最佳截断值, BMI预测老年结直肠癌根治术后早期恢复质量的AUC为0.628(95%CI: 0.478~0.778), 截断值为21.05 kg/m2。
表 2 患者恢复质量的单因素分析因素 回归系数 标准误 Z P OR(95%CI) 性别 -0.205 0.501 -0.408 0.683 0.815 (0.305~2.177) 年龄 0.067 0.038 1.788 0.074 1.069 (0.994~1.151) BMI -0.148 0.075 -1.966 0.049 0.862 (0.744~0.999) ASA 2.067 0.601 3.439 < 0.001 7.897 (2.432~25.648) 白蛋白 -0.010 0.045 -0.217 0.828 0.990 (0.907~1.081) 血红蛋白 -0.010 0.010 -1.024 0.306 0.990 (0.971~1.009) 肌酐 0.003 0.007 0.410 0.682 1.003 (0.989~1.018) D-二聚体 -0.025 0.108 -0.230 0.818 0.975 (0.789~1.205) 手术方式 0.792 1.145 0.692 0.489 2.208 (0.234~20.845) 手术时间 -0.003 0.005 -0.678 0.498 0.997 (0.987~1.006) 麻醉时间 -0.002 0.005 -0.502 0.616 0.998 (0.989~1.007) 住院时间 -0.020 0.048 -0.408 0.683 0.980 (0.892~1.078) 是否转入ICU治疗 20.357 1 318.727 0.015 0.988 — mFI 2.914 0.658 4.431 < 0.001 18.433 (5.079~66.897) 2.3 老年结直肠癌手术患者术后早期恢复质量的多因素Logistic回归分析
多因素Logistic回归分析结果显示, mFI(≥0.27)和BMI(≥21.05 kg/m2)是老年结直肠癌根治术后早期恢复质量的影响因素,见表 3。
表 3 影响患者恢复质量的多因素Logistic回归分析因素 回归系数 标准误 Z P OR(95%CI) 常数 -3.382 4.464 -0.758 0.449 0.034(0~214.062) BMI -0.204 0.091 -2.235 0.026 0.816(0.682~0.975) ASA 0.296 1.015 0.291 0.771 1.344(0.184~9.832) 年龄 0.070 0.046 1.505 0.132 1.072(0.979~1.174) mFI 3.341 1.049 3.184 0.001 28.233(3.612~220.667) 2.4 老年结直肠癌根治术后早期恢复质量的预测模型构建及验证
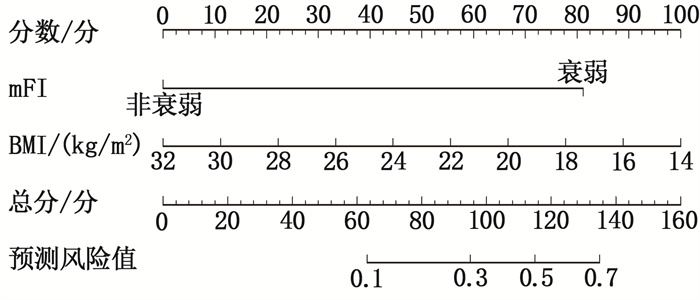
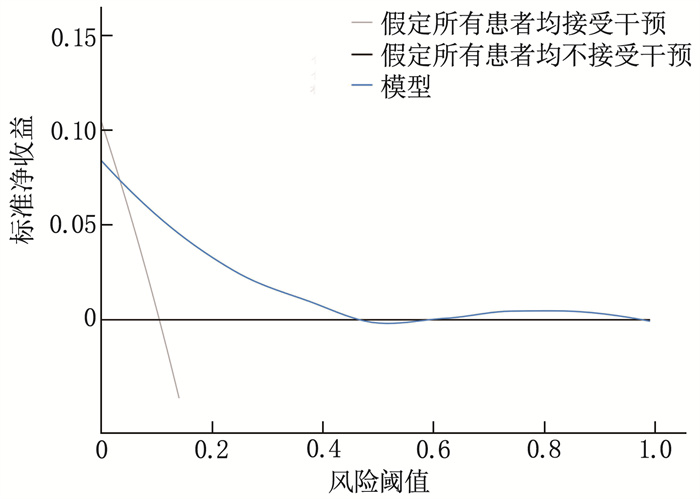
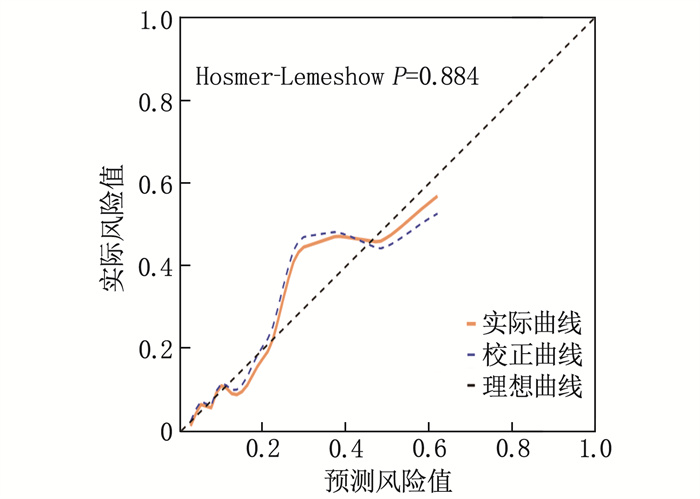
将mFI和BMI作为构建列线图预测模型的预测因子,据此绘制列线图预测模型,见图 1。通过ROC评估该模型的预测性能。结果显示,预测模型的AUC为0.816(95%CI: 0.710~0.921), 见图 2。决策曲线分析(DCA)结果显示,该模型在预测老年结直肠癌根治术患者恢复质量时具有较高的净收益,见图 3。Hosmer-Lemeshow拟合优度检验结果显示χ2=4.235, P=0.835, 表明模型拟合良好,见图 4。上述验证结果表明,采用该模型预测老年结直肠癌根治术患者恢复质量与实际恢复质量的一致性良好,且模型具有较高的区分度和准确度。
3. 讨论
结直肠癌多在老年人群中确诊,病死率较高。了解结直肠癌患者术后恢复不良的相关危险因素,对于改善预后至关重要[6-7]。本研究发现, mFI≥0.27和BMI≥21.05 kg/m2是老年结直肠癌根治术患者术后早期恢复质量的影响因素。将mFI和BMI作为预测因子,构建列线图预测模型,该预测模型AUC为0.816, 表明该模型预测老年结直肠癌根治术患者的恢复质量与实际恢复质量一致性良好,具有良好区分度和准确度。
衰弱是一种生理储备下降的状态,由多种生理变化累积所致[8-9],其患病率在各科患者中为19%~62%, 在危重患者中约为30%[10-11]。衰弱会耗尽机体的代偿能力,不利于术后恢复[12]。一项Meta分析结果显示,衰弱的结直肠癌根治术患者长期生存质量低于非衰弱患者[13]。本研究采用衰弱指数(缺陷累计模型)作为评估衰弱的“金标准”[14-15]。该指数基于11项因素的mFI模型,能有效反映衰弱程度,并预测病死率和发病率,是老年患者病死率和术后并发症的有效预测工具[16]。然而,衰弱结直肠癌根治术患者预后不良的潜在机制尚不清楚。有报道[17]指出,衰弱患者体内C反应蛋白、白细胞介素-6和肿瘤坏死因子-α水平升高,提示慢性炎症可能参与其中。此外,外界因素(如运动、吸烟、饮食)和慢性合并症也可能影响疾病进展[18]。因此,及早识别衰弱并干预,以改善患者的生理储备,对提高患者术后早期恢复质量至关重要。
BMI与结直肠癌患者预后之间的关系尚存争议。一项Meta分析[19]结果显示, BMI升高是结直肠癌发病的危险因素。但也有研究[20]指出,肥胖与结直肠癌发病之间无显著相关性。关于结直肠癌根治术患者术后恢复质量预测模型的研究中,对于BMI的结论存在不一致性[21-22],这可能与样本量及研究对象存在差异有关。
本研究存在一定局限性: QoR-15可能在评估术后恢复质量时存在一定偏倚;本研究中衰弱患者仅12例, QoR-15评分低于120分的患者为19例,样本量较小;本研究尚未进行外部验证,未来将收集更多患者资料、开展多中心研究,对模型进行进一步校验。
综上所述, mFI(≥0.27)和BMI(≥21.05 kg/m2) 是影响老年结直肠癌根治术患者术后恢复质量的重要因素。因此,应制订针对性的临床措施,以改善围术期患者的衰弱状态,并将BMI调整至正常范围,从而降低术后并发症的发生风险,提升术后早期的恢复质量。
-
表 1 患者一般资料比较(x±s)[n(%)]
指标 分类 恢复优良(n=163) 恢复中差(n=19) P 性别 男 95(58.28) 12(63.16) 0.683 女 68(41.72) 7(36.84) 年龄/岁 74.55±6.17 77.32±6.95 0.070 BMI/(kg/m2) 23.58±3.23 21.99±3.75 0.047 ASA分级 Ⅰ级和Ⅱ级 154(94.48) 13(68.42) < 0.001 Ⅲ级 9(5.52) 6(31.58) 白蛋白/(g/L) 39.39±5.44 39.10±5.44 0.829 血红蛋白/(g/L) 114.16±23.88 108.06±24.46 0.306 肌酐/(mmol/L) 71.34±27.28 74.25±43.74 0.683 D-二聚体/(mg/L) 0.46(0.29, 1.04) 0.73 (0.31, 1.06) 0.351 手术方式 腹腔镜手术 159(97.55) 18(94.74) 0.428 经腹手术 4(2.45) 1(5.26) 手术时间/min 204.60±53.96 195.79±53.78 0.501 麻醉时间/min 260.27±54.23 253.68±56.69 0.619 住院时间/d 18.15±5.31 17.63±4.50 0.685 是否转入ICU治疗 是 0 9(47.37) 否 163(100.00) 10(52.63) < 0.001 mFI 非衰弱 158(96.93) 12(63.16) < 0.001 衰弱 5(3.07) 7(36.84) BMI: 体质量指数; ASA: 美国麻醉医师协会; mFI: 改良衰弱指数; ICU: 重症监护室。 表 2 患者恢复质量的单因素分析
因素 回归系数 标准误 Z P OR(95%CI) 性别 -0.205 0.501 -0.408 0.683 0.815 (0.305~2.177) 年龄 0.067 0.038 1.788 0.074 1.069 (0.994~1.151) BMI -0.148 0.075 -1.966 0.049 0.862 (0.744~0.999) ASA 2.067 0.601 3.439 < 0.001 7.897 (2.432~25.648) 白蛋白 -0.010 0.045 -0.217 0.828 0.990 (0.907~1.081) 血红蛋白 -0.010 0.010 -1.024 0.306 0.990 (0.971~1.009) 肌酐 0.003 0.007 0.410 0.682 1.003 (0.989~1.018) D-二聚体 -0.025 0.108 -0.230 0.818 0.975 (0.789~1.205) 手术方式 0.792 1.145 0.692 0.489 2.208 (0.234~20.845) 手术时间 -0.003 0.005 -0.678 0.498 0.997 (0.987~1.006) 麻醉时间 -0.002 0.005 -0.502 0.616 0.998 (0.989~1.007) 住院时间 -0.020 0.048 -0.408 0.683 0.980 (0.892~1.078) 是否转入ICU治疗 20.357 1 318.727 0.015 0.988 — mFI 2.914 0.658 4.431 < 0.001 18.433 (5.079~66.897) 表 3 影响患者恢复质量的多因素Logistic回归分析
因素 回归系数 标准误 Z P OR(95%CI) 常数 -3.382 4.464 -0.758 0.449 0.034(0~214.062) BMI -0.204 0.091 -2.235 0.026 0.816(0.682~0.975) ASA 0.296 1.015 0.291 0.771 1.344(0.184~9.832) 年龄 0.070 0.046 1.505 0.132 1.072(0.979~1.174) mFI 3.341 1.049 3.184 0.001 28.233(3.612~220.667) -
[1] 王锡山. 中美结直肠癌流行病学特征及防诊治策略的对比分析[J]. 中华结直肠疾病电子杂志, 2017, 6(6): 447-453. doi: 10.3877/cma.j.issn.2095-3224.2017.06.002 [2] 黄理宾, 黄秋实, 杨烈. 全球及中国的结直肠癌流行病学特征及防治: 2022《全球癌症统计报告》解读[J]. 中国普外基础与临床杂志, 2024, 31(5): 530-537. [3] 安琦, 马福海, 崔健, 等. 高龄结直肠癌患者术后并发症发生情况及危险因素分析[J]. 中华老年医学杂志, 2023, 42(6): 683-688. doi: 10.3760/cma.j.issn.0254-9026.2023.06.011 [4] 李宁, 田顺平, 马蓓, 等. 心脏大血管手术患者术后恢复质量的影响因素及预测模型的建立[J]. 实用临床医药杂志, 2023, 27(23): 47-53. [5] 黄子誉, 赵红, 冯艺. 衰弱对老年患者外科手术结局影响的研究进展[J]. 临床麻醉学杂志, 2022, 38(1): 86-91. [6] CHEN S H, MA T J, CUI W, et al. Frailty and long-term survival of patients with colorectal cancer: a meta-analysis[J]. Aging Clin Exp Res, 2022, 34(7): 1485-1494. doi: 10.1007/s40520-021-02072-x
[7] 郭银宁, 丁玲玉, 缪雪怡, 等. 消化道肿瘤患者衰弱干预的研究进展[J]. 实用临床医药杂志, 2023, 27(14): 143-148. [8] PARTRIDGE J S L, HARARI D, DHESI J K. Frailty in the older surgical patient: a review[J]. Age Ageing, 2012, 41(2): 142-147. doi: 10.1093/ageing/afr182
[9] JOSEPH B, PANDIT V, SADOUN M, et al. Frailty in surgery[J]. J Trauma Acute Care Surg, 2014, 76(4): 1151-1156. doi: 10.1097/TA.0000000000000103
[10] DARVALL J N, GREGOREVIC K J, STORY D A, et al. Frailty indexes in perioperative and critical care: a systematic review[J]. Arch Gerontol Geriatr, 2018, 79: 88-96. doi: 10.1016/j.archger.2018.08.006
[11] MUSCEDERE J, WATERS B, VARAMBALLY A, et al. The impact of frailty on intensive care unit outcomes: a systematic review and meta-analysis[J]. Intensive Care Med, 2017, 43(8): 1105-1122. doi: 10.1007/s00134-017-4867-0
[12] MICHAUD MATURANA M, ENGLISH W J, NANDAKUMAR M, et al. The impact of frailty on clinical outcomes in colorectal cancer surgery: a systematic literature review[J]. ANZ J Surg, 2021, 91(11): 2322-2329. doi: 10.1111/ans.16941
[13] CHEN S H, MA T J, CUI W, et al. Frailty and long-term survival of patients with colorectal cancer: a meta-analysis[J]. Aging Clin Exp Res, 2022, 34(7): 1485-1494. doi: 10.1007/s40520-021-02072-x
[14] HUISINGH-SCHEETZ M, WALSTON J. How should older adults with cancer be evaluated for frailty?[J]. J Geriatr Oncol, 2017, 8(1): 8-15. doi: 10.1016/j.jgo.2016.06.003
[15] RUIZ M, CEFALU C, RESKE T, et al. Management of elderly and frail elderly cancer patients: the importance of comprehensive geriatrics assessment and the need for guidelines[J]. Am J Med Sci, 2013, 346(1): 66-69. doi: 10.1097/MAJ.0b013e31826d59aa
[16] SUBRAMANIAM S, AALBERG J J, SORIANO R P, et al. The 5-factor modified frailty index in the geriatric surgical population[J]. Am Surg, 2021, 87(9): 1420-1425. doi: 10.1177/0003134820952438
[17] CAI M, GAO Z, LIAO J, et al. Frailty affects prognosis in patients with colorectal cancer: a systematic review and meta-analysis[J]. Front Oncol, 2022, 12: 1017183. doi: 10.3389/fonc.2022.1017183
[18] OCAMPO-CHAPARRO J M, REYES-ORTIZ C A, CASTRO-FLÓREZ X, et al. Frailty in older adults and their association with social determinants of Health. The SABE Colombia Study[J]. Colomb Med: Cali, 2019, 50(2): 89-101. doi: 10.25100/cm.v50i2.4121
[19] DOLEMAN B, MILLS K T, LIM S, et al. Body mass index and colorectal cancer prognosis: a systematic review and meta-analysis[J]. Tech Coloproctology, 2016, 20(8): 517-535. doi: 10.1007/s10151-016-1498-3
[20] MARTINEZ-USEROS J, GARCIA-FONCILLAS J. Obesity and colorectal cancer: molecular features of adipose tissue[J]. J Transl Med, 2016, 14: 21. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4722674/pdf/12967_2016_Article_772.pdf
[21] 刘欢妹, 高婷, 尹丽霞. 基于中国人群的BMI对结直肠癌患者手术部位感染发生影响的meta分析[J]. 重庆医学, 2024, 53(17): 2650-2655, 2662. [22] 黄金广, 杨勇, 胡雄辉, 等. 不同BMI结直肠癌患者手术效果、预后差异性及术后并发早期炎症性肠梗阻的影响因素分析[J]. 临床和实验医学杂志, 2024, 23(14): 1505-1509.




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号
