Values of the Acute Physiology and Chronic Health Evaluation Ⅱ score combined with serum glycated hemoglobin and lactate dehydrogenase in evaluating the severity and prognosis of patients with acute pancreatitis
-
摘要:目的
探讨急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分、血清糖化血红蛋白(HbA1c)、乳酸脱氢酶(LDH)对急性胰腺炎(AP)患者病情及预后的评估价值。
方法将2019年8月—2022年5月本院治疗的120例AP患者根据病情严重程度分为轻症组(n=33)、中度重症组(n=52)和重症组(n=35), 根据预后分为生存组(n=86)和死亡组(n=34)。采用Pearson法分析AP患者APACHE Ⅱ评分与血清HbA1c、LDH水平的相关性; 采用Logistic回归分析明确AP患者预后的影响因素; 采用受试者工作特征(ROC)曲线分析APACHE Ⅱ评分、HbA1c、LDH对AP预后的评估价值。
结果轻症组、中度重症组、重症组患者血清甘油三酯、HbA1c、LDH、APACHE Ⅱ评分、改良CT严重指数(MCTSI)评分逐渐增高,高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙逐渐降低,差异均有统计学意义(P < 0.05)。AP患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平均呈正相关(P < 0.05)。甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分是AP患者预后不良的影响因素(P < 0.05)。APACHE Ⅱ评分联合血清HbA1c、LDH水平预测AP患者预后不良的曲线下面积为0.930, 敏感度为91.18%, 特异度为83.72%, 优于各自单独预测(Z联合检测-HbA1c=3.511、Z联合检测-LDH=4.798、Z联合检测-APACHE Ⅱ评分=2.134, P < 0.001、P < 0.001、P=0.033)。
结论血清HbA1c、LDH水平与病情严重程度密切相关,二者联合APACHE Ⅱ评分对AP患者预后有较好的预测价值。
-
关键词:
- 急性胰腺炎 /
- 急性生理学与慢性健康状况评分系统Ⅱ /
- 糖化血红蛋白 /
- 乳酸脱氢酶
Abstract:ObjectiveTo investigate the values of the Acute Physiology and Chronic Health Evaluation Ⅱ (APACHE Ⅱ) score, serum glycated hemoglobin (HbA1c) and lactate dehydrogenase (LDH) in evaluating the severity and prognosis of patients with acute pancreatitis (AP).
MethodsA total of 120 patients with AP treated in the hospital from August 2019 to May 2022 were divided into mild group (n=33), moderately severe group (n=52), and severe group (n=35) according to the severity of the disease, and were also divided into survival group (n=86) and death group (n=34) based on prognosis. Pearson method was used to analyze the correlations of APACHE Ⅱ score with serum HbA1c and LDH levels in patients with AP; the Logistic regression analysis was used to determine the influencing factors of prognosis in patients with AP; the receiver operating characteristic (ROC) curve was used to evaluate the predictive values of APACHE Ⅱ score, HbA1c and LDH for the prognosis of AP.
ResultsThe levels of serum triglycerides, HbA1c, LDH, APACHE Ⅱ score, and the Modified CT Severity Index (MCTSI) score gradually increased while high-densitylipoprotein cholesterol, low-density lipoprotein cholesterol, and serum calcium gradually decreased in the mild, moderately severe, and severe groups (P < 0.05). APACHE Ⅱ score and MCTSI score were positively correlated with serum HbA1c and LDH levels in patients with AP (P < 0.05). Triglycerides, high-density lipoprotein cholesterol, low-density lipoprotein cholesterol, serum calcium, MCTSI score, HbA1c, LDH, and APACHE Ⅱ score were factors influencing poor prognosis in patients with AP (P < 0.05). The area under the curve for predicting poor prognosis in patients with AP by the combination of APACHE Ⅱ score, serum HbA1c and LDH levels was 0.930, with a sensitivity of 91.18% and a specificity of 83.72%, which was superior to each factor alone (Zcombined-HbA1c=3.511, Zcombined-LDH=4.798, Zcombined-APACHE Ⅱ score=2.134, P < 0.001, P < 0.001, P=0.033).
ConclusionSerum HbA1c and LDH levels are closely related to the severity of the disease, and their combination with APACHE Ⅱ score has good predictive value for the prognosis of patients with AP.
-
急性胰腺炎最常见的原因是胆结石或高脂血症,可引起剧烈腹痛和多器官功能障碍,导致胰腺坏死和持续性器官衰竭[1-2]。根据胰腺内部和周围的局部损伤程度及其对其他器官的损伤程度,急性胰腺炎患者按其严重程度可分为轻症、中度重症、重症[3]。轻症急性胰腺炎患者仅累及胰腺,表现为轻度水肿,患者仅需几天即可出院; 然而,中度重症、重症急性胰腺炎患者会出现严重或复杂的症状,伴有全身炎症反应综合征相关的胰外器官衰竭,甚至导致死亡[4-5]。目前尚无特效药物可以改变疾病的进程[6]。急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分可用于预测急性胰腺炎的严重程度,同时在急性胰腺炎患者的预后评估方面具有重要的作用[7]。
糖化血红蛋白(HbA1c)存在于红细胞中的含铁氧运输蛋白,是反映血糖长期控制情况的主要生物标志物,其水平升高与急性胰腺炎严重程度有关[8]。乳酸脱氢酶(LDH)是一种由A和B这2个亚基不同组合产生的酶,存在于人类、动物、植物等多细胞生物体中,在肾癌、结肠癌、胃癌、前列腺癌、鼻咽癌和肺癌等多种癌症中表达升高,在糖代谢和能量代谢中发挥重要作用,在急性胰腺炎患者中表达升高且与疾病严重程度和预后相关[9-10]。本研究分析APACHE Ⅱ评分、血清HbA1c、LDH水平与急性胰腺炎患者病情严重程度及预后的关系,现报告如下。
急性胰腺炎最常见的原因是胆结石或高脂血症,可引起剧烈腹痛和多器官功能障碍,导致胰腺坏死和持续性器官衰竭[1-2]。根据胰腺内部和周围的局部损伤程度及其对其他器官的损伤程度,急性胰腺炎患者按其严重程度可分为轻症、中度重症、重症[3]。轻症急性胰腺炎患者仅累及胰腺,表现为轻度水肿,患者仅需几天即可出院; 然而,中度重症、重症急性胰腺炎患者会出现严重或复杂的症状,伴有全身炎症反应综合征相关的胰外器官衰竭,甚至导致死亡[4-5]。目前尚无特效药物可以改变疾病的进程[6]。急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分可用于预测急性胰腺炎的严重程度,同时在急性胰腺炎患者的预后评估方面具有重要的作用[7]。
糖化血红蛋白(HbA1c)存在于红细胞中的含铁氧运输蛋白,是反映血糖长期控制情况的主要生物标志物,其水平升高与急性胰腺炎严重程度有关[8]。乳酸脱氢酶(LDH)是一种由A和B这2个亚基不同组合产生的酶,存在于人类、动物、植物等多细胞生物体中,在肾癌、结肠癌、胃癌、前列腺癌、鼻咽癌和肺癌等多种癌症中表达升高,在糖代谢和能量代谢中发挥重要作用,在急性胰腺炎患者中表达升高且与疾病严重程度和预后相关[9-10]。本研究分析APACHE Ⅱ评分、血清HbA1c、LDH水平与急性胰腺炎患者病情严重程度及预后的关系,现报告如下。
急性胰腺炎最常见的原因是胆结石或高脂血症,可引起剧烈腹痛和多器官功能障碍,导致胰腺坏死和持续性器官衰竭[1-2]。根据胰腺内部和周围的局部损伤程度及其对其他器官的损伤程度,急性胰腺炎患者按其严重程度可分为轻症、中度重症、重症[3]。轻症急性胰腺炎患者仅累及胰腺,表现为轻度水肿,患者仅需几天即可出院; 然而,中度重症、重症急性胰腺炎患者会出现严重或复杂的症状,伴有全身炎症反应综合征相关的胰外器官衰竭,甚至导致死亡[4-5]。目前尚无特效药物可以改变疾病的进程[6]。急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分可用于预测急性胰腺炎的严重程度,同时在急性胰腺炎患者的预后评估方面具有重要的作用[7]。
糖化血红蛋白(HbA1c)存在于红细胞中的含铁氧运输蛋白,是反映血糖长期控制情况的主要生物标志物,其水平升高与急性胰腺炎严重程度有关[8]。乳酸脱氢酶(LDH)是一种由A和B这2个亚基不同组合产生的酶,存在于人类、动物、植物等多细胞生物体中,在肾癌、结肠癌、胃癌、前列腺癌、鼻咽癌和肺癌等多种癌症中表达升高,在糖代谢和能量代谢中发挥重要作用,在急性胰腺炎患者中表达升高且与疾病严重程度和预后相关[9-10]。本研究分析APACHE Ⅱ评分、血清HbA1c、LDH水平与急性胰腺炎患者病情严重程度及预后的关系,现报告如下。
1. 对象与方法
1. 对象与方法
1. 对象与方法
1.1 研究对象
选取2019年8月—2022年5月在本院治疗的120例急性胰腺炎患者为研究对象,根据病情严重程度[11]及在符合急性胰腺炎病理特征的情况下,轻症组为不伴器官功能衰竭及局部或全身并发症者(n=33), 中度重症组为伴有一过性器官功能衰竭或伴有局部或全身并发症者(n=52), 重症组为伴有持续的器官功能衰竭者(n=35); 另根据患者30 d生存情况将其分为生存组(n=86)和死亡组(n=34)。纳入标准: ①符合急性胰腺炎相关诊断标准[11]者; ②年龄18~75岁者; ③研究对象本人详知此项研究内容,并自愿签署同意书。排除标准: ①恶性肿瘤晚期患者; ②自身免疫性疾病患者; ③放弃治疗者; ④预计生存时间 < 24 h者。本研究遵循《世界医学协会赫尔辛基宣言》,经本院伦理委员会批准(批号: 2019-0716112)。收集急性胰腺炎患者的年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史、血钙等基本资料。
1.1 研究对象
选取2019年8月—2022年5月在本院治疗的120例急性胰腺炎患者为研究对象,根据病情严重程度[11]及在符合急性胰腺炎病理特征的情况下,轻症组为不伴器官功能衰竭及局部或全身并发症者(n=33), 中度重症组为伴有一过性器官功能衰竭或伴有局部或全身并发症者(n=52), 重症组为伴有持续的器官功能衰竭者(n=35); 另根据患者30 d生存情况将其分为生存组(n=86)和死亡组(n=34)。纳入标准: ①符合急性胰腺炎相关诊断标准[11]者; ②年龄18~75岁者; ③研究对象本人详知此项研究内容,并自愿签署同意书。排除标准: ①恶性肿瘤晚期患者; ②自身免疫性疾病患者; ③放弃治疗者; ④预计生存时间 < 24 h者。本研究遵循《世界医学协会赫尔辛基宣言》,经本院伦理委员会批准(批号: 2019-0716112)。收集急性胰腺炎患者的年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史、血钙等基本资料。
1.1 研究对象
选取2019年8月—2022年5月在本院治疗的120例急性胰腺炎患者为研究对象,根据病情严重程度[11]及在符合急性胰腺炎病理特征的情况下,轻症组为不伴器官功能衰竭及局部或全身并发症者(n=33), 中度重症组为伴有一过性器官功能衰竭或伴有局部或全身并发症者(n=52), 重症组为伴有持续的器官功能衰竭者(n=35); 另根据患者30 d生存情况将其分为生存组(n=86)和死亡组(n=34)。纳入标准: ①符合急性胰腺炎相关诊断标准[11]者; ②年龄18~75岁者; ③研究对象本人详知此项研究内容,并自愿签署同意书。排除标准: ①恶性肿瘤晚期患者; ②自身免疫性疾病患者; ③放弃治疗者; ④预计生存时间 < 24 h者。本研究遵循《世界医学协会赫尔辛基宣言》,经本院伦理委员会批准(批号: 2019-0716112)。收集急性胰腺炎患者的年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史、血钙等基本资料。
1.2 方法
1.2 方法
1.2 方法
1.2.1 样本收集
所有急性胰腺炎患者入院时(确诊后1 h内)静脉采血3~5 mL置于干燥促凝管中,离心10 min(半径为12 cm)后收集血清,放入-20 ℃冰箱中保存待检。
1.2.1 样本收集
所有急性胰腺炎患者入院时(确诊后1 h内)静脉采血3~5 mL置于干燥促凝管中,离心10 min(半径为12 cm)后收集血清,放入-20 ℃冰箱中保存待检。
1.2.1 样本收集
所有急性胰腺炎患者入院时(确诊后1 h内)静脉采血3~5 mL置于干燥促凝管中,离心10 min(半径为12 cm)后收集血清,放入-20 ℃冰箱中保存待检。
1.2.2 血清指标检测和APACHE Ⅱ评分、改良CT严重指数(MCTSI)评分
采用多功能酶标仪,在450 nm处采用HbA1c酶联免疫试剂盒(货号为ml063180, 上海酶联生物科技有限公司)检测血清HbA1c水平; 采用LDH比色法测试盒(货号为E-BC-K046-M, 武汉伊莱瑞特生物科技股份有限公司)检测血清LDH水平; 采用酶比色法检测血清甘油三酯含量,试剂盒购自北京强生生物科技有限公司; 采用东芝120FR全自动生化分析仪检测血清中高密度脂蛋白胆固醇、低密度脂蛋白胆固醇含量; 采用APACHE Ⅱ评分表、MCTSI评分表对患者病情进行评估, APACHE Ⅱ评分值与患者病情严重程度呈正相关,分值越高提示患者病情越严重[12], MCTSI评分总分0~10分,分值越高提示病情越严重。
1.2.2 血清指标检测和APACHE Ⅱ评分、改良CT严重指数(MCTSI)评分
采用多功能酶标仪,在450 nm处采用HbA1c酶联免疫试剂盒(货号为ml063180, 上海酶联生物科技有限公司)检测血清HbA1c水平; 采用LDH比色法测试盒(货号为E-BC-K046-M, 武汉伊莱瑞特生物科技股份有限公司)检测血清LDH水平; 采用酶比色法检测血清甘油三酯含量,试剂盒购自北京强生生物科技有限公司; 采用东芝120FR全自动生化分析仪检测血清中高密度脂蛋白胆固醇、低密度脂蛋白胆固醇含量; 采用APACHE Ⅱ评分表、MCTSI评分表对患者病情进行评估, APACHE Ⅱ评分值与患者病情严重程度呈正相关,分值越高提示患者病情越严重[12], MCTSI评分总分0~10分,分值越高提示病情越严重。
1.2.2 血清指标检测和APACHE Ⅱ评分、改良CT严重指数(MCTSI)评分
采用多功能酶标仪,在450 nm处采用HbA1c酶联免疫试剂盒(货号为ml063180, 上海酶联生物科技有限公司)检测血清HbA1c水平; 采用LDH比色法测试盒(货号为E-BC-K046-M, 武汉伊莱瑞特生物科技股份有限公司)检测血清LDH水平; 采用酶比色法检测血清甘油三酯含量,试剂盒购自北京强生生物科技有限公司; 采用东芝120FR全自动生化分析仪检测血清中高密度脂蛋白胆固醇、低密度脂蛋白胆固醇含量; 采用APACHE Ⅱ评分表、MCTSI评分表对患者病情进行评估, APACHE Ⅱ评分值与患者病情严重程度呈正相关,分值越高提示患者病情越严重[12], MCTSI评分总分0~10分,分值越高提示病情越严重。
1.3 统计学方法
采用SPSS 25.0软件进行分析,经正态性检验,计量数据(HbA1c、LDH等)均符合正态分布,以(x±s)描述, 2组间比较行独立样本t检验,多组间比较行单因素方差分析,进一步两两比较行SNK-q检验; 采用偏相关分析探讨急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性; 采用多因素Logistic回归模型分析急性胰腺炎患者预后不良的影响因素; 采用受试者工作特征(ROC)曲线分析APACHE Ⅱ评分联合血清HbA1c、LDH水平预测急性胰腺炎患者预后的价值,采用并联实验进行联合预测,敏感度+特异度-1最大时对应的检验变量的值即为截断值,各指标之间的曲线下面积(AUC)差异采用Z检验进行分析,P < 0.05为差异有统计学意义。
1.3 统计学方法
采用SPSS 25.0软件进行分析,经正态性检验,计量数据(HbA1c、LDH等)均符合正态分布,以(x±s)描述, 2组间比较行独立样本t检验,多组间比较行单因素方差分析,进一步两两比较行SNK-q检验; 采用偏相关分析探讨急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性; 采用多因素Logistic回归模型分析急性胰腺炎患者预后不良的影响因素; 采用受试者工作特征(ROC)曲线分析APACHE Ⅱ评分联合血清HbA1c、LDH水平预测急性胰腺炎患者预后的价值,采用并联实验进行联合预测,敏感度+特异度-1最大时对应的检验变量的值即为截断值,各指标之间的曲线下面积(AUC)差异采用Z检验进行分析,P < 0.05为差异有统计学意义。
1.3 统计学方法
采用SPSS 25.0软件进行分析,经正态性检验,计量数据(HbA1c、LDH等)均符合正态分布,以(x±s)描述, 2组间比较行独立样本t检验,多组间比较行单因素方差分析,进一步两两比较行SNK-q检验; 采用偏相关分析探讨急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性; 采用多因素Logistic回归模型分析急性胰腺炎患者预后不良的影响因素; 采用受试者工作特征(ROC)曲线分析APACHE Ⅱ评分联合血清HbA1c、LDH水平预测急性胰腺炎患者预后的价值,采用并联实验进行联合预测,敏感度+特异度-1最大时对应的检验变量的值即为截断值,各指标之间的曲线下面积(AUC)差异采用Z检验进行分析,P < 0.05为差异有统计学意义。
2. 结果
2. 结果
2. 结果
2.1 不同病情严重程度急性胰腺炎患者一般临床资料比较
轻症组、中度重症组、重症组患者血清甘油三酯、HbA1c、LDH、APACHE Ⅱ评分、MCTSI评分逐渐增高,高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙逐渐降低,差异有统计学意义(P < 0.05); 不同病情严重程度急性胰腺炎患者年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史比较,差异无统计学意义(P>0.05)。见表 1。
表 1 不同病情严重程度急性胰腺炎患者一般临床资料比较(x±s)[n(%)]变量 分类 轻症组(n=33) 中度重症组(n=52) 重症组(n=35) F/χ2 P 年龄/岁 59.64±5.32 60.14±5.46 60.25±5.83 0.120 0.887 性别 男 17(51.52) 27(51.92) 19(54.29) 0.065 0.968 女 16(48.48) 25(48.08) 16(45.71) 体质量指数/(kg/m2) 22.85±2.71 22.94±2.83 23.06±2.89 0.048 0.953 高血压 是 8(24.24) 11(21.15) 15(42.86) 5.228 0.073 否 25(75.76) 41(78.85) 20(57.14) 糖尿病 是 7(21.21) 12(23.08) 14(40.00) 3.908 0.104 否 26(78.79) 40(76.92) 21(60.00) 吸烟史 有 13(39.39) 18(34.62) 16(45.71) 1.083 0.582 无 20(60.61) 34(65.38) 19(54.29) 饮酒史 有 15(45.45) 21(40.38) 17(48.57) 0.599 0.741 无 18(54.55) 31(59.62) 18(51.43) 甘油三酯/(mmol/L) 3.48±1.14 6.52±2.21* 13.97±4.56*# 119.214 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 1.06±0.20 0.68±0.12* 0.57±0.09*# 116.484 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.59±1.14 2.07±0.96* 1.42±0.31*# 14.935 < 0.001 血钙/(mmol/L) 2.64±0.53 1.98±0.42* 1.73±0.34*# 40.434 < 0.001 MCTSI评分/分 6.12±1.25 7.35±1.86* 8.46±2.15*# 14.186 < 0.001 HbA1c/% 5.15±2.15 6.24±2.49* 7.86±2.54*# 10.911 < 0.001 LDH/(U/L) 258.17±87.93 313.24±113.66* 387.51±141.94*# 10.589 < 0.001 APACHE Ⅱ评分/分 7.18±1.76 13.66±3.28* 22.59±4.53*# 178.066 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。与轻症组比较, * P < 0.05; 与中度重症组比较, #P < 0.05。 2.1 不同病情严重程度急性胰腺炎患者一般临床资料比较
轻症组、中度重症组、重症组患者血清甘油三酯、HbA1c、LDH、APACHE Ⅱ评分、MCTSI评分逐渐增高,高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙逐渐降低,差异有统计学意义(P < 0.05); 不同病情严重程度急性胰腺炎患者年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史比较,差异无统计学意义(P>0.05)。见表 1。
表 1 不同病情严重程度急性胰腺炎患者一般临床资料比较(x±s)[n(%)]变量 分类 轻症组(n=33) 中度重症组(n=52) 重症组(n=35) F/χ2 P 年龄/岁 59.64±5.32 60.14±5.46 60.25±5.83 0.120 0.887 性别 男 17(51.52) 27(51.92) 19(54.29) 0.065 0.968 女 16(48.48) 25(48.08) 16(45.71) 体质量指数/(kg/m2) 22.85±2.71 22.94±2.83 23.06±2.89 0.048 0.953 高血压 是 8(24.24) 11(21.15) 15(42.86) 5.228 0.073 否 25(75.76) 41(78.85) 20(57.14) 糖尿病 是 7(21.21) 12(23.08) 14(40.00) 3.908 0.104 否 26(78.79) 40(76.92) 21(60.00) 吸烟史 有 13(39.39) 18(34.62) 16(45.71) 1.083 0.582 无 20(60.61) 34(65.38) 19(54.29) 饮酒史 有 15(45.45) 21(40.38) 17(48.57) 0.599 0.741 无 18(54.55) 31(59.62) 18(51.43) 甘油三酯/(mmol/L) 3.48±1.14 6.52±2.21* 13.97±4.56*# 119.214 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 1.06±0.20 0.68±0.12* 0.57±0.09*# 116.484 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.59±1.14 2.07±0.96* 1.42±0.31*# 14.935 < 0.001 血钙/(mmol/L) 2.64±0.53 1.98±0.42* 1.73±0.34*# 40.434 < 0.001 MCTSI评分/分 6.12±1.25 7.35±1.86* 8.46±2.15*# 14.186 < 0.001 HbA1c/% 5.15±2.15 6.24±2.49* 7.86±2.54*# 10.911 < 0.001 LDH/(U/L) 258.17±87.93 313.24±113.66* 387.51±141.94*# 10.589 < 0.001 APACHE Ⅱ评分/分 7.18±1.76 13.66±3.28* 22.59±4.53*# 178.066 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。与轻症组比较, * P < 0.05; 与中度重症组比较, #P < 0.05。 2.1 不同病情严重程度急性胰腺炎患者一般临床资料比较
轻症组、中度重症组、重症组患者血清甘油三酯、HbA1c、LDH、APACHE Ⅱ评分、MCTSI评分逐渐增高,高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙逐渐降低,差异有统计学意义(P < 0.05); 不同病情严重程度急性胰腺炎患者年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史比较,差异无统计学意义(P>0.05)。见表 1。
表 1 不同病情严重程度急性胰腺炎患者一般临床资料比较(x±s)[n(%)]变量 分类 轻症组(n=33) 中度重症组(n=52) 重症组(n=35) F/χ2 P 年龄/岁 59.64±5.32 60.14±5.46 60.25±5.83 0.120 0.887 性别 男 17(51.52) 27(51.92) 19(54.29) 0.065 0.968 女 16(48.48) 25(48.08) 16(45.71) 体质量指数/(kg/m2) 22.85±2.71 22.94±2.83 23.06±2.89 0.048 0.953 高血压 是 8(24.24) 11(21.15) 15(42.86) 5.228 0.073 否 25(75.76) 41(78.85) 20(57.14) 糖尿病 是 7(21.21) 12(23.08) 14(40.00) 3.908 0.104 否 26(78.79) 40(76.92) 21(60.00) 吸烟史 有 13(39.39) 18(34.62) 16(45.71) 1.083 0.582 无 20(60.61) 34(65.38) 19(54.29) 饮酒史 有 15(45.45) 21(40.38) 17(48.57) 0.599 0.741 无 18(54.55) 31(59.62) 18(51.43) 甘油三酯/(mmol/L) 3.48±1.14 6.52±2.21* 13.97±4.56*# 119.214 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 1.06±0.20 0.68±0.12* 0.57±0.09*# 116.484 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.59±1.14 2.07±0.96* 1.42±0.31*# 14.935 < 0.001 血钙/(mmol/L) 2.64±0.53 1.98±0.42* 1.73±0.34*# 40.434 < 0.001 MCTSI评分/分 6.12±1.25 7.35±1.86* 8.46±2.15*# 14.186 < 0.001 HbA1c/% 5.15±2.15 6.24±2.49* 7.86±2.54*# 10.911 < 0.001 LDH/(U/L) 258.17±87.93 313.24±113.66* 387.51±141.94*# 10.589 < 0.001 APACHE Ⅱ评分/分 7.18±1.76 13.66±3.28* 22.59±4.53*# 178.066 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。与轻症组比较, * P < 0.05; 与中度重症组比较, #P < 0.05。 2.2 相关性分析
校正甘油三酯、MCTSI评分、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙后,进行偏相关分析,结果显示,急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平均呈正相关(P < 0.05)。见表 2。
表 2 急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性指标 HbA1c LDH r P r′ P′ r P r′ P′ APACHE Ⅱ评分 0.345 < 0.001 0.337 < 0.001 0.258 < 0.001 0.249 < 0.001 MCTSI评分 0.316 < 0.001 0.283 < 0.001 0.237 < 0.001 0.225 < 0.001 HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ; MCTSI: 改良CT严重指数。 2.2 相关性分析
校正甘油三酯、MCTSI评分、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙后,进行偏相关分析,结果显示,急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平均呈正相关(P < 0.05)。见表 2。
表 2 急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性指标 HbA1c LDH r P r′ P′ r P r′ P′ APACHE Ⅱ评分 0.345 < 0.001 0.337 < 0.001 0.258 < 0.001 0.249 < 0.001 MCTSI评分 0.316 < 0.001 0.283 < 0.001 0.237 < 0.001 0.225 < 0.001 HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ; MCTSI: 改良CT严重指数。 2.2 相关性分析
校正甘油三酯、MCTSI评分、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙后,进行偏相关分析,结果显示,急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平均呈正相关(P < 0.05)。见表 2。
表 2 急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性指标 HbA1c LDH r P r′ P′ r P r′ P′ APACHE Ⅱ评分 0.345 < 0.001 0.337 < 0.001 0.258 < 0.001 0.249 < 0.001 MCTSI评分 0.316 < 0.001 0.283 < 0.001 0.237 < 0.001 0.225 < 0.001 HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ; MCTSI: 改良CT严重指数。 2.3 不同预后急性胰腺炎患者一般资料比较
与生存组相比,死亡组患者甘油三酯、HbA1c、LDH、APACHE Ⅱ评分、MCTSI评分升高,血钙、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇降低,差异有统计学意义(P < 0.05); 2组年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史比较,差异无统计学意义(P>0.05)。见表 3。
表 3 不同预后急性胰腺炎患者一般资料比较(x±s)[n(%)]变量 分类 生存组(n=86) 死亡组(n=34) t/χ2 P 年龄/岁 59.89±5.39 60.38±5.87 0.438 0.663 性别 男 45(52.33) 18(52.94) 0.004 0.951 女 41(47.67) 16(47.06) 高血压 是 21(24.42) 13(38.24) 2.291 0.130 否 65(75.58) 21(61.76) 糖尿病 是 20(23.26) 13(38.24) 2.742 0.098 否 66(76.74) 21(61.76) 吸烟史 有 29(33.72) 18(52.94) 3.778 0.052 无 57(66.28) 16(47.06) 饮酒史 有 35(40.70) 18(52.94) 1.481 0.224 无 51(59.30) 16(47.06) 体质量指数/(kg/m2) 22.87±2.78 22.72±3.27 0.294 0.769 甘油三酯/(mmol/L) 6.32±1.53 11.76±2.89 13.390 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 0.80±0.16 0.62±0.11 6.014 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.37±1.08 1.13±0.36 6.538 < 0.001 血钙/(mmol/L) 2.36±0.53 1.40±0.38 9.619 < 0.001 MCTSI评分/分 6.68±1.62 8.99±1.75 6.880 < 0.001 HbA1c/% 5.88±2.27 7.75±2.51 3.945 < 0.001 LDH/(U/L) 302.64±89.98 363.06±120.54 2.998 < 0.001 APACHE Ⅱ评分/分 12.86±3.16 18.58±3.87 8.369 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。 2.3 不同预后急性胰腺炎患者一般资料比较
与生存组相比,死亡组患者甘油三酯、HbA1c、LDH、APACHE Ⅱ评分、MCTSI评分升高,血钙、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇降低,差异有统计学意义(P < 0.05); 2组年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史比较,差异无统计学意义(P>0.05)。见表 3。
表 3 不同预后急性胰腺炎患者一般资料比较(x±s)[n(%)]变量 分类 生存组(n=86) 死亡组(n=34) t/χ2 P 年龄/岁 59.89±5.39 60.38±5.87 0.438 0.663 性别 男 45(52.33) 18(52.94) 0.004 0.951 女 41(47.67) 16(47.06) 高血压 是 21(24.42) 13(38.24) 2.291 0.130 否 65(75.58) 21(61.76) 糖尿病 是 20(23.26) 13(38.24) 2.742 0.098 否 66(76.74) 21(61.76) 吸烟史 有 29(33.72) 18(52.94) 3.778 0.052 无 57(66.28) 16(47.06) 饮酒史 有 35(40.70) 18(52.94) 1.481 0.224 无 51(59.30) 16(47.06) 体质量指数/(kg/m2) 22.87±2.78 22.72±3.27 0.294 0.769 甘油三酯/(mmol/L) 6.32±1.53 11.76±2.89 13.390 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 0.80±0.16 0.62±0.11 6.014 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.37±1.08 1.13±0.36 6.538 < 0.001 血钙/(mmol/L) 2.36±0.53 1.40±0.38 9.619 < 0.001 MCTSI评分/分 6.68±1.62 8.99±1.75 6.880 < 0.001 HbA1c/% 5.88±2.27 7.75±2.51 3.945 < 0.001 LDH/(U/L) 302.64±89.98 363.06±120.54 2.998 < 0.001 APACHE Ⅱ评分/分 12.86±3.16 18.58±3.87 8.369 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。 2.3 不同预后急性胰腺炎患者一般资料比较
与生存组相比,死亡组患者甘油三酯、HbA1c、LDH、APACHE Ⅱ评分、MCTSI评分升高,血钙、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇降低,差异有统计学意义(P < 0.05); 2组年龄、性别、体质量指数、高血压、糖尿病、吸烟史、饮酒史比较,差异无统计学意义(P>0.05)。见表 3。
表 3 不同预后急性胰腺炎患者一般资料比较(x±s)[n(%)]变量 分类 生存组(n=86) 死亡组(n=34) t/χ2 P 年龄/岁 59.89±5.39 60.38±5.87 0.438 0.663 性别 男 45(52.33) 18(52.94) 0.004 0.951 女 41(47.67) 16(47.06) 高血压 是 21(24.42) 13(38.24) 2.291 0.130 否 65(75.58) 21(61.76) 糖尿病 是 20(23.26) 13(38.24) 2.742 0.098 否 66(76.74) 21(61.76) 吸烟史 有 29(33.72) 18(52.94) 3.778 0.052 无 57(66.28) 16(47.06) 饮酒史 有 35(40.70) 18(52.94) 1.481 0.224 无 51(59.30) 16(47.06) 体质量指数/(kg/m2) 22.87±2.78 22.72±3.27 0.294 0.769 甘油三酯/(mmol/L) 6.32±1.53 11.76±2.89 13.390 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 0.80±0.16 0.62±0.11 6.014 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.37±1.08 1.13±0.36 6.538 < 0.001 血钙/(mmol/L) 2.36±0.53 1.40±0.38 9.619 < 0.001 MCTSI评分/分 6.68±1.62 8.99±1.75 6.880 < 0.001 HbA1c/% 5.88±2.27 7.75±2.51 3.945 < 0.001 LDH/(U/L) 302.64±89.98 363.06±120.54 2.998 < 0.001 APACHE Ⅱ评分/分 12.86±3.16 18.58±3.87 8.369 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。 2.4 多因素Logistic回归模型分析急性胰腺炎患者预后的影响因素
以急性胰腺炎患者是否死亡为因变量(死亡=1, 生存=0), 以血清甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分为自变量,进行多因素Logistic回归分析,结果显示甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分是急性胰腺炎患者预后不良的影响因素(P < 0.05)。见表 4。
表 4 急性胰腺炎患者预后影响因素的多因素Logistic回归分析影响因素 β SE Wald P OR 95%CI 甘油三酯 0.690 0.239 8.326 0.004 1.993 1.248~3.184 高密度脂蛋白胆固醇 -0.129 0.043 8.996 0.003 0.879 0.808~0.956 低密度脂蛋白胆固醇 -0.289 0.089 10.545 0.001 0.749 0.629~5.892 血钙 -0.246 0.083 8.777 0.003 0.782 0.665~0.920 MCTSI评分 0.619 0.196 9.972 0.002 1.857 1.265~2.727 HbA1c 1.013 0.274 13.660 < 0.001 2.753 1.609~4.710 LDH 1.123 0.298 14.201 < 0.001 3.074 1.714~5.513 APACHE Ⅱ评分 0.983 0.306 10.324 0.001 2.673 1.467~4.869 2.4 多因素Logistic回归模型分析急性胰腺炎患者预后的影响因素
以急性胰腺炎患者是否死亡为因变量(死亡=1, 生存=0), 以血清甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分为自变量,进行多因素Logistic回归分析,结果显示甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分是急性胰腺炎患者预后不良的影响因素(P < 0.05)。见表 4。
表 4 急性胰腺炎患者预后影响因素的多因素Logistic回归分析影响因素 β SE Wald P OR 95%CI 甘油三酯 0.690 0.239 8.326 0.004 1.993 1.248~3.184 高密度脂蛋白胆固醇 -0.129 0.043 8.996 0.003 0.879 0.808~0.956 低密度脂蛋白胆固醇 -0.289 0.089 10.545 0.001 0.749 0.629~5.892 血钙 -0.246 0.083 8.777 0.003 0.782 0.665~0.920 MCTSI评分 0.619 0.196 9.972 0.002 1.857 1.265~2.727 HbA1c 1.013 0.274 13.660 < 0.001 2.753 1.609~4.710 LDH 1.123 0.298 14.201 < 0.001 3.074 1.714~5.513 APACHE Ⅱ评分 0.983 0.306 10.324 0.001 2.673 1.467~4.869 2.4 多因素Logistic回归模型分析急性胰腺炎患者预后的影响因素
以急性胰腺炎患者是否死亡为因变量(死亡=1, 生存=0), 以血清甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分为自变量,进行多因素Logistic回归分析,结果显示甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分是急性胰腺炎患者预后不良的影响因素(P < 0.05)。见表 4。
表 4 急性胰腺炎患者预后影响因素的多因素Logistic回归分析影响因素 β SE Wald P OR 95%CI 甘油三酯 0.690 0.239 8.326 0.004 1.993 1.248~3.184 高密度脂蛋白胆固醇 -0.129 0.043 8.996 0.003 0.879 0.808~0.956 低密度脂蛋白胆固醇 -0.289 0.089 10.545 0.001 0.749 0.629~5.892 血钙 -0.246 0.083 8.777 0.003 0.782 0.665~0.920 MCTSI评分 0.619 0.196 9.972 0.002 1.857 1.265~2.727 HbA1c 1.013 0.274 13.660 < 0.001 2.753 1.609~4.710 LDH 1.123 0.298 14.201 < 0.001 3.074 1.714~5.513 APACHE Ⅱ评分 0.983 0.306 10.324 0.001 2.673 1.467~4.869 2.5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值
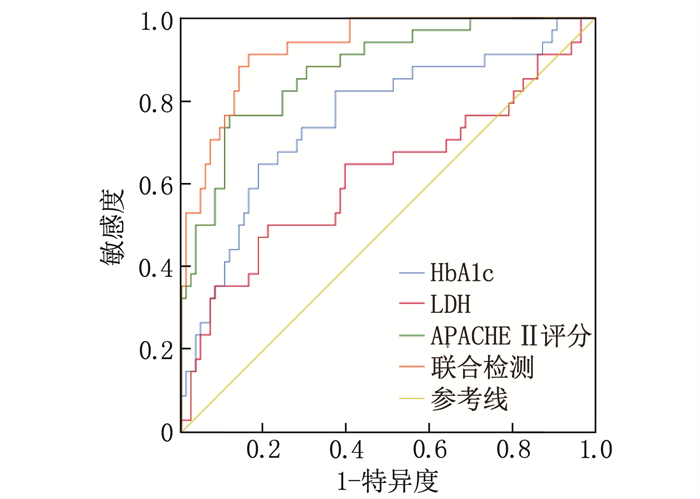
HbA1c、血清LDH、APACHE Ⅱ评分分别预测急性胰腺炎患者预后的AUC依次为0.758、0.621、0.876, 而3项指标联合预测急性胰腺炎患者预后的AUC为0.930, 优于HbA1c、LDH、APACHE Ⅱ评分各自单独预测(Z联合检测-HbA1c=3.511, P < 0.001; Z联合检测-LDH=4.798, P < 0.001; Z联合检测-APACHE Ⅱ评分=2.134, P=0.033)。见表 5、图 1。
表 5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值变量 AUC 截断值 95%CI 敏感度/% 特异度/% Youden指数 HbA1c 0.758 6.32% 0.671~0.831 64.71 81.40 0.461 LDH 0.621 334.82 U/L 0.528~0.708 50.00 79.07 0.291 APACHE Ⅱ评分 0.876 14.88分 0.803~0.929 76.47 88.37 0.648 联合检测 0.930 — 0.868~0.968 91.18 83.72 0.749 2.5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值
HbA1c、血清LDH、APACHE Ⅱ评分分别预测急性胰腺炎患者预后的AUC依次为0.758、0.621、0.876, 而3项指标联合预测急性胰腺炎患者预后的AUC为0.930, 优于HbA1c、LDH、APACHE Ⅱ评分各自单独预测(Z联合检测-HbA1c=3.511, P < 0.001; Z联合检测-LDH=4.798, P < 0.001; Z联合检测-APACHE Ⅱ评分=2.134, P=0.033)。见表 5、图 1。
表 5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值变量 AUC 截断值 95%CI 敏感度/% 特异度/% Youden指数 HbA1c 0.758 6.32% 0.671~0.831 64.71 81.40 0.461 LDH 0.621 334.82 U/L 0.528~0.708 50.00 79.07 0.291 APACHE Ⅱ评分 0.876 14.88分 0.803~0.929 76.47 88.37 0.648 联合检测 0.930 — 0.868~0.968 91.18 83.72 0.749 2.5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值
HbA1c、血清LDH、APACHE Ⅱ评分分别预测急性胰腺炎患者预后的AUC依次为0.758、0.621、0.876, 而3项指标联合预测急性胰腺炎患者预后的AUC为0.930, 优于HbA1c、LDH、APACHE Ⅱ评分各自单独预测(Z联合检测-HbA1c=3.511, P < 0.001; Z联合检测-LDH=4.798, P < 0.001; Z联合检测-APACHE Ⅱ评分=2.134, P=0.033)。见表 5、图 1。
表 5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值变量 AUC 截断值 95%CI 敏感度/% 特异度/% Youden指数 HbA1c 0.758 6.32% 0.671~0.831 64.71 81.40 0.461 LDH 0.621 334.82 U/L 0.528~0.708 50.00 79.07 0.291 APACHE Ⅱ评分 0.876 14.88分 0.803~0.929 76.47 88.37 0.648 联合检测 0.930 — 0.868~0.968 91.18 83.72 0.749 3. 讨论
急性胰腺炎是一种与组织损伤和坏死相关的外分泌胰腺炎症性疾病,其发病率呈不断增高的趋势,中度重症、重症急性胰腺炎会导致严重的并发症,并伴有持续性器官衰竭,严重时会导致死亡[13]。急性胰腺炎病情的严重性评估对于确定死亡风险和改善治疗方案至关重要[14]。多项研究[15-16]表明APACHE Ⅱ评分可预测急性胰腺炎患者病情严重程度和预后。本研究发现,轻度组、中度重症组、重症组急性胰腺炎患者APACHE Ⅱ评分呈显著升高趋势(P < 0.05), 死亡组急性胰腺炎患者APACHE Ⅱ评分显著高于生存组(P < 0.05), 提示APACHE Ⅱ评分可用于判断急性胰腺炎患者的病情严重程度和预后。
研究[10]表明空腹血糖对急性胰腺炎的发生、进展和预后具有重要意义,早期控制空腹血糖有利于降低氧化应激程度,减轻炎症反应。HbA1c是葡萄糖在糖基化的非酶促过程中与血红蛋白β链的N末端缬氨酸共价结合而形成的,其含量与血糖浓度和红细胞寿命的相互作用有关[17-19]。HbA1c广泛用于糖尿病的监测和管理,与糖尿病患者血糖控制情况和并发症发生密切相关[20-22]。HAN F等[23]发现糖尿病可增加急性胰腺炎的患病率,是急性胰腺炎预后不良的独立危险因素之一。BHARMAL S H等[24]发现HbA1c升高造成葡萄糖代谢紊乱是急性胰腺炎的常见后遗症。LDH是一种几乎存在于所有身体组织中的细胞质酶,在肌肉、肝脏、肾脏组织中水平较高,是人体各种组织中糖酵解的中间代谢产物,可反映糖代谢情况,与脑膜炎、癌症、肝病、贫血、心脏病、骨折、肌肉外伤等多种疾病的发生发展相关[25]。LIN H X等[26]发现结核性胸腔积液LDH表达水平显著高于漏出性胸腔积液,其在结核性胸腔积液疾病中具有很高的诊断敏感性和特异性。杨梦珠等[27]发现弥漫性大B细胞淋巴瘤患者LDH表达水平显著升高,对弥漫性大B细胞淋巴瘤疾病的诊断具有一定价值。
本研究发现轻症组、中度重症组、重症组急性胰腺炎患者血清HbA1c、LDH表达水平呈显著升高趋势(P < 0.05), 且死亡组HbA1c、LDH表达水平显著高于生存组(P < 0.05); 相关性分析显示,急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平均呈显著正相关(P < 0.05); ROC曲线显示, APACHE Ⅱ评分联合血清HbA1c、LDH预测急性胰腺炎患者预后的AUC为0.930, 敏感度为91.18%, 特异度为83.72%, 优于各指标单独预测,提示APACHEⅡ评分、HbA1c、LDH具有较高的预测效能。研究[28]表明甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇是急性胰腺炎发病的影响因素。本研究进一步发现,甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分是急性胰腺炎患者预后不良的影响因素(P < 0.05), 提示应密切关注上述因素,以便及时对患者采取干预措施。
综上所述, APACHE Ⅱ评分以及血清HbA1c、LDH水平可以反映急性胰腺炎患者的疾病严重程度和预后, 3项指标联合检测对急性胰腺炎患者的预后有较好的预测价值。
3. 讨论
急性胰腺炎是一种与组织损伤和坏死相关的外分泌胰腺炎症性疾病,其发病率呈不断增高的趋势,中度重症、重症急性胰腺炎会导致严重的并发症,并伴有持续性器官衰竭,严重时会导致死亡[13]。急性胰腺炎病情的严重性评估对于确定死亡风险和改善治疗方案至关重要[14]。多项研究[15-16]表明APACHE Ⅱ评分可预测急性胰腺炎患者病情严重程度和预后。本研究发现,轻度组、中度重症组、重症组急性胰腺炎患者APACHE Ⅱ评分呈显著升高趋势(P < 0.05), 死亡组急性胰腺炎患者APACHE Ⅱ评分显著高于生存组(P < 0.05), 提示APACHE Ⅱ评分可用于判断急性胰腺炎患者的病情严重程度和预后。
研究[10]表明空腹血糖对急性胰腺炎的发生、进展和预后具有重要意义,早期控制空腹血糖有利于降低氧化应激程度,减轻炎症反应。HbA1c是葡萄糖在糖基化的非酶促过程中与血红蛋白β链的N末端缬氨酸共价结合而形成的,其含量与血糖浓度和红细胞寿命的相互作用有关[17-19]。HbA1c广泛用于糖尿病的监测和管理,与糖尿病患者血糖控制情况和并发症发生密切相关[20-22]。HAN F等[23]发现糖尿病可增加急性胰腺炎的患病率,是急性胰腺炎预后不良的独立危险因素之一。BHARMAL S H等[24]发现HbA1c升高造成葡萄糖代谢紊乱是急性胰腺炎的常见后遗症。LDH是一种几乎存在于所有身体组织中的细胞质酶,在肌肉、肝脏、肾脏组织中水平较高,是人体各种组织中糖酵解的中间代谢产物,可反映糖代谢情况,与脑膜炎、癌症、肝病、贫血、心脏病、骨折、肌肉外伤等多种疾病的发生发展相关[25]。LIN H X等[26]发现结核性胸腔积液LDH表达水平显著高于漏出性胸腔积液,其在结核性胸腔积液疾病中具有很高的诊断敏感性和特异性。杨梦珠等[27]发现弥漫性大B细胞淋巴瘤患者LDH表达水平显著升高,对弥漫性大B细胞淋巴瘤疾病的诊断具有一定价值。
本研究发现轻症组、中度重症组、重症组急性胰腺炎患者血清HbA1c、LDH表达水平呈显著升高趋势(P < 0.05), 且死亡组HbA1c、LDH表达水平显著高于生存组(P < 0.05); 相关性分析显示,急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平均呈显著正相关(P < 0.05); ROC曲线显示, APACHE Ⅱ评分联合血清HbA1c、LDH预测急性胰腺炎患者预后的AUC为0.930, 敏感度为91.18%, 特异度为83.72%, 优于各指标单独预测,提示APACHEⅡ评分、HbA1c、LDH具有较高的预测效能。研究[28]表明甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇是急性胰腺炎发病的影响因素。本研究进一步发现,甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分是急性胰腺炎患者预后不良的影响因素(P < 0.05), 提示应密切关注上述因素,以便及时对患者采取干预措施。
综上所述, APACHE Ⅱ评分以及血清HbA1c、LDH水平可以反映急性胰腺炎患者的疾病严重程度和预后, 3项指标联合检测对急性胰腺炎患者的预后有较好的预测价值。
3. 讨论
急性胰腺炎是一种与组织损伤和坏死相关的外分泌胰腺炎症性疾病,其发病率呈不断增高的趋势,中度重症、重症急性胰腺炎会导致严重的并发症,并伴有持续性器官衰竭,严重时会导致死亡[13]。急性胰腺炎病情的严重性评估对于确定死亡风险和改善治疗方案至关重要[14]。多项研究[15-16]表明APACHE Ⅱ评分可预测急性胰腺炎患者病情严重程度和预后。本研究发现,轻度组、中度重症组、重症组急性胰腺炎患者APACHE Ⅱ评分呈显著升高趋势(P < 0.05), 死亡组急性胰腺炎患者APACHE Ⅱ评分显著高于生存组(P < 0.05), 提示APACHE Ⅱ评分可用于判断急性胰腺炎患者的病情严重程度和预后。
研究[10]表明空腹血糖对急性胰腺炎的发生、进展和预后具有重要意义,早期控制空腹血糖有利于降低氧化应激程度,减轻炎症反应。HbA1c是葡萄糖在糖基化的非酶促过程中与血红蛋白β链的N末端缬氨酸共价结合而形成的,其含量与血糖浓度和红细胞寿命的相互作用有关[17-19]。HbA1c广泛用于糖尿病的监测和管理,与糖尿病患者血糖控制情况和并发症发生密切相关[20-22]。HAN F等[23]发现糖尿病可增加急性胰腺炎的患病率,是急性胰腺炎预后不良的独立危险因素之一。BHARMAL S H等[24]发现HbA1c升高造成葡萄糖代谢紊乱是急性胰腺炎的常见后遗症。LDH是一种几乎存在于所有身体组织中的细胞质酶,在肌肉、肝脏、肾脏组织中水平较高,是人体各种组织中糖酵解的中间代谢产物,可反映糖代谢情况,与脑膜炎、癌症、肝病、贫血、心脏病、骨折、肌肉外伤等多种疾病的发生发展相关[25]。LIN H X等[26]发现结核性胸腔积液LDH表达水平显著高于漏出性胸腔积液,其在结核性胸腔积液疾病中具有很高的诊断敏感性和特异性。杨梦珠等[27]发现弥漫性大B细胞淋巴瘤患者LDH表达水平显著升高,对弥漫性大B细胞淋巴瘤疾病的诊断具有一定价值。
本研究发现轻症组、中度重症组、重症组急性胰腺炎患者血清HbA1c、LDH表达水平呈显著升高趋势(P < 0.05), 且死亡组HbA1c、LDH表达水平显著高于生存组(P < 0.05); 相关性分析显示,急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平均呈显著正相关(P < 0.05); ROC曲线显示, APACHE Ⅱ评分联合血清HbA1c、LDH预测急性胰腺炎患者预后的AUC为0.930, 敏感度为91.18%, 特异度为83.72%, 优于各指标单独预测,提示APACHEⅡ评分、HbA1c、LDH具有较高的预测效能。研究[28]表明甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇是急性胰腺炎发病的影响因素。本研究进一步发现,甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血钙、MCTSI评分、HbA1c、LDH、APACHE Ⅱ评分是急性胰腺炎患者预后不良的影响因素(P < 0.05), 提示应密切关注上述因素,以便及时对患者采取干预措施。
综上所述, APACHE Ⅱ评分以及血清HbA1c、LDH水平可以反映急性胰腺炎患者的疾病严重程度和预后, 3项指标联合检测对急性胰腺炎患者的预后有较好的预测价值。
-
表 1 不同病情严重程度急性胰腺炎患者一般临床资料比较(x±s)[n(%)]
变量 分类 轻症组(n=33) 中度重症组(n=52) 重症组(n=35) F/χ2 P 年龄/岁 59.64±5.32 60.14±5.46 60.25±5.83 0.120 0.887 性别 男 17(51.52) 27(51.92) 19(54.29) 0.065 0.968 女 16(48.48) 25(48.08) 16(45.71) 体质量指数/(kg/m2) 22.85±2.71 22.94±2.83 23.06±2.89 0.048 0.953 高血压 是 8(24.24) 11(21.15) 15(42.86) 5.228 0.073 否 25(75.76) 41(78.85) 20(57.14) 糖尿病 是 7(21.21) 12(23.08) 14(40.00) 3.908 0.104 否 26(78.79) 40(76.92) 21(60.00) 吸烟史 有 13(39.39) 18(34.62) 16(45.71) 1.083 0.582 无 20(60.61) 34(65.38) 19(54.29) 饮酒史 有 15(45.45) 21(40.38) 17(48.57) 0.599 0.741 无 18(54.55) 31(59.62) 18(51.43) 甘油三酯/(mmol/L) 3.48±1.14 6.52±2.21* 13.97±4.56*# 119.214 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 1.06±0.20 0.68±0.12* 0.57±0.09*# 116.484 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.59±1.14 2.07±0.96* 1.42±0.31*# 14.935 < 0.001 血钙/(mmol/L) 2.64±0.53 1.98±0.42* 1.73±0.34*# 40.434 < 0.001 MCTSI评分/分 6.12±1.25 7.35±1.86* 8.46±2.15*# 14.186 < 0.001 HbA1c/% 5.15±2.15 6.24±2.49* 7.86±2.54*# 10.911 < 0.001 LDH/(U/L) 258.17±87.93 313.24±113.66* 387.51±141.94*# 10.589 < 0.001 APACHE Ⅱ评分/分 7.18±1.76 13.66±3.28* 22.59±4.53*# 178.066 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。与轻症组比较, * P < 0.05; 与中度重症组比较, #P < 0.05。 表 1 不同病情严重程度急性胰腺炎患者一般临床资料比较(x±s)[n(%)]
变量 分类 轻症组(n=33) 中度重症组(n=52) 重症组(n=35) F/χ2 P 年龄/岁 59.64±5.32 60.14±5.46 60.25±5.83 0.120 0.887 性别 男 17(51.52) 27(51.92) 19(54.29) 0.065 0.968 女 16(48.48) 25(48.08) 16(45.71) 体质量指数/(kg/m2) 22.85±2.71 22.94±2.83 23.06±2.89 0.048 0.953 高血压 是 8(24.24) 11(21.15) 15(42.86) 5.228 0.073 否 25(75.76) 41(78.85) 20(57.14) 糖尿病 是 7(21.21) 12(23.08) 14(40.00) 3.908 0.104 否 26(78.79) 40(76.92) 21(60.00) 吸烟史 有 13(39.39) 18(34.62) 16(45.71) 1.083 0.582 无 20(60.61) 34(65.38) 19(54.29) 饮酒史 有 15(45.45) 21(40.38) 17(48.57) 0.599 0.741 无 18(54.55) 31(59.62) 18(51.43) 甘油三酯/(mmol/L) 3.48±1.14 6.52±2.21* 13.97±4.56*# 119.214 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 1.06±0.20 0.68±0.12* 0.57±0.09*# 116.484 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.59±1.14 2.07±0.96* 1.42±0.31*# 14.935 < 0.001 血钙/(mmol/L) 2.64±0.53 1.98±0.42* 1.73±0.34*# 40.434 < 0.001 MCTSI评分/分 6.12±1.25 7.35±1.86* 8.46±2.15*# 14.186 < 0.001 HbA1c/% 5.15±2.15 6.24±2.49* 7.86±2.54*# 10.911 < 0.001 LDH/(U/L) 258.17±87.93 313.24±113.66* 387.51±141.94*# 10.589 < 0.001 APACHE Ⅱ评分/分 7.18±1.76 13.66±3.28* 22.59±4.53*# 178.066 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。与轻症组比较, * P < 0.05; 与中度重症组比较, #P < 0.05。 表 1 不同病情严重程度急性胰腺炎患者一般临床资料比较(x±s)[n(%)]
变量 分类 轻症组(n=33) 中度重症组(n=52) 重症组(n=35) F/χ2 P 年龄/岁 59.64±5.32 60.14±5.46 60.25±5.83 0.120 0.887 性别 男 17(51.52) 27(51.92) 19(54.29) 0.065 0.968 女 16(48.48) 25(48.08) 16(45.71) 体质量指数/(kg/m2) 22.85±2.71 22.94±2.83 23.06±2.89 0.048 0.953 高血压 是 8(24.24) 11(21.15) 15(42.86) 5.228 0.073 否 25(75.76) 41(78.85) 20(57.14) 糖尿病 是 7(21.21) 12(23.08) 14(40.00) 3.908 0.104 否 26(78.79) 40(76.92) 21(60.00) 吸烟史 有 13(39.39) 18(34.62) 16(45.71) 1.083 0.582 无 20(60.61) 34(65.38) 19(54.29) 饮酒史 有 15(45.45) 21(40.38) 17(48.57) 0.599 0.741 无 18(54.55) 31(59.62) 18(51.43) 甘油三酯/(mmol/L) 3.48±1.14 6.52±2.21* 13.97±4.56*# 119.214 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 1.06±0.20 0.68±0.12* 0.57±0.09*# 116.484 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.59±1.14 2.07±0.96* 1.42±0.31*# 14.935 < 0.001 血钙/(mmol/L) 2.64±0.53 1.98±0.42* 1.73±0.34*# 40.434 < 0.001 MCTSI评分/分 6.12±1.25 7.35±1.86* 8.46±2.15*# 14.186 < 0.001 HbA1c/% 5.15±2.15 6.24±2.49* 7.86±2.54*# 10.911 < 0.001 LDH/(U/L) 258.17±87.93 313.24±113.66* 387.51±141.94*# 10.589 < 0.001 APACHE Ⅱ评分/分 7.18±1.76 13.66±3.28* 22.59±4.53*# 178.066 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。与轻症组比较, * P < 0.05; 与中度重症组比较, #P < 0.05。 表 2 急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性
指标 HbA1c LDH r P r′ P′ r P r′ P′ APACHE Ⅱ评分 0.345 < 0.001 0.337 < 0.001 0.258 < 0.001 0.249 < 0.001 MCTSI评分 0.316 < 0.001 0.283 < 0.001 0.237 < 0.001 0.225 < 0.001 HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ; MCTSI: 改良CT严重指数。 表 2 急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性
指标 HbA1c LDH r P r′ P′ r P r′ P′ APACHE Ⅱ评分 0.345 < 0.001 0.337 < 0.001 0.258 < 0.001 0.249 < 0.001 MCTSI评分 0.316 < 0.001 0.283 < 0.001 0.237 < 0.001 0.225 < 0.001 HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ; MCTSI: 改良CT严重指数。 表 2 急性胰腺炎患者APACHE Ⅱ评分、MCTSI评分与血清HbA1c、LDH水平的相关性
指标 HbA1c LDH r P r′ P′ r P r′ P′ APACHE Ⅱ评分 0.345 < 0.001 0.337 < 0.001 0.258 < 0.001 0.249 < 0.001 MCTSI评分 0.316 < 0.001 0.283 < 0.001 0.237 < 0.001 0.225 < 0.001 HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ; MCTSI: 改良CT严重指数。 表 3 不同预后急性胰腺炎患者一般资料比较(x±s)[n(%)]
变量 分类 生存组(n=86) 死亡组(n=34) t/χ2 P 年龄/岁 59.89±5.39 60.38±5.87 0.438 0.663 性别 男 45(52.33) 18(52.94) 0.004 0.951 女 41(47.67) 16(47.06) 高血压 是 21(24.42) 13(38.24) 2.291 0.130 否 65(75.58) 21(61.76) 糖尿病 是 20(23.26) 13(38.24) 2.742 0.098 否 66(76.74) 21(61.76) 吸烟史 有 29(33.72) 18(52.94) 3.778 0.052 无 57(66.28) 16(47.06) 饮酒史 有 35(40.70) 18(52.94) 1.481 0.224 无 51(59.30) 16(47.06) 体质量指数/(kg/m2) 22.87±2.78 22.72±3.27 0.294 0.769 甘油三酯/(mmol/L) 6.32±1.53 11.76±2.89 13.390 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 0.80±0.16 0.62±0.11 6.014 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.37±1.08 1.13±0.36 6.538 < 0.001 血钙/(mmol/L) 2.36±0.53 1.40±0.38 9.619 < 0.001 MCTSI评分/分 6.68±1.62 8.99±1.75 6.880 < 0.001 HbA1c/% 5.88±2.27 7.75±2.51 3.945 < 0.001 LDH/(U/L) 302.64±89.98 363.06±120.54 2.998 < 0.001 APACHE Ⅱ评分/分 12.86±3.16 18.58±3.87 8.369 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。 表 3 不同预后急性胰腺炎患者一般资料比较(x±s)[n(%)]
变量 分类 生存组(n=86) 死亡组(n=34) t/χ2 P 年龄/岁 59.89±5.39 60.38±5.87 0.438 0.663 性别 男 45(52.33) 18(52.94) 0.004 0.951 女 41(47.67) 16(47.06) 高血压 是 21(24.42) 13(38.24) 2.291 0.130 否 65(75.58) 21(61.76) 糖尿病 是 20(23.26) 13(38.24) 2.742 0.098 否 66(76.74) 21(61.76) 吸烟史 有 29(33.72) 18(52.94) 3.778 0.052 无 57(66.28) 16(47.06) 饮酒史 有 35(40.70) 18(52.94) 1.481 0.224 无 51(59.30) 16(47.06) 体质量指数/(kg/m2) 22.87±2.78 22.72±3.27 0.294 0.769 甘油三酯/(mmol/L) 6.32±1.53 11.76±2.89 13.390 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 0.80±0.16 0.62±0.11 6.014 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.37±1.08 1.13±0.36 6.538 < 0.001 血钙/(mmol/L) 2.36±0.53 1.40±0.38 9.619 < 0.001 MCTSI评分/分 6.68±1.62 8.99±1.75 6.880 < 0.001 HbA1c/% 5.88±2.27 7.75±2.51 3.945 < 0.001 LDH/(U/L) 302.64±89.98 363.06±120.54 2.998 < 0.001 APACHE Ⅱ评分/分 12.86±3.16 18.58±3.87 8.369 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。 表 3 不同预后急性胰腺炎患者一般资料比较(x±s)[n(%)]
变量 分类 生存组(n=86) 死亡组(n=34) t/χ2 P 年龄/岁 59.89±5.39 60.38±5.87 0.438 0.663 性别 男 45(52.33) 18(52.94) 0.004 0.951 女 41(47.67) 16(47.06) 高血压 是 21(24.42) 13(38.24) 2.291 0.130 否 65(75.58) 21(61.76) 糖尿病 是 20(23.26) 13(38.24) 2.742 0.098 否 66(76.74) 21(61.76) 吸烟史 有 29(33.72) 18(52.94) 3.778 0.052 无 57(66.28) 16(47.06) 饮酒史 有 35(40.70) 18(52.94) 1.481 0.224 无 51(59.30) 16(47.06) 体质量指数/(kg/m2) 22.87±2.78 22.72±3.27 0.294 0.769 甘油三酯/(mmol/L) 6.32±1.53 11.76±2.89 13.390 < 0.001 高密度脂蛋白胆固醇/(mmol/L) 0.80±0.16 0.62±0.11 6.014 < 0.001 低密度脂蛋白胆固醇/(mmol/L) 2.37±1.08 1.13±0.36 6.538 < 0.001 血钙/(mmol/L) 2.36±0.53 1.40±0.38 9.619 < 0.001 MCTSI评分/分 6.68±1.62 8.99±1.75 6.880 < 0.001 HbA1c/% 5.88±2.27 7.75±2.51 3.945 < 0.001 LDH/(U/L) 302.64±89.98 363.06±120.54 2.998 < 0.001 APACHE Ⅱ评分/分 12.86±3.16 18.58±3.87 8.369 < 0.001 MCTSI: 改良CT严重指数; HbA1c: 糖化血红蛋白; LDH: 乳酸脱氢酶; APACHE Ⅱ: 急性生理学与慢性健康状况评分系统Ⅱ。 表 4 急性胰腺炎患者预后影响因素的多因素Logistic回归分析
影响因素 β SE Wald P OR 95%CI 甘油三酯 0.690 0.239 8.326 0.004 1.993 1.248~3.184 高密度脂蛋白胆固醇 -0.129 0.043 8.996 0.003 0.879 0.808~0.956 低密度脂蛋白胆固醇 -0.289 0.089 10.545 0.001 0.749 0.629~5.892 血钙 -0.246 0.083 8.777 0.003 0.782 0.665~0.920 MCTSI评分 0.619 0.196 9.972 0.002 1.857 1.265~2.727 HbA1c 1.013 0.274 13.660 < 0.001 2.753 1.609~4.710 LDH 1.123 0.298 14.201 < 0.001 3.074 1.714~5.513 APACHE Ⅱ评分 0.983 0.306 10.324 0.001 2.673 1.467~4.869 表 4 急性胰腺炎患者预后影响因素的多因素Logistic回归分析
影响因素 β SE Wald P OR 95%CI 甘油三酯 0.690 0.239 8.326 0.004 1.993 1.248~3.184 高密度脂蛋白胆固醇 -0.129 0.043 8.996 0.003 0.879 0.808~0.956 低密度脂蛋白胆固醇 -0.289 0.089 10.545 0.001 0.749 0.629~5.892 血钙 -0.246 0.083 8.777 0.003 0.782 0.665~0.920 MCTSI评分 0.619 0.196 9.972 0.002 1.857 1.265~2.727 HbA1c 1.013 0.274 13.660 < 0.001 2.753 1.609~4.710 LDH 1.123 0.298 14.201 < 0.001 3.074 1.714~5.513 APACHE Ⅱ评分 0.983 0.306 10.324 0.001 2.673 1.467~4.869 表 4 急性胰腺炎患者预后影响因素的多因素Logistic回归分析
影响因素 β SE Wald P OR 95%CI 甘油三酯 0.690 0.239 8.326 0.004 1.993 1.248~3.184 高密度脂蛋白胆固醇 -0.129 0.043 8.996 0.003 0.879 0.808~0.956 低密度脂蛋白胆固醇 -0.289 0.089 10.545 0.001 0.749 0.629~5.892 血钙 -0.246 0.083 8.777 0.003 0.782 0.665~0.920 MCTSI评分 0.619 0.196 9.972 0.002 1.857 1.265~2.727 HbA1c 1.013 0.274 13.660 < 0.001 2.753 1.609~4.710 LDH 1.123 0.298 14.201 < 0.001 3.074 1.714~5.513 APACHE Ⅱ评分 0.983 0.306 10.324 0.001 2.673 1.467~4.869 表 5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值
变量 AUC 截断值 95%CI 敏感度/% 特异度/% Youden指数 HbA1c 0.758 6.32% 0.671~0.831 64.71 81.40 0.461 LDH 0.621 334.82 U/L 0.528~0.708 50.00 79.07 0.291 APACHE Ⅱ评分 0.876 14.88分 0.803~0.929 76.47 88.37 0.648 联合检测 0.930 — 0.868~0.968 91.18 83.72 0.749 表 5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值
变量 AUC 截断值 95%CI 敏感度/% 特异度/% Youden指数 HbA1c 0.758 6.32% 0.671~0.831 64.71 81.40 0.461 LDH 0.621 334.82 U/L 0.528~0.708 50.00 79.07 0.291 APACHE Ⅱ评分 0.876 14.88分 0.803~0.929 76.47 88.37 0.648 联合检测 0.930 — 0.868~0.968 91.18 83.72 0.749 表 5 APACHE Ⅱ评分联合血清HbA1c、LDH对急性胰腺炎患者预后的预测价值
变量 AUC 截断值 95%CI 敏感度/% 特异度/% Youden指数 HbA1c 0.758 6.32% 0.671~0.831 64.71 81.40 0.461 LDH 0.621 334.82 U/L 0.528~0.708 50.00 79.07 0.291 APACHE Ⅱ评分 0.876 14.88分 0.803~0.929 76.47 88.37 0.648 联合检测 0.930 — 0.868~0.968 91.18 83.72 0.749 -
[1] SZATMARY P, GRAMMATIKOPOULOS T, CAI W H, et al. Acute pancreatitis: diagnosis and treatment[J]. Drugs, 2022, 82(12): 1251-1276. doi: 10.1007/s40265-022-01766-4
[2] 严寒, 徐萍, 王静, 等. 常见实验室指标评估高脂血症性胰腺炎严重程度的临床价值研究[J]. 实用临床医药杂志, 2023, 27(14): 90-94. doi: 10.7619/jcmp.20230545 [3] GARG P K, SINGH V P. Organ failure due to systemic injury in acute pancreatitis[J]. Gastroenterology, 2019, 156(7): 2008-2023. doi: 10.1053/j.gastro.2018.12.041
[4] GLIEM N, AMMER-HERRMENAU C, ELLENRIEDER V, et al. Management of severe acute pancreatitis: an update[J]. Digestion, 2021, 102(4): 503-507. doi: 10.1159/000506830
[5] GUO Y Y, LI H X, ZHANG Y, et al. Hypertriglyceridemia-induced acute pancreatitis: progress on disease mechanisms and treatment modalities[J]. Discov Med, 2019, 27(147): 101-109.
[6] HABTEZION A, GUKOVSKAYA A S, PANDOL S J. Acute pancreatitis: a multifaceted set of organelle and cellular interactions[J]. Gastroenterology, 2019, 156(7): 1941-1950. doi: 10.1053/j.gastro.2018.11.082
[7] HARSHIT KUMAR A, SINGH GRIWAN M. A comparison of APACHE Ⅱ, BISAP, Ranson's score and modified CTSI in predicting the severity of acute pancreatitis based on the 2012 revised Atlanta Classification[J]. Gastroenterol Rep, 2018, 6(2): 127-131. doi: 10.1093/gastro/gox029
[8] 胡敏, 朱炳喜. BISAP评分联合糖化血红蛋白对急性胰腺炎病情的早期预测价值[J]. 医学研究杂志, 2021, 7(10): 128-132. [9] 杨宁, 王瑞峰, 耿金婷, 等. 白细胞和乳酸脱氢酶对急性胰腺炎MCTSI评分和预后关系的研究[J]. 中国中西医结合消化杂志, 2021, 29(8): 555-558. doi: 10.3969/j.issn.1671-038X.2021.08.06 [10] 郑洲, 付桥. 急性胰腺炎患者血清葡萄糖调节蛋白78、miR-181-5p的表达及意义[J]. 实用临床医药杂志, 2021, 25(23): 77-81. doi: 10.7619/jcmp.20212089 [11] 中华医学会消化病学分会胰腺疾病学组, 中华胰腺病杂志编辑委员会, 中华消化杂志编辑委员会. 中国急性胰腺炎诊治指南(2019年, 沈阳)[J]. 中华消化杂志, 2019, 39(11): 721-730. doi: 10.3760/cma.j.issn.0254-1432.2019.11.001 [12] 余倩, 江利冰, 高建波. APACHEⅡ评分和TRISS评分预测ICU创伤患者预后的Meta分析[J]. 中华危重病急救医学, 2022, 34(1): 59-63. doi: 10.3760/cma.j.cn121430-20210107-00018 [13] IANNUZZI J P, KING J A, LEONG J H, et al. Global incidence of acute pancreatitis is increasing over time: a systematic review and meta-analysis[J]. Gastroenterology, 2022, 162(1): 122-134. doi: 10.1053/j.gastro.2021.09.043
[14] VEST M, GREWAL H, SHAUKAT T, et al. Acute pancreatitis and prognosticating its severity in young adults: a case report[J]. Cureus, 2022, 14(3): e22749.
[15] VAN DEN BERG F F, DE BRUIJN A C, VAN SANTVOORT H C, et al. Early laboratory biomarkers for severity in acute pancreatitis; A systematic review and meta-analysis[J]. Pancreatology, 2020, 20(7): 1302-1311. doi: 10.1016/j.pan.2020.09.007
[16] ZHOU H J, MEI X, HE X H, et al. Severity stratification and prognostic prediction of patients with acute pancreatitis at early phase: a retrospective study[J]. Medicine, 2019, 98(16): e15275. doi: 10.1097/MD.0000000000015275
[17] BAECHLE C, SCHERLER W, LANG A, et al. Is HbA1c a valid surrogate for mortality in type 2 diabetes?Evidence from a meta-analysis of randomized trials[J]. Acta Diabetol, 2022, 59(10): 1257-1263. doi: 10.1007/s00592-022-01887-y
[18] 胡羽杰, 桑苗苗, 张紫晨, 等. 新诊断糖尿病患者血清半乳糖凝集素-3水平及其相关因素分析[J]. 实用临床医药杂志, 2020, 24(15): 14-17. doi: 10.7619/jcmp.202015004 [19] 符梅沙, 吴小妹. 甲状腺功能减退与妊娠期糖尿病发生的相关性研究[J]. 中国临床医生杂志, 2020, 48(11): 1354-1356. doi: 10.3969/j.issn.2095-8552.2020.11.029 [20] MITCHAI M, SUWANSAKSRI N, SEANSEEHA S, et al. Misleading HbA1c measurement in diabetic patients with hemoglobin variants[J]. Med Sci, 2021, 9(2): 43.
[21] 秦智娟, 马宗丽. 早期糖化血红蛋白、25-羟维生素D及视黄醇结合蛋白4检测在妊娠期糖尿病筛查中的应用价值[J]. 中国临床医生杂志, 2019, 47(8): 970-972. doi: 10.3969/j.issn.2095-8552.2019.08.030 [22] 杨九芳, 汪晓红, 游红杏, 等. 初诊2型糖尿病合并肥胖患者血浆Alarin水平与糖脂代谢及慢性炎症的相关性分析[J]. 实用临床医药杂志, 2021, 25(24): 87-91. doi: 10.7619/jcmp.20212610 [23] HAN F, SHI X L, PAN J J, et al. Elevated serum HbA1c level, rather than previous history of diabetes, predicts the disease severity and clinical outcomes of acute pancreatitis[J]. BMJ Open Diabetes Res Care, 2023, 11(1): e003070. doi: 10.1136/bmjdrc-2022-003070
[24] BHARMAL S H, CHO J, KO J, et al. Glucose variability during the early course of acute pancreatitis predicts two-year probability of new-onset diabetes: a prospective longitudinal cohort study[J]. United European Gastroenterol J, 2022, 10(2): 179-189. doi: 10.1002/ueg2.12190
[25] ZHANG Y J, LI J, WANG B, et al. LDH-a negatively regulates dMMR in colorectal cancer[J]. Cancer Sci, 2021, 112(8): 3050-3063. doi: 10.1111/cas.15020
[26] LIN H X, NI L. Diagnostic utility of LDH, CA125 and CYFRA21-1 in tuberculosis pleural effusion[J]. Med Clin, 2022, 158(2): 70-72. doi: 10.1016/j.medcli.2020.10.017
[27] 杨梦珠, 张翰钰, 李敬东. 弥漫性大B细胞淋巴瘤患者外周血NLR、PLR以及LDH的水平及其临床意义[J]. 现代肿瘤医学, 2022, 8(24): 4496-4500. doi: 10.3969/j.issn.1672-4992.2022.24.016 [28] 苏阿芳, 王银洁, 王凤飞, 等. 非肥胖人群基线三酰甘油水平与急性胰腺炎发病风险关系的前瞻性队列研究[J]. 中国全科医学, 2022, 25(26): 3240-3245. doi: 10.12114/j.issn.1007-9572.2022.0215 -
期刊类型引用(6)
1. 张超,韩冬,范迪堃,高建朝,杨侃. 血清脂联素、成纤维生长因子-23在心脏瓣膜置换术患者预后中的评估价值. 实用临床医药杂志. 2024(03): 58-62 .  本站查看
本站查看
2. 段斐斐. 肾移植患者应用ADOPT护理模式的效果. 国际护理学杂志. 2024(15): 2768-2772 .  百度学术
百度学术
3. 王亚芬,李洋,刘倩,李相,焦占峰,马小芬,张宜明. 血清SPP24、Gal-3对维持性血液透析患者发生主要不良心血管事件的预测价值. 中国医师杂志. 2024(09): 1393-1396 .  百度学术
百度学术
4. 杨小庆,邓高,李玲玲,黄丽娟,汤春荣. 基于维持性血液透析患者常规透析数据预警血管钙化的临床研究. 大医生. 2024(23): 5-8 .  百度学术
百度学术
5. 韦阳,高改琴,闫晓鹏,杨敏. 血清Sortilin、TMAO与维持性血液透析患者炎症因子和腹主动脉钙化的关系研究. 国际检验医学杂志. 2024(23): 2856-2861 .  百度学术
百度学术
6. 刘湘华,陈建军,罗耀明,欧阳琴,周丽波,胡丽玲. 硫代硫酸钠对MHD患者血管钙化及心功能的影响分析. 现代诊断与治疗. 2023(11): 1670-1672+1702 .  百度学术
百度学术
其他类型引用(1)




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号