Correlation of risk factors for hypoglycemia in high risk neonates in department of obstetrics
-
摘要:目的
探讨影响产科高危新生儿低血糖的风险因素。
方法回顾性分析江苏省人民医院产科的1159例高危新生儿低血糖相关临床资料。采用Logistic回归分析诱发新生儿低血糖的独立风险因素。
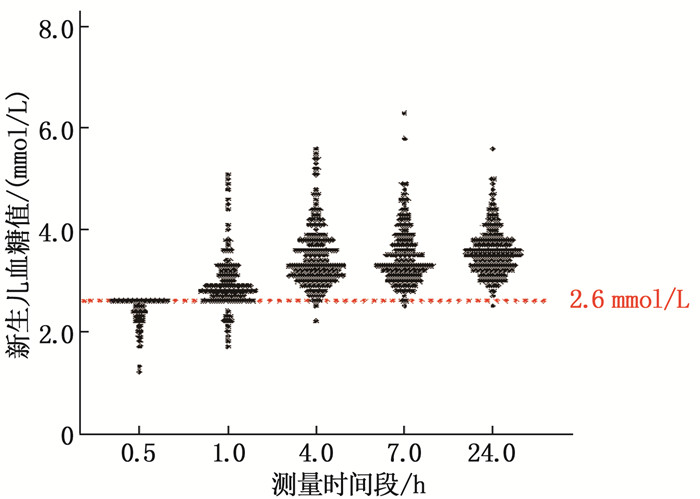
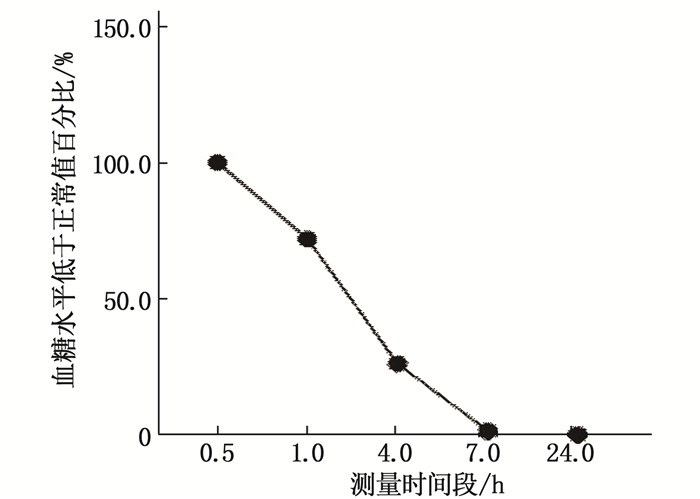
结果新生儿在出生0.5h后,发生低血糖203例(17.52%); 出生1.0h后,发生低血糖146例(12.60%); 出生4.0h后,发生低血糖53例(4.57%); 出生7.0h后,发生低血糖3例(0.26%); 出生24.0h后,发生低血糖1例(0.09%)。Logistic回归分析结果提示,剖宫产、低体质量儿为诱发新生儿低血糖的独立风险因素(OR=4.805、0.231, P < 0.05)。
结论新生儿低血糖发生时间主要集中在出生后0.5~1.0h, 剖宫产和低体质量儿是诱发产科新生儿低血糖的独立风险因素。
Abstract:ObjectiveTo explore the risk factors of hypoglycemia in high risk neonates in department of obstetrics.
MethodsThe clinical data of 1 159 high-risk neonates with hypoglycemia were analyzed retrospectively in the department of obstetrics in Jiangsu Provincial People's Hospital. The independent risk factors of neonatal hypoglycemia were analyzed by Logistic regression.
ResultsThere were 203 cases (17.52%) of hypoglycemia after 0.5 h of birth; at 1.0 h after birth, hypoglycemia occurred in 146 cases (12.60%); at 4.0 h after birth, 53 cases (4.57%) developed hypoglycemia; at 7.0 h after birth, hypoglycemia occurred in 3 cases (0.26%); at 24.0 h after birth, hypoglycemia occurred in 1 case (0.09%). Logistic regression analysis indicated that cesarean section and low body weight infants were independent risk factors for neonatal hypoglycemia (OR=4.805, 0.231; P < 0.05).
ConclusionThe occurrence of neonatal hypoglycemia is mainly concentrated at 0.5 to 1.0 h after birth. Cesarean section and low body weight infants are independent risk factors for inducing neonatal hypoglycemia in department of obstetrics.
-
-
表 1 诱发新生儿低血糖相关指标的单因素分析[n(%)]
因素 分类 血糖正常新生儿(n=956) 血糖值< 2.6 mmol/L新生儿(n=203) χ2/t P 妊娠期高血糖 否 865(90.5) 178(87.7) 1.454 0.228 是 91(9.5) 25(12.3) 胎儿窘迫# 否 955(99.9) 203(100.0) — 0.681 是 2(0.2) 0 羊水Ⅲ度 否 946(99.0) 202(99.5) 0.210 0.647 是 11(1.2) 1(0.5) 分娩方式 剖宫产 739(77.3) 191(94.1) 29.977 < 0.001 顺产 218(22.8) 12(5.9) 胎龄 足月儿 891(93.2) 192(94.6) 0.590 0.442 早产儿 66(6.9) 11(5.4) 低体质量儿 否 948(99.2) 196(96.6) 6.009 0.014* 是 9(0.9) 7(3.4) 巨大儿 否 836(87.4) 175(86.2) 0.198 0.657 是 121(12.7) 28(13.8) #: Fisher检验。 表 2 诱发新生儿血糖水平的二元Logistic回归分析
影响因素 β SE Wald χ2 OR P 剖宫产 1.570 0.309 25.814 4.805 < 0.001 低体质量儿 1.465 0.534 7.527 0.231 0.006 表 3 影响血糖值恢复正常的相关指标单因素分析[n(%)]
因素 分类 血糖恢复正常(n=150) 持续低血糖(n=53) χ2/t P 妊娠期高血糖 否 142(94.7) 53(100.0) — 0.484 是 8(5.3) 0 羊水Ⅲ度# 否 149(99.3) 53(100.0) — 0.739 是 1(0.7) 0 分娩方式 剖宫产 140(93.3) 51(96.2) 0.184 0.668 顺产 10(6.7) 2(3.8) 早产儿 否 143(95.3) 49(92.5) 0.197 0.658 是 7(4.7) 4(7.5) 低体质量儿 否 146(97.3) 50(94.3) 0.347 0.556 是 4(2.7) 3(5.7) 巨大儿# 否 129(86.0) 46(86.8) — 0.546 是 21(14.0) 7(13.2) #: Fisher检验。 -
[1] 刘小平. 新生儿低血糖脑损伤的MRI表现特征及扩散加权成像在早期发现低血糖脑损伤中的应用价值[J]. 现代医用影像学, 2021, 30(12): 2296-2298. doi: 10.3969/j.issn.1006-7035.2021.12.033 [2] 薛梅. 180例新生儿低血糖症合并脑损伤的病因分析[J]. 实用临床医药杂志, 2017, 21(1): 204-204, 208. doi: 10.7619/jcmp.201701078 [3] 邵肖梅, 叶鸿瑁, 丘小汕. 实用新生儿学[M]. 5版. 北京: 人民卫生出版社, 2019: 1-15. [4] 中华医学会儿科学分会新生儿学组, 巨容, 包蕾, 等. 新生儿低血糖临床规范管理专家共识(2021)[J]. 中国当代儿科杂志, 2022, 24(1): 1-13. https://www.cnki.com.cn/Article/CJFDTOTAL-DDKZ202201001.htm [5] 刘志伟, 陈惠金. 美国新生儿低血糖管理指南[J]. 实用儿科临床杂志, 2010, 25(8): 618-620. https://www.cnki.com.cn/Article/CJFDTOTAL-YJZY201614014.htm [6] 靳欢欢, 杨梅. 新生儿低血糖症的研究进展[J]. 现代中西医结合杂志, 2021, 30(32): 3640-3644. doi: 10.3969/j.issn.1008-8849.2021.32.024 [7] 庄颖, 邹丽, 郑雅宁, 等. 低血糖高危新生儿在院血糖管理方案的最佳证据应用[J]. 护理研究, 2022, 36(1): 133-137. https://www.cnki.com.cn/Article/CJFDTOTAL-SXHZ202201026.htm [8] 刘晓红, 杜娟, 梁云梅, 等. 择期剖宫产足月儿低血糖发生率分析[J]. 中国妇幼健康研究, 2018, 29(8): 1049-1052. doi: 10.3969/j.issn.1673-5293.2018.08.027 [9] 陈妮娜, 马红梅. 自然分娩和剖宫产足月新生儿生后早期血糖变化[J]. 临床和实验医学杂志, 2017, 16(6): 596-599. doi: 10.3969/j.issn.1671-4695.2017.06.025 [10] 林日亮. 2017—2018年某院新生儿低血糖发生情况调查[J]. 公共卫生与预防医学, 2021, 32(2): 151-154. doi: 10.3969/j.issn.1006-2483.2021.02.037 [11] 晋柏, 孙丽洲. 妊娠期糖尿病代谢组学研究应用与进展[J]. 中华围产医学杂志, 2019, 22(4): 265-268. doi: 10.3760/cma.j.issn.1007-9408.2019.04.011 [12] 晋柏, 顾梦薇, 张婷婷, 等. 1型糖尿病合并妊娠16例母儿妊娠结局分析[J]. 中国实用妇科与产科杂志, 2016, 32(11): 1093-1097. https://www.cnki.com.cn/Article/CJFDTOTAL-ZGSF201611017.htm [13] 邵天伟, 唐仕芳, 陈龙, 等. 昆士兰临床指南: 新生儿低血糖(2019版)解读[J]. 重庆医学, 2021, 50(24): 4146-4149. https://www.cnki.com.cn/Article/CJFDTOTAL-CQYX202124001.htm [14] WIGHT N E, ACADEMY OF BREASTFEEDING MEDICINE. ABM clinical protocol #1: guidelines for glucose monitoring and treatment of hypoglycemia in term and late preterm neonates, revised 2021[J]. Breastfeed Med, 2021, 16(5): 353-365.
[15] 胡颦, 王多德. 早产儿体重、胎龄与低血糖关系的分析[J]. 海南医学, 2007, 18(11): 127-127, 119. https://www.cnki.com.cn/Article/CJFDTOTAL-HAIN200711083.htm -
期刊类型引用(7)
1. 冯晓霞,陈玉仙,张晓萍. 妊娠期肝内胆汁淤积症合并乙型肝炎病毒感染与患者妊娠结局相关性研究. 陕西医学杂志. 2025(02): 227-230 .  百度学术
百度学术
2. 刘佳,于雅彬,王兰,李英,于欣,蔡永艳,马娜,阎志新. 重症腺病毒肺炎患儿凝血功能和免疫功能特征及其临床意义. 实用临床医药杂志. 2025(05): 122-126 .  本站查看
本站查看
3. 王晶晶,李萍,高尚啸,周玥. 阶梯护理决策辅助干预在妊娠期肝内胆汁淤积症患者中的应用. 国际护理学杂志. 2024(09): 1625-1629 .  百度学术
百度学术
4. 宋对对,牛丽娜,张小娟,马萍,卫晓娟. 妊娠期肝内胆汁淤积症患者不良妊娠结局影响因素. 中国计划生育学杂志. 2024(07): 1586-1590 .  百度学术
百度学术
5. 潘伟杰,程福安,李婉莹,林炳柱. NLR和凝血四项与妊娠期肝内胆汁淤积症病情程度的相关性及检测价值. 实用检验医师杂志. 2024(03): 222-224 .  百度学术
百度学术
6. 陈慧. 妊娠期肝内胆汁淤积症孕妇血清总胆酸水平和胎儿心脏功能的相关性. 临床研究. 2023(09): 44-46 .  百度学术
百度学术
7. 罗钊琰,唐征宇. 茵陈蒿汤加味辅助治疗湿热郁结型妊娠肝内胆汁淤积症的临床效果. 中国社区医师. 2023(36): 64-66 .  百度学术
百度学术
其他类型引用(1)




 下载:
下载:
 苏公网安备 32100302010246号
苏公网安备 32100302010246号
